Краснуха — остропротекающая инфекция, характеризующаяся появлением экзантемы (высыпаний), множественным увеличением лимфоузлов и невысокой лихорадкой. В связи с высокой вероятностью развития врожденной инфекции заболевание особенно опасно для женщин, вынашивающих ребёнка.
Признаки краснухи
Заразиться краснухой можно во время контакта с заболевшим человеком. При этом болезнь у него может протекать как типично, так и атипично (скрыто или без сыпи). Самые частые источники инфицирования — дети, особенно дошкольного возраста. Но подхватить болезнь во время беременности можно и от взрослого человека. Передается вирус воздушно-капельным путем. Входными воротами являются слизистые оболочки верхних дыхательных путей.
При типичном течении краснуха характеризуется стадийностью заболевания с характерными симптомами. После попадания микроба в организм женщины начинается инкубационный период (болезнь развивается, но не проявляется), который продолжается 11-24 дня. Первые симптомы — это легкое недомогание, озноб, умеренные катаральные явления (насморк, першение в горле). Температура остается нормальной или незначительно повышается, редко возникает лихорадка до 39°С.
С самого начала заболевания отмечается увеличение и умеренная болезненность всех групп лимфатических узлов. Особенно лимфаденопатия выражена в затылочной и заднешейной группах. Нередко отмечается преходящая болезненность в крупных суставах.
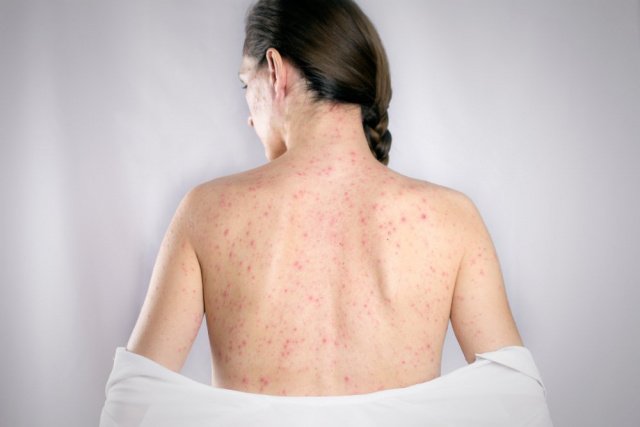
Основной симптом краснушной инфекции — пятнистая экзантема. Высыпания появляются одномоментно по всему телу и представляют собой мелкие пятнышки, исчезающие при надавливании. Элементы сыпи больше выражены на разгибательных поверхностях коленей и локтей, спине, ягодицах. Экзантема может сопровождаться легким зудом и сохраняется в течение 2-4 дней.

Как узнать, есть ли аллергия и на какие аллергены?
Пройдите онлайн-тест, чтобы узнать есть ли у вас аллергияЧем опасна краснуха при беременности
Беременность сопровождается естественным снижением иммунитета. Поэтому у женщин, вынашивающих ребёнка, заболевание нередко протекает с осложнениями. Они появляются в конце острого периода или через несколько дней после улучшения состояния.
К типичным осложнениям краснухи относят артрит, тромбоцитопеническую пурпуру и энцефалит. Воспаление крупных суставов развивается постепенно. Появляются небольшая отечность и болезненность, которые держатся в течение 7-10 дней. Тромбоцитопеническая пурпура характеризуется появлением мелких и крупных кровоизлияний в кожу и слизистые. Энцефалит — вирусное воспаление тканей мозга, редкое, но грозное осложнение. Проявляется сильной головной болью, рвотой, судорогами и угнетением сознания вплоть до комы.
У взрослого человека краснуха в большинстве случаев протекает легко и без осложнений. Основную опасность она представляет для беременных женщин, так как может стать причиной развития не только осложнений у матери, но и внутриутробных патологий у плода, к которым можно отнести следующие состояния:
- поражение глазного аппарата — врожденная глаукома, катаракта, микрофтальмия (недоразвитие глаз), помутнение роговицы, воспаление сосудистой сети, приводящие к слепоте;
- глухота в связи с повреждением слухового анализатора;
- тяжелые пороки сердца;
- микроцефалию (маленький размер головы);
- повреждение нервной системы.
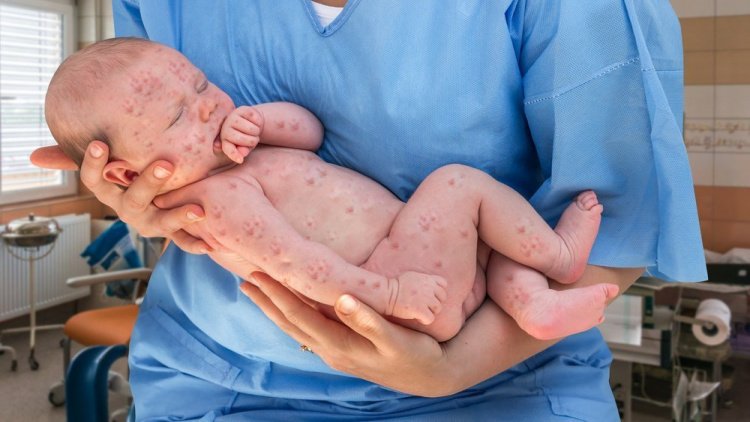
При врожденной инфекции отмечается резкое отставание в физическом и умственном развитии, поражение внутренних органов.
Лечение краснухи
Лечение краснухи проводится только симптоматическими средствами, так как противовирусного средства, направленного на уничтожение этого микроба, нет. Женщине назначают постельный режим на весь период болезни даже при ее удовлетворительном состоянии. По возможности стоит придерживаться полной изоляции от окружающих (частный дом), при отсутствии лихорадки, хорошем самочувствии возможны прогулки на свежем воздухе. Помимо этого, симптоматическое лечение включает:
- обильное питье (компот из сухофруктов, морсы, некрепкий чай с лимоном);
- жаропонижающие на основе парацетамола;
- антигистаминные препараты при зуде;
- мази, гели и крема, содержащие нестероидные противовоспалительные средства при сильных болях в суставах;
- поливитамины;
- орошение слизистой носа морской водой или солевыми растворами.
Беременность является противопоказанием к применению многих препаратов. При назначении любого лекарственного средства в этот период необходимо иметь четкие показания и тщательно взвешивать возможный риск для плода. Поэтому лечением краснухи должен заниматься только специалист.
При заболевании беременной на ранних сроках (до 12 недель) в индивидуальном порядке решается вопрос об аборте по медицинским показаниям. Это связано с тем, что в этот период частота врожденных пороков слишком высока, а вероятность родить здорового доношенного ребёнка очень мала. При заражении вирусом в третьем триместре беременность сохраняют, но женщина переходит в группу высокого риска и требует тщательного наблюдения специалистами. После рождения ребёнок остается опасным в течение полутора лет — это срок выделения вируса в окружающую среду при внутриутробном инфицировании.
Лечение краснухи с осложненным течением проводится в стационаре инфекционного профиля совместно с акушером-гинекологом. При развитии краснушного энцефалита женщина переводится в отделение интенсивной терапии или реанимации.
Профилактика заболевания
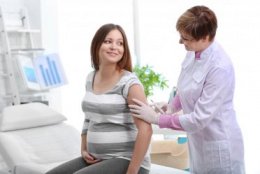
Существует специфическая профилактика краснухи, которая осуществляется всем девочкам. Введение живой ослабленной вакцины формирует стойкий иммунитет, защищающий будущую мать и ребёнка от инфекции. Взрослые неиммунные женщины (в крови которых нет противокраснушных антител), планирующие беременность, могут привиться минимум за 3 месяца до предполагаемой даты зачатия. Беременных, контактировавших с источником инфекции, не вакцинируют.
Для предотвращения инфицирования женщины, ожидающие малыша, должны исключить вероятность контакта с больным. Поэтому в период эпидемического подъема заболеваемости нужно ограничить посещение мест, где отмечается скопление организованных коллективов (группы детских садов, яслей, классы в школе, казармы военнослужащих и т. д.). Важно своевременно прививать собственных детей, чтобы они не становились источниками инфекции.
Введение человеческого иммуноглобулина, как средство постэкспозиционной профилактики, не применяется, так как нет убедительных данных о гарантированной защите от развития болезни и внутриутробного инфицирования плода.