Корь в Украине, США и в России все чаще фигурирует в сводках новостей. За последние два года заболеваемость ею выросла и продолжает увеличиваться. Врачи бьют тревогу: корь из практически ликвидированного заболевания может снова стать одной из распространенных болезней, причем с равным успехом поражающих и детей, и взрослых.
Почему возвращается корь, кто в этом виноват и что делать — разбирался MedAboutMe.
Обманчивая легкость заболевания корью

Корь — это вирусное заболевание, возбудитель которого обитает в носу и на слизистой горла, поэтому при кашле и чихании вирус распространяется воздушно-капельным путем.
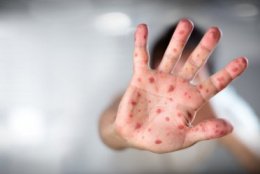
Самый известный симптом кори — характерная красная сыпь в виде сливающихся пятен, которая сначала появляется на коже головы, а потом постепенно распространяется по всему телу. Помимо сыпи, болезнь проявляется высокой температурой, насморком, кашлем, конъюнктивитом, характерными пятнами Бельского-Филатова-Коплика на слизистой внутренней поверхности щек.
Противники прививок устраивают «коревые вечеринки» и утверждают, что корь не так уж и плоха: сиди себе дома и развлекайся в ожидании, пока болезнь пройдет. Однако врачи указывают на опасность такого подхода:
- Больной человек заразен до появления сыпи
Заразиться от больного человека можно уже за 4 дня до появления коревой сыпи. Самые ранние симптомы кори будут выглядеть как проявления гриппа или банальной простуды. На самом деле, такой больной уже будет являться источником инфекции — и будет оставаться им на протяжении еще 4 дней после проявления высыпаний.
- Корь очень заразна
Вирус, как было сказано выше, передается по воздуху в микроскопических капельках откашливаемой мокроты, он также способен выживать до 2 часов на окружающих поверхностях. В группу повышенного риска заражения попадают близкие люди больного человека.
- Корь непредсказуема и опасна осложнениями
Болезнь может протекать легко, а может привести к тяжелым осложнениям, риски которых наиболее высоки для детей до 5 лет. В перечень осложнений входят длительная диарея, отит (который может привести к постоянной потере слуха), пневмония, судорожные приступы и даже отек мозга.
По данным статистики, отек мозга, который может привести к его повреждению, развивается у одного из тысячи заболевших корью, а в двух случаях из тысячи пациент погибнет даже при оказании ему медицинской помощи.
Пневмония, которая является основной причиной гибели маленьких детей, грозит каждому пятому заболевшему корью ребёнку.
По данным исследования 2015 года, корь вызывает временную иммуносупрессию на 2-3 года, то есть на несколько лет значительно ослабляет иммунную систему, что открывает ворота другим инфекциям.
Если же корью заболела беременная женщина, то у нее повышается риск выкидыша, преждевременных родов или рождения ребёнка с низким весом.
По расчетам экспертов из Центров по контролю и профилактике заболеваний США (CDC), госпитализации подлежит каждый четвертый из заболевших корью людей.
Наконец, даже после полного выздоровления на протяжении следующих 7-10 лет сохраняется повышенная вероятность развития смертельного заболевания, поражающего головной мозг — подострого склерозирующего панэнцефалита. Эта болезнь грозит, по разным данным, 40-1700 пациентам на 1 миллион людей, перенесших корь, причем угроза выше для тех, кто перенес корь в возрасте до 1 года.
- От кори нет лекарства.
Возвращение болезни: США, Европа, Россия

В последние пару лет средства массовой информации в США с нарастающей паникой сообщают о новых и новых случаях вспышек заболевания корью. В июне этого года было известно о 1044 зарегистрированных случаях только за первое полугодие. Последний раз такие высокие показатели наблюдались в 1992 году, когда было зарегистрировано 2126 случае кори за 12 месяцев.
Корь активизировалась и в Европе: в 2019 году уже отмечено более 66 тысяч случаев заболевания, не менее 90 человек скончались от кори. CDC выпустили предупреждение об опасности завоза кори из европейских стран в США. Среди наших соседей страной с самой высокой заболеваемостью корью является Украина. Количество заболевших в ней исчисляется десятками тысяч.
Болезнь все чаще проявляет себя и в России. Только за 2018 год заболеваемость выросла в 3,5 раза. Нередко речь идет о привозных случаях, которые потом распространяются по невакцинированным детям и взрослым. Так, в июле этого года в Санкт-Петербурге корью заболел непривитый ребёнок, отдыхавший с родителями в Турции. Всего же в городе только за этот год было отмечено 60 случаев заболевания корью, причем в большинстве своем речь шла о взрослых людях — детей заболело всего 16 человек.
В июле же представители Роспотребнадзора по Пермскому краю сообщили о вспышке заболевания, в результате которой заболели 10 человек. Из них трое детей не были привиты в связи с антипрививочными настроениями родителей. При этом четверо заболевших могли заразиться в Грузии, куда выезжали на отдых.
Число таких сообщений растет на глазах. В целом, по данным Роспотребнадзора, заболеваемость корью в нашей стране увеличивается с 2010 года. Последний максимум наблюдался в 2014 году, когда по всей стране было зарегистрировано 4711 случай заболевания корью. Потом уровень заболеваемости пошел было на спад, но в последние два года он снова растет с удвоенной силой. В 2018 году было зарегистрировано 2539 случаев кори. Половина заболевших — взрослые люди. В 2019 году этот показатель уже достиг 900 случаев. Так что сегодня мы имеем все шансы догнать и перегнать Америку, численность населения которой более чем в 2 раза выше, чем в России.
Невольные убийцы
Какова причина того, что корь, о ликвидации которой у себя в стране США объявили в 2000 году, снова становится болезнью, которую можно подхватить, отправившись на отдых или пообщавшись с одноклассниками в школе?
Врачи единодушны: люди стали отказываться от вакцинации, в результате чего пострадал коллективный иммунитет. Согласно концепции коллективного иммунитета, вирус не может распространяться в обществе, если 95% населения обладают защитой от данной болезни, то есть вакцинированы.
Для чего он вообще нужен? Не проще ли решать проблему, исходя из принципа «Каждый сам за себя»? Для социума, в котором мы все обитаем, не проще. Известно, что в обществе всегда есть и будут люди, которых не могут получить прививку на данный момент: новорожденные младенцы, беременные женщины на определенных стадиях вынашивания ребёнка, люди с иммунодефицитами (которые развивается как в результате болезней, так и в период лечения, например, от рака), пожилые граждане с ослабленной иммунной системой, пациенты с некоторыми хроническими патологиями, и др. Коллективный иммунитет направлен прежде всего на их защиту. Он останавливает вирус там, где инфекция проявилась впервые, и не дает ему добраться до незащищенных слоев населения, которые к тому же в противном случае станут мощным источником инфекции для окружающих.
Однако сегодня люди расслабились. Долгие годы без эпидемий, уносящих десятки и сотни жизней, оставляющих людей инвалидами, привели к тому, что альтернативные мнения о прививках набирают силу. В обществе образуются группы добровольно невакцинированных людей — это могут быть дети, родители которых решили их не прививать по разным соображениям; это могут быть и дети, и взрослые, придерживающиеся определенных религиозных и философских воззрений, запрещающих им вакцинироваться; это могут быть, наконец, просто малообразованные люди, которым лень возиться с прививками. При попадании в такой «карман» общества вирус заражает сразу несколько человек, которые становятся «диверсантами» инфекции, распространяя ее в своем окружении. А в этом окружении могут оказаться люди, которые, как мы говорили выше, не могут быть привиты по медицинским показаниям. И для них болезнь может оказаться смертельно опасной.
В ряде штатов США и во многих странах Европы власти пришли к единственно верному решению, позволяющему остановить распространение болезни: на законодательном уровне обязать граждан прививаться, вне зависимости от их религиозных и культурных воззрений, в противном случае контакты таких людей с обществом должны быть ограничены. Непривитых сотрудников, которые контактируют по работе с другими людьми, не допускают на службу без вакцинации, а дети без прививки не имеют права посещать школы, сады и детские лагеря.
Подобные меры вызывают массу протестов и возмущений со стороны антипрививочников, но власти настроены решительно. В нашей стране пока такие кардинальные меры — принимаются только в отдельных городах, уже столкнувшихся со вспышками кори.
Как защитить себя от кори?

Единственный способ защитить себя и своих близких — сделать прививку от кори. До появления вакцины от кори и ее включения в Национальные календари прививок стран по всему миру смертность от этого заболевания составляла 2,6 млн человек в год. Она пошла на спад после 1960-х годов, когда была разработана вакцина. В период с 2000 по 2017 удалось добиться сокращения этого показателя на 80%. По расчетам экспертов, повсеместная вакцинация от кори только за эти годы позволила предотвратить 21,1 млн смертей.
Сегодня комбинированная вакцина против кори, эпидемического паротита и краснухи (Measles, mumps and rubella, MMR), представляющая собой смесь ослабленных живых вирусов, является одной из самых безопасных вакцин и создает иммунитет, который сохраняется до 25 лет. В нашей стране также используются вакцины Приорикс с тем же составом, что и MMR, и Приорикс-Тетра, в которую также входит компонент против ветряной оспы.
Побочные эффекты вакцинации могут развиваться, но отдаленных последствий не несут. Так, у каждого десятого ребёнка через 1-3 недели после введения вакцины могут наблюдаться повышение температуры, общее недомогание, сыпь, у 3% вакцинированных развивается боль в суставах, которая может длиться 2-2,5 недели. Вакцину нельзя вводить людям с аллергией на куриный белок и на антибиотик неомицин, а также пациентам с иммунодефицитами.

Среди антипрививочников бытует мнение, что осложнения от вакцин встречаются чаще, чем осложнения от кори. Однако, по данным ученых из НИИ вакцин и сывороток имени И.И. Мечникова РАМН, такое опасное осложнение, как энцефалопатия, развивается при заболевании корью в 1 случае на 300 заболевших, а при вакцинации — в 1 случае на 100 тысяч вакцинаций. Другое осложнение — тромбоцитопения (уменьшение тромбоцитов в крови) — у заболевших корью также регистрируется в 1 случае из 300. А при вакцинации оно развивается не чаще, чем в 1 случае на 40 тысяч вакцинаций.
В условиях распространения инфекции врачи рекомендуют прививаться и взрослым людям, у которых с момента получения прививки прошло более 25 лет.
Врачи подчеркивают: прививки предназначены не только для защиты прививаемого ребёнка или взрослого человека, но также для обеспечения безопасности детей и взрослых, которые не могут быть привиты по медицинским показаниям.
Если непривитый человек контактировал с пациентом, больным корью, можно принять экстренные меры — ввести иммноглобулин (антитела к кори) в течение 72 часов с момента контакта. Но этой защиты хватит только на несколько месяцев, в отличие от более долгоиграющей прививки.