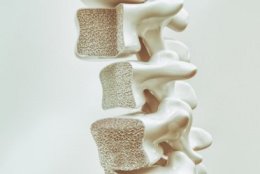
Остеопороз — это системное заболевание скелета, при котором кости теряют свою плотность и прочность. Представьте себе губку: у здоровой кости плотная, мелкоячеистая структура, как у хорошо спрессованного пенопласта. При остеопорозе ячейки этой губки расширяются, стенки истончаются, и кость становится похожей на редкую и хрупкую сетку. Она ломается при минимальной нагрузке: резком повороте, чихании или падении с высоты собственного роста.
Почему мы не знаем о болезни до первого перелома
Самое коварное в остеопорозе — его полная бессимптомность на ранних стадиях. Человек может десятилетиями жить с истончающимися костями, чувствовать себя абсолютно здоровым и не подозревать об угрозе. Именно поэтому врачи называют его "безмолвной эпидемией". Статистика в России пугает: каждая третья женщина и каждый пятый мужчина старше 50 лет уже больны остеопорозом, что составляет около 14 миллионов человек. Но знают о своем диагнозе менее 1% из них.
Как же так получается? Всё просто: костная ткань не имеет нервных окончаний. Мы не чувствуем, как из нее вымывается кальций, как истончаются балки трабекулярной структуры. Единственным громким "сигналом тревоги" становится перелом. Каждую минуту в России происходит семь переломов позвонков, а каждые пять минут — один перелом шейки бедра, и подавляющее большинство из них связаны именно с остеопорозом. Зачастую перелом становится первым и последним симптомом, особенно у пожилых людей.
Стройка и разрушение: вечный процесс обновления кости
Чтобы понять механизм остеопороза, нужно заглянуть внутрь кости. Вопреки распространенному мнению, кость — это не статичный, мертвый материал, как камень. Это живая, динамичная ткань, в которой постоянно идут два противоположных процесса: разрушение и созидание.
За разрушение отвечают клетки-остеокласты. Представьте себе бригаду сноса, которая разбирает старые, поврежденные участки кости. Процесс этот быстрый и занимает всего несколько недель. На месте "пустыря" тут же появляется другая бригада — клетки-остеобласты. Это строители, которые создают новую костную ткань, заполняя пустоты коллагеном и минералами. Но работа строителей идет гораздо медленнее — на возведение нового участка уходят месяцы.
В молодом и здоровом организме эти процессы находятся в идеальном равновесии. Пик костной массы достигается к 30 годам. Затем, в норме, процессы разрушения начинают чуть-чуть преобладать. Но при остеопорозе баланс нарушается катастрофически: бригады сноса работают в авральном режиме, а строители не успевают восстанавливать разрушенное. Кость теряет массу быстрее, чем должна.
Почему кости становятся пористыми: от менопаузы до лекарств
Причины этого дисбаланса делятся на две большие группы. Первичный остеопороз (85% случаев) — это, по сути, возрастные и гендерные изменения. Самая частая форма — постменопаузальный остеопороз у женщин. Эстрогены — женские половые гормоны — являются мощными защитниками костной ткани, они тормозят активность остеокластов. Когда с наступлением менопаузы уровень эстрогенов падает, бригады "разрушителей" остаются без контроля и начинают буйствовать. У мужчин с возрастом происходит похожее, но менее выраженное снижение уровня тестостерона.
Вторичный остеопороз (15% случаев) — это результат других заболеваний или приема лекарств. Список огромен: эндокринные расстройства (сахарный диабет, тиреотоксикоз), ревматоидный артрит, хронические болезни почек и печени, генетические синдромы. Отдельная и очень важная причина — длительный прием глюкокортикоидов (преднизолона). Эти препараты, спасающие при многих тяжелых болезнях, буквально вымывают кальций из костей. Поэтому всем, кто принимает стероиды дольше 3 месяцев, необходима профилактика остеопороза.
Диагностика остеопороза
Раз остеопороз не болит, его нужно целенаправленно искать. Для этого существует "золотой стандарт" — двухэнергетическая рентгеновская абсорбциометрия (DEXA или DXA). Это специальный вид рентгена, который с очень низкой дозой облучения измеряет минеральную плотность костей в наиболее уязвимых местах: в поясничном отделе позвоночника и в шейке бедра.
Результат выражается в так называемом Т-критерии. Если Т-критерий выше -1,0 — это норма. От -1,0 до -2,5 — это остеопения, то есть предвестник болезни, когда костная масса уже снижена, но еще не критично. И наконец, Т-критерий -2,5 и ниже — это уже остеопороз, состояние, требующее обязательного лечения.
Кроме того, существует удобный онлайн-инструмент FRAX, разработанный ВОЗ. Он рассчитывает 10-летнюю вероятность перелома у конкретного человека с учетом его веса, возраста, вредных привычек и семейного анамнеза. Это помогает врачам решить, нужно ли начинать лечение еще до того, как плотность костей упадет до критического уровня.
Переломы, которые меняют жизнь
Осложнения остеопороза — это трагедия. Самый грозный из них — перелом шейки бедра. В первый год после него умирают до 50% пациентов. И умирают они не от самого перелома, а от его последствий: от пневмонии, вызванной длительным лежанием, от тромбоэмболии, от тяжелой депрессии. Из тех, кто выживает, лишь 15% возвращаются к прежнему уровню активности. Остальные либо прикованы к постели, либо нуждаются в постоянном уходе.
Компрессионные переломы позвонков случаются незаметно. Человек может даже не понять, что сломал позвонок — подумает, что просто прихватило спину. Но когда таких переломов накапливается несколько, позвоночник деформируется. Появляется характерная сгорбленность ("вдовий горб"), рост уменьшается на 5-10 и более сантиметров, живот выпячивается вперед, ребра начинают упираться в тазовые кости, вызывая постоянную боль. Это необратимо меняет качество жизни.
Современное лечение остеопороза
Лечение остеопороза — это марафон, а не спринт. Полностью вылечить его и вернуть костям юношескую плотность невозможно, но можно и нужно остановить потерю и снизить риск переломов до минимума.
Основу терапии составляют антирезорбтивные препараты, которые тормозят активность "разрушителей"-остеокластов. Самые известные из них — бисфосфонаты. Их принимают либо в таблетках раз в неделю, либо вводят внутривенно раз в год. Есть и более современные препараты, например, деносумаб, который вводится подкожно всего раз в полгода. Он действует еще точнее и безопаснее для почек.
Для пациентов с очень высоким риском переломов существуют анаболические препараты (например, терипаратид). Это уже не просто торможение разрушения, а активная стимуляция строительства новой кости. Это ежедневные инъекции, которые дают впечатляющий прирост костной массы.
Важно помнить, что любое лечение остеопороза обязательно должно сочетаться с приемом кальция и витамина D. Без "кирпичиков" и "стройматериалов" никакие лекарства не сработают.
5 шагов к спасению: что делать прямо сейчас
Остеопороз — болезнь, которую можно предотвратить или существенно отсрочить. Вот простые, но действенные шаги.
1. Накопите костную массу в молодости. Детство и юность — единственное время, когда мы строим кости. Физическая активность и достаточное количество молочных продуктов, рыбы и зелени в рационе — это инвестиция в здоровье на всю жизнь.
2. Получайте достаточно кальция и витамина D. Взрослому человеку нужно около 1000-1200 мг кальция в день. Это 3-4 порции молочных продуктов. Витамин D вырабатывается под солнцем, но в нашем климате его почти всегда не хватает, поэтому добавки с витамином D (800-1000 МЕ в день) рекомендованы практически всем после 50 лет.
3. Двигайтесь! Особенно полезны упражнения с отягощением (ходьба, танцы, подъем по лестнице) и на равновесие (йога, тай-чи). Они укрепляют мышцы, которые поддерживают скелет, и улучшают координацию, предотвращая падения.
4. Исключите факторы риска. Курение и алкоголь — прямые враги костей. Они ускоряют потерю костной массы. Также будьте осторожны с диетами: резкое похудение часто сопровождается потерей костной ткани.
5. Пройдите обследование, если вы в группе риска. Женщины после 65 лет, мужчины после 70, все, у кого были переломы при минимальной травме, кто принимает стероиды или имеет наследственную предрасположенность — вам необходима денситометрия.
Помните: остеопороз не болит, но он разрушает. Не ждите перелома, чтобы узнать о его существовании. Относитесь к своим костям бережно, и они выдержат вас долгие годы.