Корь представляет собой острое заболевание, имеющее вирусную этиологию и характеризующееся высокой степенью контагиозности. Клиническая картина при данной патологии включает в себя общий интоксикационный синдром, катаральные проявления и специфические высыпания на поверхности тела. Как правило, такой инфекционный процесс имеет благоприятное течение, однако нередко он осложняется присоединением вторичной бактериальной флоры.
Как правило, корь принято относить к детским заболеваниям. При этом наиболее часто она диагностируется в возрастном диапазоне от двух до пяти лет. Однако в том случае, если такая инфекция не была перенесена в детстве, существует большая вероятность заражения и во взрослом возрасте. По данным Всемирной организации здравоохранения, в две тысячи одиннадцатом году по всему миру от этой патологии погибло около ста пятидесяти тысяч человек, большая часть из которых относилась к детской возрастной группе. В настоящее время на территории России уровень заболеваемости составляет примерно три человека на сто тысяч населения.
Этиология и патогенез кори
Как мы уже сказали, корь имеет вирусную этиологию. Ее возбудителем является вирус, относящийся к семейству парамиксовирусов. Генетический материал данного вируса представлен рибонуклеиновой кислотой, которая окружена плотной белковой оболочкой. Этот возбудитель мало устойчив к факторам внешней среды. Вне человеческого организма он достаточно быстро инактивируется под различными физическими и химическими воздействиями. Однако при температуре от минус пятнадцати до минус двадцати вирус способен сохраняться в течение нескольких недель.
Основным путем распространения этой инфекции является воздушно-капельный путь. В качестве резервуара и источника вируса выступает больной человек, который становится заразным в последние два дня инкубационного периода. Выделение возбудителя в окружающую среду продолжается еще около четырех суток с момента появления сыпи. В результате того, что вирус быстро погибает вне человеческого организма, реализация контактно-бытового пути передачи практически не возможна. В том случае, если такое заболевание развилось у беременной женщины, возбудитель может распространяться к плоду посредством трансплацентарного пути.
Ранее мы говорили о том, что восприимчивость человеческого организма к кори очень высока. Однако после того, как человек переболел, у него остается стойкий пожизненный иммунитет, который препятствует повторному заражению.
Первоначально вирус внедряется в слизистую оболочку верхних дыхательных путей. Там он начинает размножаться, а затем поступает в кровь. С током крови возбудитель проникает в лимфатические узлы, вновь там размножается и выходит обратно в кровеносное русло. Развивается вторичная вирусемия, которая сопровождается появлением первых симптомов кори.
Основные симптомы кори
В среднем продолжительность инкубационного периода при кори составляет от восьми до четырнадцати дней. В редких случаях он может удлиняться до семнадцати суток. По прошествии инкубационного периода отмечается внезапное нарастание температуры тела до фебрильных значений, что сопровождается головной болью и общей слабостью. Важным моментом является то, что во взрослом возрасте общий интоксикационный синдром проявляется гораздо интенсивнее, нежели у детей.
С первых дней развития клинической картины появляются такие симптомы кори, как слизистые выделения из носа, сухой кашель и покраснение ротоглотки. Специфическим моментом является воспаление конъюнктивы глазных яблок. Слизистая оболочка глаз краснеет, а веки отекают. Характерно наличие выраженного слезотечения и повышенной чувствительности к яркому свету. Помимо этого, отмечается увеличение регионарных лимфатических узлов. В некоторых случаях могут присоединяться диспепсические расстройства.
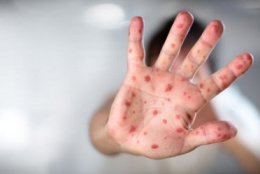
При осмотре ротовой полости больного человека можно обнаружить еще один специфический признак, который называется пятнами Филатова-Коплика-Бельского. Такие пятна локализуются на слизистой оболочке щек, имеют небольшие размеры и белесоватую окраску. Они слегка возвышаются над слизистой оболочкой и окружены гиперемированным тонким венчиком. Спустя несколько дней на поверхности тела появляются характерные высыпания. Первоначально сыпь локализуется на коже волосистой части головы и лица, а затем спускается на туловище и конечности. Возникшие высыпания имеют пятнисто-папулезный характер и могут сливаться между собой. В период высыпаний катаральные и интоксикационные симптомы кори становятся еще более интенсивными.
В среднем продолжительность данного заболевания составляет от семи до десяти дней, после чего начинается постепенный регресс клинической картины. Общее состояние больного человека нормализуется, а сыпь бледнеет и исчезает. Некоторое время на коже могут присутствовать гиперпигментированные участки, которые проходят, оставляя после себя отрубевидное шелушение.
Диагностика и лечение инфекции

В подавляющем большинстве случаев такая инфекция диагностируется только лишь на основании сопутствующей клинической картины. В сомнительных случаях могут проводиться серологические анализы. Кроме этого, в обязательном порядке берется общий анализ крови, в котором будут присутствовать признаки вирусного воспаления.
Лечение кори включает в себя преимущественно симптоматическую терапию. Применяются жаропонижающие, отхаркивающие и антигистаминные средства. В глаза закапываются капли с антибактериальным эффектом. При воспалении горла следует использовать противовоспалительные и антисептические препараты. В тяжелых случаях рекомендуется проведение дезинтоксикационных мероприятий.
Профилактика заражения
Основным методом профилактики является плановая вакцинация против кори, согласно национальному календарю прививок. Кроме этого, необходимо изолировать больных людей на весь период заразности и наблюдать за теми лицами, которыми были с ними в контакте.