Корь
Голубев Михаил Аркадьевич
Диденко Владимир Андреевич
Описание
Корь – острое высококонтагиозное (очень заразное) вирусное заболевание, передающееся воздушно-капельным путем и характеризующееся наличием лихорадки, симптомов интоксикации, поражением дыхательных путей, конъюнктив (оболочки глаз), наличием пятнисто-папулезной экзантемы (сыпи в форме пятен и узелков) с переходом в пигментацию (более темные пятна).
Симптомы
Симптомы типичной кори:
- Интоксикационный синдром – повышение температуры до 39 °С, тахикардия (учащенное сердцебиение), снижение артериального давления, аритмия (нарушение сердечного ритма), глухость сердечных тонов.
- Катаральный (воспалительный) период (длится 3-5 дней у детей и около семи дней у взрослых) – слизистые выделения из носа, кашель сухой или лающий, осиплость голоса, трахеит (воспаление трахеи), ларингит (воспаление гортани), бронхит, конъюнктивит, склерит (воспаление оболочек глаз), слезотечение, светобоязнь, блефароспазм (непроизвольное сокращение круговой мышцы глаза), покраснение глаз.
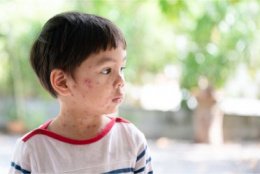
- Синдром экзантемы - пятна Филатова-Коплика-Бельского (белые пятна с красной каемкой, находящиеся на слизистой оболочке щек), этапное распространение сыпи в течение 3 дней (в течение первых суток за ушами, на лице, шее, верхней части груди, на 2-й день - на туловище, на 3- 4-й день - на конечностях), усиление интоксикации и катаральных явлений (кашель, насморк), появление пигментации после сыпи; Пигментация появляется с 3 дня периода высыпаний и происходит поэтапно, в том же порядке, как и появление сыпи.
Выздоровление обычно наступает через 7-10 дней после начала болезни. Температура снижается до нормальных значений, исчезают симптомы интоксикации и катаральные явления, элементы сыпи. Пигментация угасает на 5-12 день. Пигментация иногда заканчивается отрубевидным (большие кусочки кожи) шелушением.
Формы
По клиническому течению выделяют типичную и атипичную формы кори.
По тяжести различают: корь легкой степени, средней степени тяжести, тяжелого течения.
Атипичные формы кори:
- Митигированная (легкая) корь развивается у больных, которые получали в инкубационный период (с момента заражения до появления симптомов) иммуноглобулин (защитные белки), плазму (жидкую часть крови), цельную кровь. Для этой формы кори характерно удлинение инкубационного периода до 21 дня, сокращение продолжительности катарального периода, периодов высыпания и пигментации, сыпь на коже и пятна Бельского-Филатова-Коплика отсутствуют.
- Абортивная (не достигающая полного развития) форма кори начинается типично, но после 1-2 дня заболевания клинические симптомы исчезают. Температура может повышаться только в первый день периода высыпаний. Сыпь локализуется преимущественно на лице и туловище.
- Стертая форма кори характеризуется слабыми, быстро проходящими симптомами интоксикации и катаральными проявлениями.
- Бессимптомная форма кори характеризуется отсутствием клинических проявлений.
Причины
Источник заражения – больной человек. Он заразен в последние 2 дня скрытого периода, в течение всего катарального периода и до 4 дня после появления сыпи Инфицирование происходит воздушно-капельным путем при разговоре, кашле, чихании. Вирус кори не устойчив во внешней среде. Детей до 3 месяцев защищает врожденный иммунитет, в дальнейшем восприимчивость к вирусу непривитых детей высокая: она составляет 98-100%. Входные ворота – слизистые оболочки верхних дыхательных путей и глаза. Скрытый период кори длится 9-17 дней, у детей, получавших препараты крови, растягивается до 21 дня.
Методы диагностики
Диагностика кори проводится на основании данных анамнеза, клинического осмотра, обязательных лабораторных исследований и применения инструментальных методов. Диагностика направлена на выявление возбудителя заболевания, определение клинической формы, тяжести состояния и возникающих осложнений.
По эпидемиологическим показаниям этими же методами обследуются контактные лица. Индивидуально, по медицинским показаниям, проводятся дополнительные исследования, направленные на диагностику осложнений или коррекции терапии.
Из анамнестических данных можно выяснить: контакт с лабораторно-подтвержденным случаем кори за 7-18 дней до появления симптомов заболевания, острое начало заболевания.
Для подтверждения клинических признаков кори проводятся специальные лабораторные исследования для обнаружения специфических антител (защитных белков) класса IgM и IgG к вирусу кори, проведение ПЦР (полимеразной цепной реакции – метода обнаружения генетического материала вируса) для выявления РНК вируса в биологических жидкостях, проведение генотипирования (определение совокупности всех генов вируса: генотипы D4, D8, D9, H1, B3).
При обнаружении антител IgM к вирусу кори у лиц с лихорадкой и пятнисто-папулезной сыпью, проводится одновременное исследование двух сывороток крови на IgG. Взятие крови для исследований осуществляется на 4-5 день с момента появления сыпи (1 сыворотка) и не ранее чем через 10-14 дней от даты взятия первой пробы (2 сыворотка). Нарастание титра специфических антител (титр антител — предельное разведение сыворотки крови, при котором могут быть обнаружены антитела) класса IgG в 4 раза и более, является основанием для постановки диагноза корь.
В клиническом анализе крови – лейкопения, нейтропения (снижение уровня лейкоцитов и нейтрофилов – защитных белых клеток крови), лимфоцитоз (повышение уровня лимфоцитов), СОЭ (скорость оседания эритроцитов) обычно не изменена (лейкоцитоз – повышение уровня лейкоцитов), ускорение СОЭ определяются при осложнениях).
Инструментальные методы диагностики обычно назначаются лечащим врачом для диагностики осложнений кори (рентгенография, ЭКГ).
Дифференциальный диагноз проводится с такими заболеваниями как ветряная оспа, краснуха, скарлатина, менингит (воспаление мозговых оболочек), аллергический дерматит (воспаление кожи), энтеровирусная экзантема (сыпь, вызванная энтеровирусом).
Диагноз кори выносится на основании следующих клинических и лабораторных данных:
- Контакт с больным корью в пределах инкубационного периода.
- Клинические признаки: выраженный интоксикационный синдром, наличие характерной сыпи, пигментация, синдром поражения органов респираторного тракта, конъюнктивит.
- Лабораторные результаты: выявление IgM к вирусу кори или увеличение антител класса IgG в динамике, выявление РНК вируса в различных биологических жидкостях, лейкопения (нейтропения), лимфоцитоз в периферической крови.
Основные используемые лабораторные исследования:
- Антитела к вирусу кори (Measles), IgM, IgG.
- РПГА (реакция пассивной гемагглютинации – определение защитных белков к вирусу) с коревым диагностикумом;
- Клинический анализ крови (лейкоцитарная формула, СОЭ);
- ПЦР для определения РНК вируса кори, генотипирование (генотипы D4, D8, D9, H1, B3);
- Исследование ликвора (подозрение на менингит, энцефалит – воспаление мозговых оболочек и вещества мозга).
Основные используемые инструментальные исследования:
- Рентгенография органов брюшной полости (при спленомегалии – увеличении размеров селезенки);
- Рентгенография легких (симптомы пневмонии – воспаления легких);
- Рентгенография придаточных пазух;
- Электрокардиография (признаки миокардита – воспаления мышечной оболочки сердца, перикардита – воспаления ) наружной оболочки сердца).
Лечение
Лечение кори назначает врач-инфекционист. Госпитализируются в инфекционное отделение по экстренным показаниям дети с тяжелыми и осложненными формами болезни, дети первых двух лет жизни, дети с отягощенным анамнезом, сопутствующими заболеваниями, из социально-незащищенных семей, закрытых и скученных детских учреждений.
Специфическое лечение не разработано. Индивидуально по медицинским показаниям (детям раннего возраста, ослабленным, при тяжелом течении кори) вводится человеческий донорский иммуноглобулин. Остальные больные корью или с подозрением на нее обследуются и лечатся на дому. Назначается симптоматическая терапия (жаропонижающие, противовоспалительные, дезинтоксикационные, общеукрепляющие средства). Антибактериальная терапия проводится при развитии осложнений или для их профилактики.
Осложнения
Наиболее частыми осложнениями кори являются ларингиты и ларинготрахеобронхиты, воспаление лёгких, воспаление среднего уха, менингит, энцефалит (редко).
Профилактика
Профилактика кори основана на вакцинации. Специфическая профилактика проводится согласно национальному календарю профилактических прививок живой коревой вакциной с 1 года до 1,5 лет. Ревакцинация - в 6 лет. Контактных, невакцинированных и не болевших корью изолируют на 17 дней с момента контакта или на 21 день, в случае, если им введен иммуноглобулин, плазма или кровь.
Какие вопросы следует задать врачу
Может ли человек, вакцинированный против кори, заразиться этой болезнью?
На протяжении какого времени больной корью заразен?
В какой срок с момента контакта с инфицированным корью необходимо сделать прививку не болевшему и ранее не привитому против кори человеку?
Советы пациенту
Взрослых, не болевших корью ранее, не привитых или привитых против кори однократно, прививают в возрасте до 35 лет. До 55 лет включительно прививают взрослых, относящихся к группам риска (медицинские работники, работники образовательных организаций и пр.). После двукратного введения вакцины, так же, как и после перенесенной кори, формируется стойкий длительный иммунитет к этой инфекции. В случае, если человек не помнит, вакцинирован ли он, и не имеет документов, подтверждающих проведение вакцинации, а также нет сведений о перенесенном заболевании, необходимо пройти вакцинацию.
Это безопасно. Если человек был вакцинирован, то выработанные антитела блокируют вакцину, а если же пациент не были вакцинирован или иммунитет от ранее проведенной вакцины угас, то организм выработает новые антитела.
Использованные источники
Читайте также