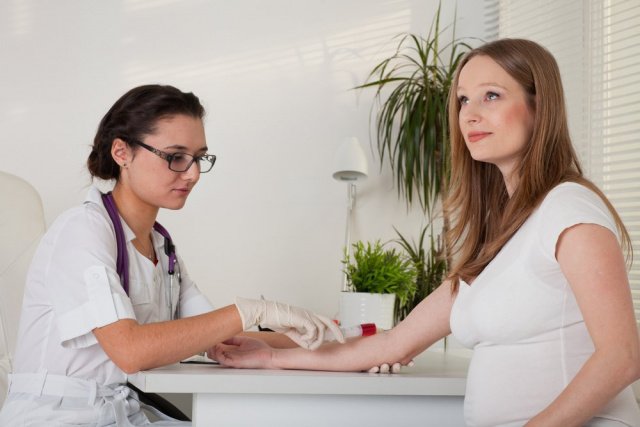
Отрицательный резус-фактор при беременности означает повышенный риск различных осложнений вплоть до весьма серьезных. В обычной жизни не имеет значения, положительный или отрицательный резус-фактор у человека, но после зачатия все может резко измениться. MedAboutMe рассказывает о резус-конфликте матери и плода, в каких случаях он развивается, чем опасен и как же его предупредить.
Беременность и роды при отрицательном резус-факторе крови

О резус-факторе (Rh) говорят, когда на поверхности эритроцитов, клеток крови, нет особого белка. В среднем у 9 из 10 человек он есть, и такую кровь называют резус-положительной, а у одного из 10-ти этот белок на кровяных тельцах отсутствует. Такие люди относятся к группе «резус-отрицательных».
На здоровье этот белок никак не сказывается – если, конечно, соблюдать требования при переливании крови. Если человеку с резус-отрицательным фактором перелить кровь Rh+, то начнется образование антител, которое приведет к тяжелому состоянию, например, анафилактическому шоку. При беременности кровяные клетки плода попадают в кровь матери, развивается процесс негативного влияния вплоть до отторжения плода и осложнения с будущими беременностями у самой женщины – так называемый резус-конфликт.
Когда развивается резус-конфликт и как наследуется Rh?
- Конфликт по резус-фактору развивается, если у матери Rh отрицательный, а у плода – положительный. Такое наследование у ребёнка может быть в 50% случаев – он может получить как материнский Rh, так и отцовский.
- Если же у отца резус-фактор отрицательный, а у матери положительный, конфликта не будет – материнская кровь не отреагирует на кровяные клетки плода с Rh-.
- Важно знать, что ребёнок даже двух резус-положительных родителей может родится с Rh-. Вероятность этого – 25%. Это означает, что кто-то (или оба) являются носителями скрытого гена Rh-, и у ребёнка он активизировался.
А вот если оба родителя – носители Rh-, то и у малыша будет отрицательный резус, и никакие резус-конфликты при вынашивании не угрожает.
Как влияет отрицательный резус на беременность и роды в первый раз и потом?
С точки зрения медицины наиболее благоприятный исход беременности и родов с отрицательным резус-фактором отмечается при первой беременности. У материнского организма это первая встреча с другим резус-фактором, и первая выработка специфических антител иммунной системой.
При каждом последующем зачатии иммунная системы будет быстрее вспоминать, как вырабатывать антитела. Эти антитела, проникая через плаценту в кровь ребёнка, представляют для него серьезную опасность – от гемолитической болезни до самопроизвольного прерывания беременности, преждевременных родов или мертворождения.
Важно знать, что подобную ситуацию провоцируют также аборты и выкидыши. В таких случаях показано введение иммуноглобулина для снижения риска при будущих зачатиях.
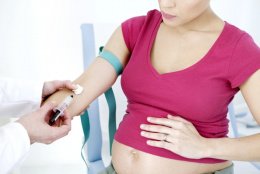
Все женщины с отрицательным резус-фактором при беременности встают на особый учет и профилактику осложнений. Как ее проводят?
Введение иммуноглобулина против резус-конфликта
Для профилактики резус-конфликта показано введение иммуноглобулинов по особой схеме. Чаще всего первую инъекцию назначают в 28 недель беременности. Если была проведена процедура амниоцентеза, были влагалищные кровотечения, введение иммуноглобулина может быть перенесено на более поздний срок.
При соблюдении всех назначений беременность протекает без резус-конфликта, и можно планировать последующих детей с соблюдением тех же предосторожностей.
Для контроля состояния матери и ребёнка проводят анализы на наличие в ее крови антител к эритроцитам плода.
На данный момент разработан более совершенный анализ крови методом ПЦР с выделением свободной ДНК плода в крови матери на третьем месяце беременности. По данным ученых норвежского Института иммунологии и трансфузионной медицины, он показателен на 98-100% при проведении не ранее 9 акушерских недель гестации. Такой анализ позволяет избегать тревог, скрининга и ненужной терапии иммуноглобулинами, если у плода резус-фактор окажется положительным.
Подробнее о мифах и правде о резус-факторе при беременности читайте в нашей статье.