Отит — воспалительная патология, для которой характерно вовлечение в процесс внутренней, средней или наружной части органа слуха. Может поражать как совсем маленьких детей, так и взрослых людей. Протекает в двух вариантах: остром или хроническом.
В развитии отита принято выделять несколько форм:
- Катаральную форму — характеризуется появлением воспаления в какой-либо из частей уха без присоединения осложнений;
- Гнойную форму — развивается как самостоятельное заболевание или осложнение катарального варианта. Клиническая картина отличается наличием в ушной полости гнойного содержимого;
- Экссудативную форму — при этом варианте в просвете пораженного уха определяются слизисто-серозные массы.
Причины и факторы риска возникновения данного заболевания:
- Поражение органа слуха патогенными микроорганизмами, например, стрептококком;
- Острые и хронические бактериальные и вирусные заболевания в организме;
- Особенности анатомического строения уха;
- Наследственная предрасположенность;
- Снижение защитных свойств иммунной системы;
- Оперативные вмешательства со стороны ушей или носа;
- Аллергологические патологии;
- Травмирующие воздействия на органы слуха.
Наружный отит

Наружный отит обуславливается воспалительным поражением кожного покрова или подкожной клетчатки в пределах ушной раковины. Для него характерно течение в двух вариантах: ограниченном или разлитом. Ограниченный вариант характеризуется формированием фурункулов (при воспалении устья волосяных фолликулов, сальной железы). При разлитом варианте в воспалительный процесс вовлекаются все ткани, которые входят в состав наружного уха.
Клиническая картина наружного отита:
- Чувство болезненности, которое становится более сильным при надавливании на ухо или при жевании;
- Заложенность в области уха;
- Гиперемия и отек кожи ушной раковины;
- Появление пленок и наложений при инфицировании грибковой флорой;
- Слизистые или гнойные выделения из уха, возможно, с примесью крови;
- Увеличение и болезненность шейных лимфатических узлов.
Наружный отит может осложняться распространением воспалительного процесса на барабанную перепонку, формированием абсцессов, снижением слуховой функции в случае распространения воспаления.
Средний отит
Средний отит наиболее часто формируется у детей младшего возраста. Для него характерно поражение зоны, располагающейся между барабанной перепонкой и внутренним ухом. Протекает так же, как и другие формы заболевания, в катаральном, экссудативном или гнойном варианте течения.
Симптомы среднего отита:
- Ухудшение общего состояния, которое проявляется слабостью, повышением температуры тела;
- Боль в области уха;
- Чувство заложенности или шума в органе слуха;
- Выделение из уха слизисто-серозных, гнойных масс;
- Изменения в состоянии барабанной перепонки при ее осмотре.
Средний отит осложняется развитием тугоухости, воспалением сосцевидного отростка, присоединением внутричерепных воспалительных процессов. При хроническом течении данной формы возможно полное разрушение барабанной перепонки и слуховых косточек.
Внутренний отит

Данное патологическое состояние в большинстве случаев развивается как осложнение среднего отита, но может возникать и как самостоятельная патология. Во втором случае возбудители заболевания попадают во внутреннее ухо из полости черепа или с током крови.
Клинически патологическое состояние проявляется:
- Выраженным нарушением общего самочувствия;
- Головными болями и головокружениями;
- Шумом в ушах и снижением слуховой функции;
- Значительным болевым синдромом;
- Нарушениями координации движений;
- Синдромом тошноты и рвоты;
- Патологическими симптомами со стороны сердечно-сосудистой системы.
Самым опасным осложнением поражения внутреннего уха является переход патологического процесса на внутричерепные структуры. Возможно возникновение менингита, энцефалита.
Диагностика и лечение отита
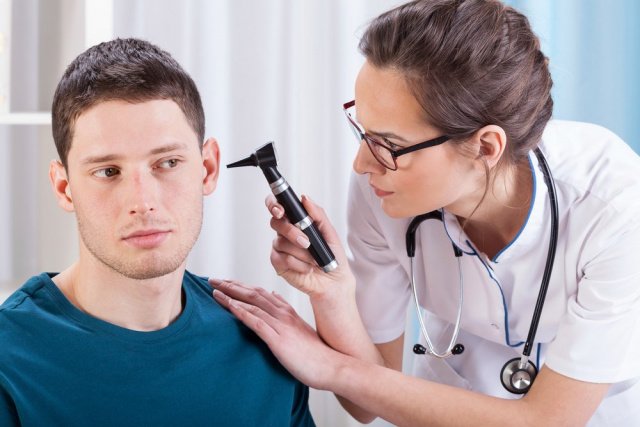
Отит диагностируется врачом-отоларингологом. Постановка диагноза проводится с помощью сбора жалоб, анамнеза и общего осмотра больного. Дополнительно назначается ряд диагностических манипуляций:
- Общеклинический анализ крови, в котором могут определяться признаки воспалительного процесса;
- Отоскопическое обследование, заключающееся в визуальном осмотре наружного уха и барабанной перепонки с помощью специальных воронок;
- Аудиометрическое исследование, проведение электрокохлеографии для оценки нарушений со стороны слуховой функции;
- Бактериологический анализ жидкости, которая выделяется из ушной полости;
- Иммуноферментный анализ, полимеразная цепная реакция для определения возбудителя;
- Рентгенологическое обследование черепа;
- Компьютерная томография, магнитно-резонансная томография.
Лечение отита зависит от локализации патологического процесса и степени его тяжести. Подход выбирается всегда комплексный. Применяются следующие методы терапии:
- Антибактериальная терапия в зависимости от чувствительности выделенного возбудителя;
- Глюкокортикоиды при запущенном течении процесса для уменьшения отечности и воспаления;
- Противовоспалительные и антисептические средства;
- Сосудосуживающие препараты с целью расширения просвета наружного слухового прохода;
- Антигистаминные средства;
- Физиотерапевтические процедуры после купирования острого процесса.
При невозможности консервативного излечивания рекомендуется прибегать к оперативному вмешательству. Оно может заключаться во вскрытии фурункулезного дефекта, дренировании пространства за барабанной перепонкой с ее предварительным рассечением, удалении лабиринтной структуры внутреннего уха. При наличии выраженных слуховых нарушений после восстановительного периода проводится их коррекция методом протезирования.
Профилактика заболевания

Профилактика заключается в повышении общей сопротивляемости организма и предупреждении факторов риска. Отит профилактируется с помощью:
- Закаливающих процедур;
- Витаминотерапии;
- Гигиенических мероприятий ушной полости;
- Санации очагов хронической инфекции.