Хронический язвенный колит
Голубев Михаил Аркадьевич
Диденко Владимир Андреевич
Описание
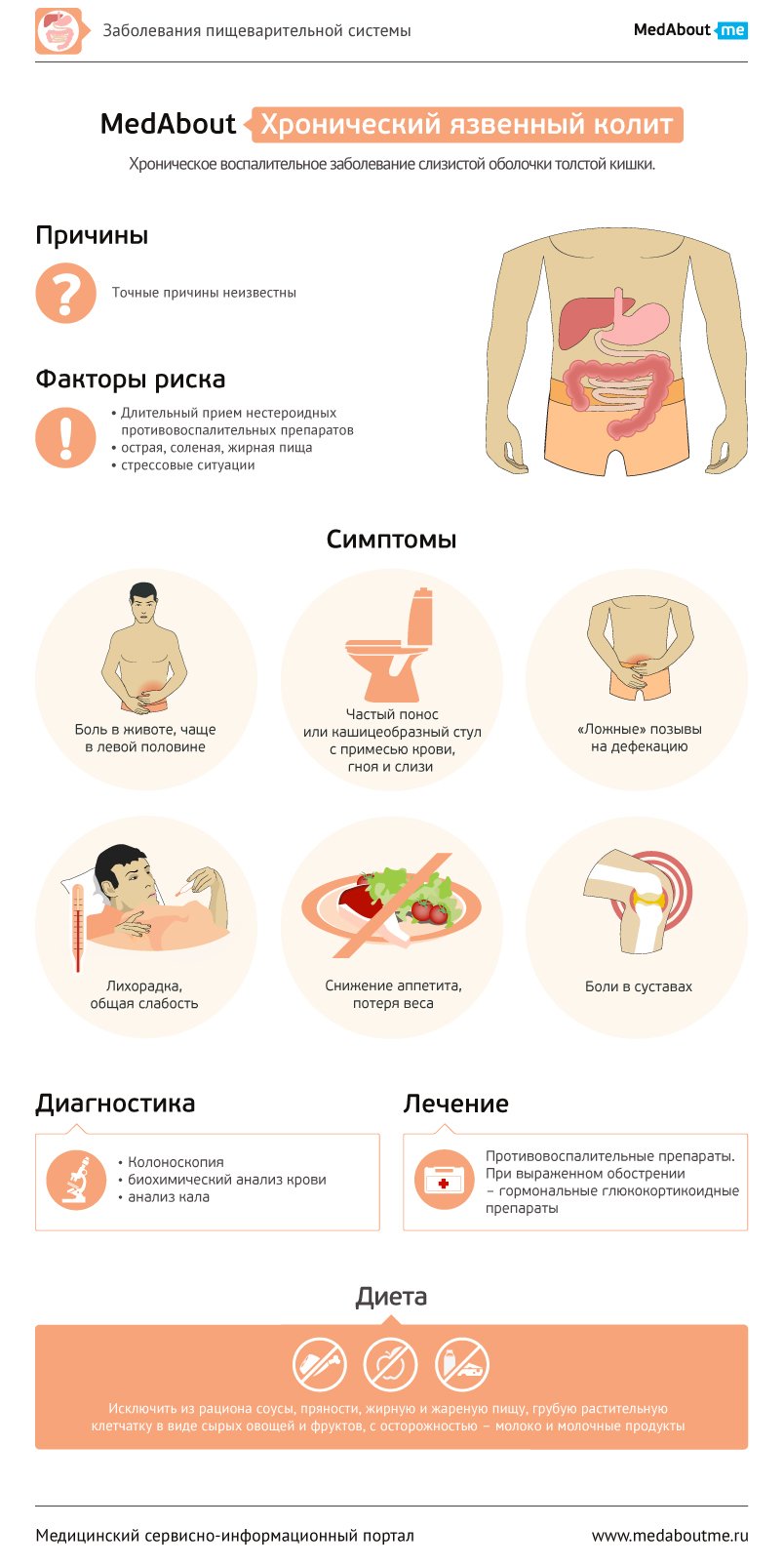
Язвенный колит – хроническое заболевание толстой кишки, в основе которого лежит иммунное воспаление ее слизистой оболочки.
Язвенный колит поражает только толстую кишку и никогда не распространяется на тонкую кишку. Исключение составляет состояние, которое обозначают как ретроградный илеит, когда воспаление носит временный характер и не является истинным проявлением язвенного колита.
В воспалительный процесс обязательно вовлекается прямая кишка, при этом воспаление чаще всего ограничивается слизистой оболочкой (за исключением фульминантного – злокачественного – колита) и носит диффузный характер.
Симптомы
Больные хроническим язвенным колитом обычно жалуются на кишечные нарушения в виде частого поноса с примесями слизи, крови и гноя, появляются «ложные» позывы на дефекацию, ночная дефекация. В период обострения может повышаться температура, снижается аппетит, больные теряют в весе, возникает общая слабость, могут отмечаться суставные боли. Отмечаются боли во всем животе при тотальном колите и боли в левой подвздошной области при левостороннем колите.
При объективном обследовании выявляются признаки анемии, потеря массы тела, а также возможные внекишечные проявлений язвенного колита – поражение суставов, кожи (узловатая эритема, гангренозная пиодермия – гнойное заболевание кожи), слизистых оболочек (афтозный стоматит – воспаление слизистой оболочки полости рта), глаз (воспаление сосудистой оболочки глаз, радужки, ресничного тела, соединительной ткани между склерой и конъюнктивой), анкилозирующий спондилоартрит – системное заболевание соединительной ткани с поражением позвоночника, ревматоидный артрит (серонегативный) и другие заболевания.
Формы
Язвенный колит классифицируют:
- По протяженности поражения: проктит (поражение ограничено прямой кишкой), левосторонний колит (поражение распространяется до левого изгиба толстой кишки, включая проктосигмоидит), тотальный колит (поражение распространяется проксимальнее левого изгиба толстой кишки, включая субтотальный колит, а также тотальный ЯК с ретроградным илеитом);
- По характеру течения: острое течение (менее 6 месяцев от дебюта заболевания), хроническое непрерывное течение (отсутствие более чем 6-месячных периодов ремиссии на фоне адекватной терапии), хроническое рецидивирующее течение (наличие более чем 6-месячных периодов ремиссии);
- По тяжести заболевания (тяжести атаки): легкая, среднетяжелая и тяжелая атаки язвенного колита.
Причины
Точная причина возникновения хронического язвенного колита неизвестна, но существует несколько версий, объясняющих его развитие.
Одна из них – генетическая. Доказано, что хронический язвенный колит значительно чаще возникает, если среди родственников есть больные с болезнью Крона или хроническим язвенным колитом.
В качестве второй причины рассматривается длительный прием нестероидных противовоспалительных средств (аспирин, диклофенак, индометацин и др.).
Также не исключается роль бактерий, вирусов и иммунологических нарушений в развитии хронического язвенного колита.
Методы диагностики
Диагностика хронического язвенного колита осуществляется врачом-гастроэнтерологом на основании данных анамнеза, клинического осмотра, сбора жалоб, применения лабораторных и инструментальных методов обследования. Диагностика направлена на выявление степени поражения толстого кишечника, оценки тяжести состояния и возникающих осложнений.
Диагноз выставляется на основании сочетания данных анамнеза, клинической картины, характерных эндоскопических и гистологических изменений.
Из данных анамнеза можно выяснить эпизоды диареи, примесь крови в кале, тенезмы, потерю массы тела.
Диагностика заболевания преимущественно основана на инструментальных методах исследования – колоноскопия с илеоскопией (основной метод), ректороманоскопия, обзорная рентгенография брюшной полости. Тотальная колоноскопию с илеоскопией обязательна для установления диагноза язвенного колита.
Ирригоскопия с двойным контрастированием проводится для оценки протяженности поражения толстой кишки при невозможности выполнения колоноскопию с илеоскопией.
Обзорную рентгенография брюшной полости проводят при тяжелой атаке для исключения токсической дилатации (расширения) и перфорации (нарушения целостности) толстой кишки.
В обязательном порядке проводят осмотр перианальной области, пальцевое исследование прямой кишки и ректороманоскопию.
При необходимости дифференциальной диагностики или при невозможности проведения полноценной илеоколоноскопии рекомендуются рентгенологические исследования: магнитно-резонансная (МРТ) с контрастированием кишечника, компьютерная томография (КТ) с контрастированием кишечника. К дополнительным исследованиям относят трансабдоминальное ультразвуковое сканирование тонкой и ободочной кишки, трансректальное ультразвуковое исследование прямой кишки и анального канала.
В лабораторных анализах находят признаки воспаления и железодефицитной анемии. Признаком хронического воспаления являются лейкоцитоз, увеличение количества тромбоцитов (тромбоцитоз). При среднетяжелой и тяжелой атаке язвенного колита содержание гемоглобина снижается до 105 г/л и менее. СОЭ увеличивается до 30 мм/ч и более, регистрируется увеличение концентрации С-реактивного белка (СРБ) и фибриногена. В биохимическом анализе крови регистрируется снижение содержания белка (гипоальбуминемия) и повышение активности щелочной фосфатазы из-за ассоциированного с язвенным колитом первичного склерозирующего холангита.
В образцах кала проводят исследование содержания фекального кальпротектина при первичной дифференциальной диагностике язвенного колита с функциональными заболеваниями кишечника.
Для дифференциальной диагностики с кишечными инфекциями проводят бактериальные посевы кала. Рекомендуется провести исследование кала на наличие токсинов Clostridium difficile А и В.
При проведении колоноскопии берут биопсию для гистологического исследования. Биопсию слизистой оболочки толстой кишки рекомендуется проводить при первичной постановке диагноза, при сомнениях в правильности ранее выставленного диагноза, при длительном анамнезе язвенного колита более 7–10 лет.
Дифференциальная диагностика язвенного колита начинается с исключения воспалительных заболеваний толстой кишки, которые не относятся к воспалительным заболеваниям кишечника (ВЗК): инфекционные, сосудистые, медикаментозные, токсические и радиационные поражения кишечника, а также дивертикулит.
Далее проводится дифференциальная диагностика с заболеваниями, относящимися к ВЗК: болезнь Крона с поражением толстой кишки, кишечные инфекции (дизентерия, сальмонеллез, кампилобактериоз, иерсиниоз, амебиаз), глистные инвазии, антибиотико-ассоциированные поражения кишечника (псевдомембранозный колит, вызываемый Cl. difficile), туберкулез кишечника, системный васкулит (заболевание с поражением сосудов), рак толстой кишки, дивертикулит (воспаление дивертикула – слепо заканчивающегося выпячивания стенки кишечника), микроскопические колиты (коллагеновые и лимфоцитарные), радиационный проктит (воспаление слизистой прямой кишки).
Основные используемые лабораторные исследования:
- Клинический анализ крови: лейкоцитоз со сдвигом формулы влево, гемоглобин – снижение, СОЭ – ускорение, тромбоциты – увеличение.
- Биохимический анализ крови: белок (гипоальбуминемия) – снижение, щелочная фосфатаза – возможно повышение активности;
- Общий анализ кала (с тестом на скрытую кровь): кровь в кале.
- Гистологическое исследование биоптатов толстого кишечника.
Дополнительные используемые лабораторные исследования:
- С-реактивный белок – повышение концентрации.
- Фибриноген - повышение содержания;
- Кальпротектин в кале – повышен при воспалительных заболеваниях кишечника.
- Исследование кала на наличие токсинов Clostridium difficile (А и В).
Основные используемые инструментальные исследования:
- Колоноскопия с илеоскопией;
- Ректороманоскопия;
- Обзорная рентгенография брюшной полости.
Дополнительные используемые инструментальные исследования:
- МРТ с контрастированием кишечника;
- КТ с контрастированием кишечника;
- Ирригоскопия с двойным контрастированием;
- Трансабдоминальное ультразвуковое сканирование тонкой и ободочной кишки;
- Трансректальное ультразвуковое исследование прямой кишки и анального канала.
Лечение
Лечение хронического язвенного колита консервативное. Больным назначают диету, богатую клетчаткой. Назначают противовоспалительные препараты сульфасалазин, месалазин, которые действуют на всем протяжении толстого кишечника.
При выраженном обострении язвенного колита назначают гормональные глюкокортикоидные препараты (дексаметазон, гидрокортизон), но они только снимают воспалительные реакции, не влияя на заживление слизистой. При развитии осложнений в виде выраженного кровотечения или озлокачествления показано хирургическое лечение.
Осложнения
Возможны развитие перфорации толстой кишки, кишечное кровотечение, токсическая дилатация (токсическое расширение толстого кишечника), стриктуры (сужения) прямой или толстой кишки, рак толстой кишки (высокий риск его возникновения).
Профилактика
Профилактики хронического язвенного колита не существует. Рекомендуется соблюдение диеты, отказ от алкоголя, жирной и острой пищи, своевременное лечение инфекционно-воспалительных заболеваний кишечника (дисбактериоз и др.).
Какие вопросы следует задать врачу
Потребуется ли изменение питания?
Какие препараты используются при обострении хронического язвенного колита?
Какие меры по изменению образа жизни предпринять, чтобы избежать обострений?
Советы пациенту
Язвенный колит, как правило, требует изменения диеты. Рекомендуется попробовать сократить употребление жирной пищи и продуктов с высоким содержанием клетчатки, таких как орехи, семена, кукуруза, или любой пищи, которая ухудшает самочувствие. Люди с непереносимостью лактозы должны исключить молочные продукты. Следует употреблять пищу небольшими порциями, уменьшить стресс с помощью техники релаксации, использовать дыхательные упражнения или медитацию для расслабления.
Использованные источники
Читайте также

Неспецифический язвенный колит (НЯК) или просто язвенный колит — заболевание, которым чаще болеют взрослые. В связи с этим, информации о лечении язвенного колита у детей в Интернете довольно мало. Попытаемся это исправить.