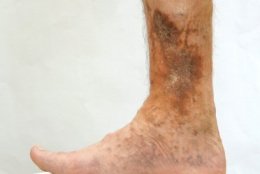
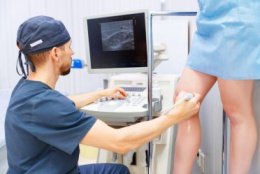
Представьте себе идеальную систему водоснабжения, где трубы работают исправно десятилетиями. А теперь представьте, что в этой системе появляются растянутые, извитые участки, клапаны перестают закрываться, и возникает застой. Примерно так и выглядит варикозная болезнь вен — самой сложной «дренажной системы» нашего организма. И когда консервативные методы уже бессильны, на сцену выходит флебэктомия — хирургическое искусство удаления этих неработающих «труб».
Многие ошибочно считают эту операцию пережитком прошлого, архаичной и травматичной процедурой. Однако современная комбинированная флебэктомия — это высокотехнологичное вмешательство, своего рода ювелирная работа сосудистого хирурга. Её суть не просто в механическом удалении больной вены, а в перераспределении венозного кровотока: ликвидация «аварийного» участка заставляет кровь течь по здоровым, глубоким сосудам. По данным актуальных клинических рекомендаций, именно хирургическое лечение остаётся «золотым стандартом» для пациентов с запущенными формами болезни, крупными стволами подкожных вен или осложнениями.
Но почему вена, которая десятки лет исправно качала кровь к сердцу, вдруг сдаётся? Всё дело в микроскопических клапанах внутри сосуда. Когда они из-за наследственной слабости, гормональных изменений или постоянных нагрузок перестают смыкаться, кровь начинает течь в обратном направлении — рефлюкс. Давление в вене растёт, её стенки растягиваются, и она превращается в тот самый синюшный, извитый тяж под кожей. Флебэктомия — это радикальное решение: больной сегмент удаляется, а его функцию берут на себя коллатерали — обходные пути, которые уже есть в организме.
Не просто косметический дефект: когда операция становится необходимостью
Варикоз — это далеко не только эстетическая проблема. Это хроническое прогрессирующее заболевание, которое без лечения может привести к серьёзным, а иногда и опасным для жизни последствиям. И если раньше хирурги ждали, пока болезнь «созреет», то современный подход — раннее активное вмешательство, предотвращающее осложнения.
Итак, когда же терапевтическое лечение компрессией и таблетками уступает место скальпелю? Показания чётко определены и основаны на объективных данных УЗИ. Первое и главное — это наличие рефлюкса (обратного тока крови) по стволам большой или малой подкожных вен. Именно этот сбой — двигатель всей болезни. Второе — это стадия заболевания. Если пациента мучают постоянные отёки, чувство тяжести и распирания в ногах, судороги по ночам, появляются тёмные пятна на коже (гиперпигментация), значит, развилась хроническая венозная недостаточность. Дальнейшее промедление грозит появлением трофических язв — долго незаживающих ран, лечение которых может затянуться на годы.
Но есть и состояния, требующие экстренного хирургического решения. Тромбофлебит — воспаление и закупорка тромбом поверхностной вены. Опасен он не только болью и покраснением, но и риском распространения тромба в систему глубоких вен. Кровотечение из варикозного узла — может возникнуть даже от микротравмы, и из-за высокого давления в вене остановить его бывает непросто. В этих случаях флебэктомия решает сразу две задачи: устраняет очаг проблемы и предотвращает её рецидив.
Порой пациенты спрашивают: «А если ничего не болит, зачем оперировать?» Ответ прост: варикозная вена — это не просто некрасиво. Это «пороховая бочка» внутри организма, которая в любой момент может дать осложнение. Исследования, например, опубликованные в журнале Phlebology, показывают, что своевременная операция значительно улучшает качество жизни, устраняя риски и симптомы, и предотвращает инвалидизацию в будущем.
Тонкости подготовки: путь к успешной операции начинается в кабинете диагноста
Успех любой операции наполовину зависит от качества подготовки, и флебэктомия — не исключение. Этот этап можно сравнить с разработкой детальной навигационной карты для хирурга, где отмечены все «опасные рифы» и «фарватеры». Первый и самый важный шаг — консультация сосудистого хирурга-флеболога. Врач не просто осмотрит ноги, он проведёт «допрос с пристрастием», выясняя наследственность, образ жизни, перенесённые беременности, принимаемые лекарства. Всё это — ключи к пониманию причины болезни.
Но «глазом» даже самого опытного флеболога невозможно заглянуть внутрь сосуда. Поэтому главный инструмент подготовки — ультразвуковое дуплексное сканирование (УЗДС). Это не обычное УЗИ. Аппарат в режиме реального времени показывает не только структуру вены, но и движение крови по ней, её скорость и, что критически важно, направление. Именно УЗДС подтверждает наличие рефлюкса, измеряет диаметр венозных стволов, находит несостоятельные перфорантные вены (соединяющие поверхностные и глубокие сети) и оценивает состояние глубокой венозной системы. На основе этого исследования хирург делает цветную разметку прямо на коже пациента накануне операции — это его личная карта-схема для идеально точного вмешательства.
Стандартная предоперационная подготовка также включает лабораторные анализы (общий и биохимический анализ крови, коагулограмма, анализ на инфекции), ЭКГ и флюорографию. Это необходимо для оценки общих рисков анестезии. Если у пациента есть сопутствующие заболевания — гипертония, диабет, ишемическая болезнь сердца — потребуется дополнительное обследование и заключение терапевта или кардиолога. Пациенту же накануне стоит позаботиться о бытовых мелочах: принять душ, побрить оперируемую ногу (часто это делают в клинике), подготовить удобную обувь и свободную одежду, а также приобрести правильный компрессионный трикотаж 2-го класса компрессии, который наденут сразу после операции.
От кроссэктомии до минифлебэктомии: что происходит в операционной?
День операции. Современная комбинированная флебэктомия — это чёткий алгоритм из нескольких этапов, напоминающий работу сапёра: точечно, аккуратно, без лишних движений. Чаще всего вмешательство проводят под спинальной анестезией: пациент в сознании, но не чувствует нижнюю часть тела. Общий наркоз применяется реже, по особым показаниям.
Первый и самый ответственный этап — кроссэктомия. Его цель — «отключить» больную магистральную вену (большую или малую подкожную) от глубокой системы. Через небольшой разрез в паху или под коленом хирург находит место впадения (сафено-феморальное или сафено-поплитеальное соустье), перевязывает вену и пересекает её. Это как перекрыть главный кран на неисправной линии, чтобы предотвратить дальнейший сброс крови. Особое внимание уделяется перевязке всех видимых притоков в этой зоне — это профилактика раннего рецидива.
Следующий шаг — стриппинг (от англ. to strip — снимать, удалять). Именно он у многих ассоциируется с устаревшей «выдержкой» вены. Но сегодня это малоинвазивная процедура. Через тот же или дополнительный небольшой разрез в нижней части ноги в просвет вены вводят гибкий зонд. Хирург под контролем зрения фиксирует на нём верхний конец вены и аккуратно, без рывков, извлекает её наружу. Используются специальные зонды — инвагинирующие, которые выворачивают вену наизнанку, что значительно снижает травматизацию окружающих тканей и риск кровоизлияний.
После удаления магистрального ствола остаются его расширенные притоки. Для их устранения применяется техника минифлебэктомии (по Варади или Мюллеру). Через проколы кожи размером 1-2 мм с помощью специального крючка хирург «вылавливает» вену, пересекает и удаляет её. Эти микродоступы не требуют наложения швов и заживают практически бесследно. Завершается операция наложением стерильной повязки и эластичной компрессии.
Возвращение к жизни: правила грамотной реабилитации
Послеоперационный период — это не пассивный «отдых», а активное сотрудничество пациента с собственным телом для закрепления блестящего результата операции. И здесь главный союзник — компрессия. Эластичный бинт или медицинский трикотаж создают внешний каркас, поддерживающий сосуды, препятствующий образованию отёков и гематом, а главное — помогающий перераспределить кровоток. Носить его необходимо круглосуточно первые несколько дней, а затем днём — от 2 до 8 недель, в зависимости от объёма операции.
Физическая активность — второй столп реабилитации. Противопоказан не подвижный образ жизни, а лишь два состояния: неподвижное стояние и сидение. Ходьба — лучшее лекарство. Начинать нужно уже через 2-3 часа после операции. Сокращение мышц голени работает как насос, проталкивая кровь по глубоким венам вверх и предотвращая тромбоз. Полезны также упражнения «носок-пятка» в положении сидя, плавание, велотренажёр (через 2-3 недели). А вот от силовых тренировок, бега, посещения бани и сауны придётся воздержаться на 1-2 месяца.
Что ещё важно в первые недели? Следить за гигиеной ран (обычно швы снимают на 7-9 день), избегать горячих ванн (только тёплый душ), спать с приподнятым ножным концом кровати, чтобы улучшить венозный отток. Если врач назначил препараты (венотоники, антикоагулянты), их приём обязателен. Боль, отёк, синяки — нормальные явления в первые дни, они постепенно сходят на нет. Но если внезапно появилась резкая боль, одышка, повысилась температура — это повод немедленно обратиться к врачу.
Долгосрочная перспектива после флебэктомии радужная: устранены и симптомы, и риски осложнений. Однако важно помнить, что операция убирает последствия, но не отменяет генетическую предрасположенность. Поэтому здоровый образ жизни, контроль веса, умеренная нагрузка и, возможно, периодическое ношение компрессионного трикотажа при длительных статических нагрузках или перелётах — это новые, полезные привычки на всю жизнь.
Будущее флебологии: куда движется хирургия вен?
Флебэктомия, рождённая в середине XX века, сегодня — не музейный экспонат, а живая, развивающаяся методика. Её будущее — в интеграции с высокими технологиями. Роботизированные системы уже начинают помогать хирургам в выполнении особо точных манипуляций. Интраоперационная навигация с использованием данных УЗИ и КТ в режиме реального времени, проецируемая прямо на операционное поле (технология дополненной реальности), — следующая ступень, позволяющая видеть сосуды «насквозь».
Появляются и биологические клеи, которые могут заменить часть шовного материала, ещё больше уменьшая травму. Исследуются методики стимуляции роста новых, здоровых коллатералей с помощью факторов роста. Но главный тренд — это не конкуренция методик, а их синергия. Часто флебэктомию комбинируют с эндовенозной лазерной коагуляцией (ЭВЛК) или радиочастотной абляцией (РЧА) — гибридные операции, где каждый метод используется там, где он максимально эффективен. Это позволяет добиваться идеального клинического и косметического результата с минимальным дискомфортом для пациента.
Так что, если ваши вены напоминают больше карту горной реки, чем прямые магистрали, не стоит откладывать визит к флебологу. Современная хирургия предлагает точные, эффективные и малотравматичные решения, чтобы вернуть вашим ногам не только красоту, но и главное — здоровье на долгие годы.