По степени распространения среди онкологических заболеваний рак толстого кишечника занимает третье место — после рака молочной железы и рака легкого. В большинстве (60-70% случаев) диагноз ставится уже на поздних стадиях и благодаря появлению очевидных симптомов, свидетельствующих о явном развитии болезни. Какие изменения в толстом кишечнике провоцируют появление рака и как предупредить его появление?
Прежде всего, давайте разберемся, как возникают новообразования, способные в итоге стать злокачественными. В какой-то момент клетки слизистой оболочки кишечника (эпителия) начинают активно делиться. В результате процесса деления и образуются полипы, аденомы и другие доброкачественные новообразования. Одни выглядят, как «наросты» на ножке, другие — как шарики, третьи — плоской формы и возвышаются над стенкой кишки на 1 мм, имеют плавные утолщения стенок. Каждая разновидность имеет свои особенности. Какие-то растут достаточно медленно, другие, наоборот, быстро, это зависит от их морфологической структуры.
Причин появления новообразований несколько. К ним относится как наследственный фактор или возрастные изменения (например, полипы обычно появляются у людей старше 40 лет, хотя в последние годы колоректальный рак (КРР) значительно и стремительно «молодеет»), так и воспалительные заболевания кишечника (типа болезни Крона, язвенного колита, дивертикулеза и т.д.), вредные привычки — в частности, регулярный прием алкоголя, любовь к жирной пище, избыточный вес, курение. Но что конкретно запустило механизм появления опухоли, часто ответить невозможно.
Вот о чем следует помнить: появление полипа или аденомы не означает, что новообразование обязательно перерастет в злокачественную опухоль, но исключать подобный вариант нельзя — такая вероятность существует практически всегда (исключения составляют аденоматозные и гиперпластические новообразования, расположенные в «левых» отделах ободочной кишки). Вот почему, обнаружив «незваного гостя» в кишечнике, врачи настоятельно рекомендуют его удалить. В настоящее время такой подход к новообразованиям становится общепринятым: большинство врачей-эндоскопистов и онкологов считают это необходимым.
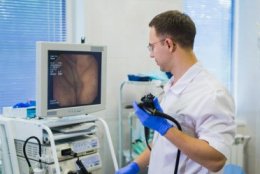
Увидеть проблемы в кишечнике помогает процедура колоноскопии. Если раньше ее рекомендовали впервые проходить в 50 лет (при наличии в роду у пациента случаев КРР — в 45 лет), то сегодня врачи советуют делать это раньше. Лично я уверен, что колоноскопию нужно впервые выполнить в 40 лет, если нет никаких жалоб со стороны ЖКТ. А если в вашей семье кому-либо был поставлен диагноз «колоректальный рак», то в 30-35. А при появлении жалоб (диареи, запоры, нерегулярный и несформированный стул, примеси слизи или крови в кале) — колоноскопия должна быть выполнена в кратчайшие сроки.
Колоноскопия: не нужно сомневаться

Медицина — стремительно меняющаяся область нашей жизни. Совершенствуются технологии, становятся более эффективными и менее безболезненными процедуры. И если раньше колоноскопия справедливо воспринималась почти всеми, кому был знаком этот термин, как нечто неприятное, что не хочется повторять в принципе, то в последние годы ситуация кардинально изменилась. Появился вариант медикаментозного сна (седации) с применением легкого наркоза (один препарат), он не оказывает вредного влияния на организм (не является наркотическим средством, не токсичен для печени, практически не влияет на почки). Пациент погружается в сон и не испытывает неприятных ощущений. Спустя приблизительно час-полтора после пробуждения он уже вполне дееспособен и может отправляться домой или на работу (если эта работа не связана с высокой концентрацией внимания).
Для того, чтобы исследование было качественным, необходима тщательная подготовка толстого кишечника. Если при процедуре гастроскопии (исследование пищевода, желудка и 12-перстной кишки) она требуется в минимальном объеме — предварительно 8 часов не есть и 2 не пить, — то для колоноскопии всё серьезнее. Перечислю основные моменты:
- За 3-4 суток до проведения процедуры нужно перейти на диетическое питание — бесшлаковую диету с исключением из рациона клетчатки, овощей, фруктов, макаронных и хлебобулочных изделий, зелени, каш и злаков.
- Прием пищи прекращается в обед (за 14-16 часов до процедуры) накануне исследования.
- Необходимо использовать специальные препараты для очистки кишечника (мало- или полнообъемные препараты полиэтиленгликоля (ПЭГ) на основе макрогола);
- При запорах — принимать слабительное (по назначению врача), чтобы стул перед началом подготовка и во время нее был регулярным;
- При приеме особых препаратов (от повышенного давления или разжижающих кровь), необходимо сообщить об этом врачу, проводящему исследование — строго до начала процедуры.
- Прием жизненно важных, курсовых и системных препаратов не отменяется (кроме препаратов железа (Fe) — их отменяют за 5 дней до исследования).
И еще одно важное правило: когда колоноскопия проводится под седацией, лучше отказаться от управления автомобилем в этот день: вернуться домой на такси или с кем-то, кто сможет заменить вас за рулем, а также нужно иметь при себе «свежий» (не больше месяца) результат ЭКГ.
У меня полип! Что дальше?
Как я уже сказал, если в толстой (гораздо реже — в тонкой) кишке обнаружены даже совсем небольшие полипы размером 2-3 мм, их удаляют, поэтому подготовка имеет такое важное, а зачастую — решающее значение для выявления подобных новообразований. Немногие знают, поэтому подчеркну, что сделать это можно непосредственно во время процедуры колоноскопии. Причем, хорошая оптика многих эндоскопов (в частности, японских, которые используем мы у себя в «СМ-Клиника») позволяет увидеть совсем незначительные новообразования — даже размером в несколько миллиметров.
Более точно дифференцировать изменения кишечника нам помогает такая технология как NBI (Эн-Би-Ай) — узкоспектральная визуализация, а также метод хромоскопии (окраска слизистой раствором «Индигокармин»). Простыми словами: помимо камеры в эндоскопе установлен источник различных спектров синего и зеленого света, который определенным образом проникает внутрь новообразований (поглощается гемоглобином) и позволяет нам по цвету участка кишечника понять, с чем мы столкнулись.
Добавлю, что все обнаруженные во время колоноскопии новообразования врач, удаляя, в обязательном порядке направляет на гистологическое исследование. И потом уже точно можно сказать, с каким новообразованием мы имеем дело — доброкачественным или онкологией.
В ряде случаев. когда удаление полипа во время колоноскопии несет в себе риски осложнений, тактика лечения выбирается исходя из ситуации. К сожалению, некоторые новообразования не представляется возможным удалить при помощи эндоскопа — и тогда проводятся комбинированные (симультанные) вмешательства или применяются классические проверенные хирургические методики — операции, помогающие избавить стенки кишечника от наростов и тем самым обезопасить пациента от рака. Данные вмешательства выполняются в плановом порядке с обязательной госпитализацией в стационар для наблюдения и минимизации рисков отсроченных осложнений.