Воспаление почек, более известное как пиелонефрит — заболевание, широко распространенное среди детей и взрослых. Характеризуется оно довольно длительным течением, потерей трудоспособности и высокой вероятностью неблагоприятного исхода. Пиелонефрит является одной из самых распространенных причин развития почечной недостаточности хронической формы. Возбудителями заболевания выступают различные виды бактерий. Причем чаще всего это кишечная палочка.
Воспаление почки: причины развития патологии

Основная причина развития воспаления почек — проникновение патогенной микрофлоры в орган извне или из других очагов инфекции в организме. Способствует развитию воспалительного процесса и нарушение оттока мочи, повышающее давление внутри лоханки почки. В результате развивается венозное полнокровие органа, нарушается капиллярный кровоток и возникает тканевое кислородное голодание.
Попадание инфекции в почки может происходить гематогенным или уриногенным путем. Так, проникать в основной орган мочеполовой системы болезнетворные микроорганизмы могут восходящим путем из близкорасположенных органов. Кроме того, возможно попадание инфекции в почки через кровеносную и лимфатическую систему.
Симптомы пиелонефрита: боль в почках и другие проявления

Воспаление почек может развиваться вне зависимости от наличия любых других патологических процессов в органах мочеполовой системы, являясь при этом первичным заболеванием. Вторичный пиелонефрит — осложненное воспаление, возникающее на фоне попадание в орган микробной инфекции и сопровождающееся нарушением оттока мочи. Также пиелонефрит может быть острым или хроническим, одно- или двухсторонним.
Острое воспаление одного из основных органов мочевыделительной системы бывает первичным и вторичным. Его основными симптомами являются:
- ярко выраженная боль в почках в области поясницы, проявляющаяся даже при незначительном надавливании;
- повышение температуры до 39-40°С, при которой отмечаются озноб и обильное потоотделение, являющееся причиной значительного уменьшения объёма выделяемой мочи;
- слабость, головная боль, постоянная жажда, тошнота, рвота, учащенное сердцебиение, полное отсутствие аппетита;
- мутная или прозрачная моча, которая в первом случае содержит множество бактерий и лейкоцитов, а во втором — выделяется через мочеточник, блокированный патологическими примесями;
- при пальпации в поясничной области может прощупываться увеличение органа в размерах, а также ощущаться боль в почках.
При отсутствии своевременного лечения воспаления почек в острой форме заболевание может стать хроническим. Кроме того, возможно развитие абсцессов одной или обеих почек сразу. При этом у пациента значительно ухудшается состояние, а также наблюдается резкое повышение температуры, особенно в вечернее время.
Хроническое воспаление может развиваться на фоне первичного или вторичного заболевания, протекающего в острой форме. Хронический пиелонефрит сопровождается постоянной сменой периодов обострений и ремиссий болезни. Обострение может быть спровоцировано переохлаждением, резкой сменой климата, чрезмерными физическими нагрузками, нарушением работы мочевыделительной системы и даже стрессами. К симптомам хронического воспаления почек относятся:
- тяжесть и проявление тупых болей в почках в области поясницы;
- помутнение выделяемой мочи;
- постепенно увеличивающаяся слабость и повышенная утомляемость;
- головная боль, чувство жажды, бледность кожи;
- субфебрильная температура тела.
Признаки активной стадии обострения схожи с симптомами острого пиелонефрита. При латентной форме боли в почках могут появляться редко. При этом дизурия и симптомы общего недомогания у пациентов не отмечаются. В состоянии ремиссии симптоматика заболевания не проявляется.
Воспаление почек: анализы и обследования
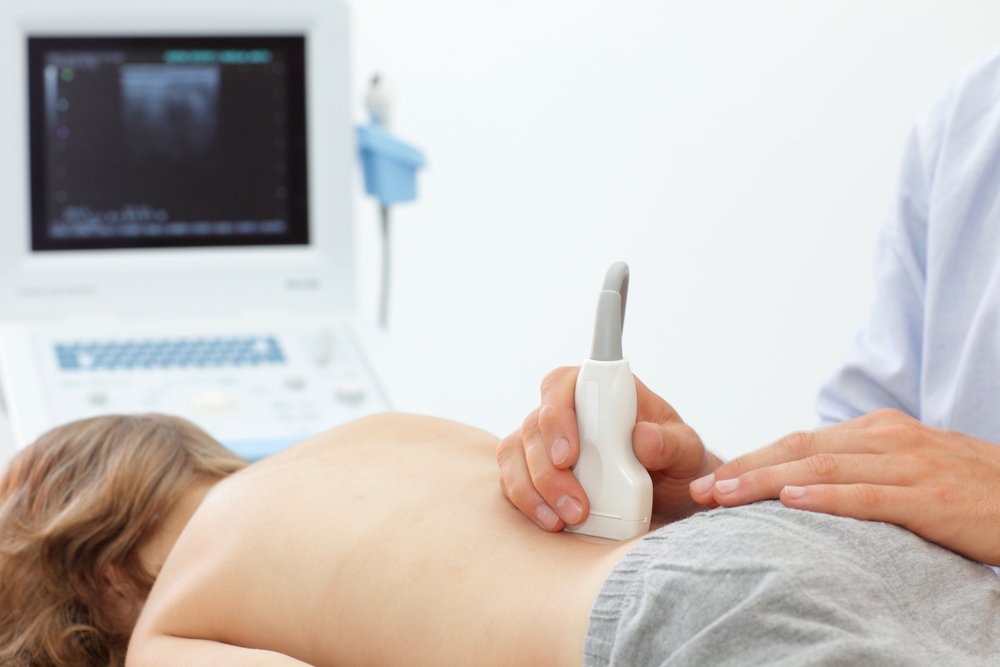
Поставить диагноз «пиелонефрит» на основании жалоб пациента не всегда возможно. Но определенная симптоматика должна стать поводом для проведения срочной диагностики. Сбор анамнеза, как правило, включает в себя анализ следующей информации:
- как, когда и насколько повышается температура тела, есть ли озноб и другие подозрительные симптомы;
- какими гнойными заболеваниями ранее болел пациент;
- имеются ли в истории болезни пациента другие урологические заболевания;
- проводились ли ранее какие-либо эндоскопические исследования.
Если воспаление почек характеризуется бессимптомным течением, пациенту могут назначаться преднизолоновый или пирогеналовый провокационные тесты.
На ранней стадии развития острого воспалительного процесса у пациента может отмечаться повышение артериального давления. По мере нарастания общей интоксикации организма, его показатели, как правило, снижаются. Обследование посредством пальпации позволяет определить напряжение мышц брюшной стенки и проявление болей в почках в области поясницы. Среди лабораторных исследований, позволяющих определить хроническое воспаление, наиболее информативным является анализ мочи. С его помощью можно определить наличие бактерий в моче и выполнить ПЦР-анализ на инфекции.
Анализ крови при остром воспалении почек определяет повышение уровня СОЭ. При этом полученные показатели могут достигать 40-50 мм/ч. Также определяется лейкоцитоз с повышением уровня палочкоядерных форм. При диагностике может использоваться обзорная и экскреторная урография. Такое исследование позволяет определить функциональность почек, изменения чашечно-лоханочной системы.
Из инструментальных диагностических методов могут использоваться УЗИ, рентгенография, компьютерная томография. Стоит отметить, что проведение рентгенографии может быть информативным только при переходе заболевания в гнойную стадию. Наиболее эффективным при диагностике пиелонефрита является ультразвуковое сканирование почек. Также пациентам может назначаться радиоренография и другие методы исследования, подбираемые в каждом случае индивидуально.