При лечении артритов врач подбирает препараты, которые при минимальных побочных эффектах будут обладать максимальной эффективностью. Это связано с тем, что изменения в суставах прогрессируют, и боль может возникать достаточно часто, требуя частого приема препаратов. Кроме того, необходимы лекарства, которые будут бороться с воспалением, возникающим на фоне деформаций суставных поверхностей и повреждения тканей. Ведутся разработки препаратов, которые бы могли затормозить процессы разрушения суставов и восстановить повреждения, но пока терапия имеет только симптоматический характер.
Препараты, борющиеся с воспалением
Пациенты с остеоартритом для облегчения боли и подавления воспаления применяют препараты из группы нестероидных противовоспалительных средств (НПВС). Некоторые лекарства из этой группы знакомы многим, они могут быть приобретены без рецепта. К ним относят ацетилсалициловую кислоту, ибупрофен и напроксен. Для других НПВП, таких как целекоксиб, необходимо назначение врача и рецепт. Эти препараты не только уменьшают боль, но и блокируют воспаление, принося существенное улучшение состояния у пациентов с артритом.
Однако медикаменты, подавляющие воспаление, имеют и ряд побочных эффектов, из-за чего от многих препаратов при лечении артрита отказываются. В США относительно недавно рецептурные препараты рофекоксиб и валдекоксиб, которые похожи на целекоксиб, обнаружили более высокие риски провокации сердечных приступов, чем остальная группа лекарств этого типа. Производители прекратили продавать их.
Проблемы при медикаментозном лечении артрита

Специалисты многих стран, после публикации результатов исследований НПВС, которыми лечат артрит, сделали два основных вывода. Во-первых, все эти препараты, так или иначе, повышают риск сердечных заболеваний. Но, во-вторых, остается неясным, насколько этот риск увеличивается. Некоторые исследования предполагают минимальный рост или даже отсутствие его вообще, в то время как другие исследования указывают на значительные риски. Поэтому вместо того, чтобы запрещать ибупрофен, напроксен и другие лекарства, специалисты рекомендовали производителям препаратов добавить больше предупреждающих данных о сердечных рисках. Кроме того, артрит должен лечить специалист, контролирующий состояние пациента на протяжении времени.
Согласно последним исследованиям, низкие дозы этих препаратов, которыми лечат артрит, являются более безопасными. Это означает, что пациенты с остеоартритом должны проконсультироваться со своими врачами о наиболее безопасной эффективной дозе. И людям с высоким кровяным давлением или другими факторами риска сердечных болезней следует внимательно следить, если они ежедневно используют эти препараты, чтобы уменьшить боль и подавить воспаление.
Побочные действия лекарств
Проблемы с сердцем — это не единственная проблема лекарств группы НПВС. Есть документально подтвержденные исследования, повышающие риск развития язвы желудка. Причем такое осложнение типично даже для целекоксиба, лекарства, которое, как предполагалось, будет легче переноситься пациентами и давать меньше всего побочных эффектов. Чтобы снизить риски, пациенты могут добавлять лекарственные препараты, называемые ингибиторами протонного насоса, которые защищают желудок. Примерами этих ингибиторов являются эзомепразол и омепразол. Все назначения делает только врач, оценивая, насколько лекарства негативно влияют на слизистые и как длительно они должны применяться.
Анальгетики: препараты, подавляющие боль
Если у пациентов возникает легкая и умеренная боль, рекомендуется парацетамол как болеутоляющее средство. Препараты с парацетамолом доступны без рецепта в аптеках, однако он только уменьшает боль, но не подавляет воспаление.
Некоторые пациенты с более тяжелыми формами артрита, страдающие от периодически возникающей умеренной боли, могут применять диклофенак натрия или индометацин. Они одновременно и подавляют воспаление, и уменьшают боль. При тяжелых и мучительных приступах боли могут назначаться сильнодействующие рецептурные препараты. Эти лекарства часто необходимы пациентам с выраженными поражениями бедер или коленей, которые не могут быть подвергнуты хирургическому лечению, потому что имеют тяжелые сердечные или легочные заболевания. Для таких пациентов наркоз крайне опасен и они вынуждены прибегать к сильным обезболивающим.
Инъекции в сустав: помогут ли они?
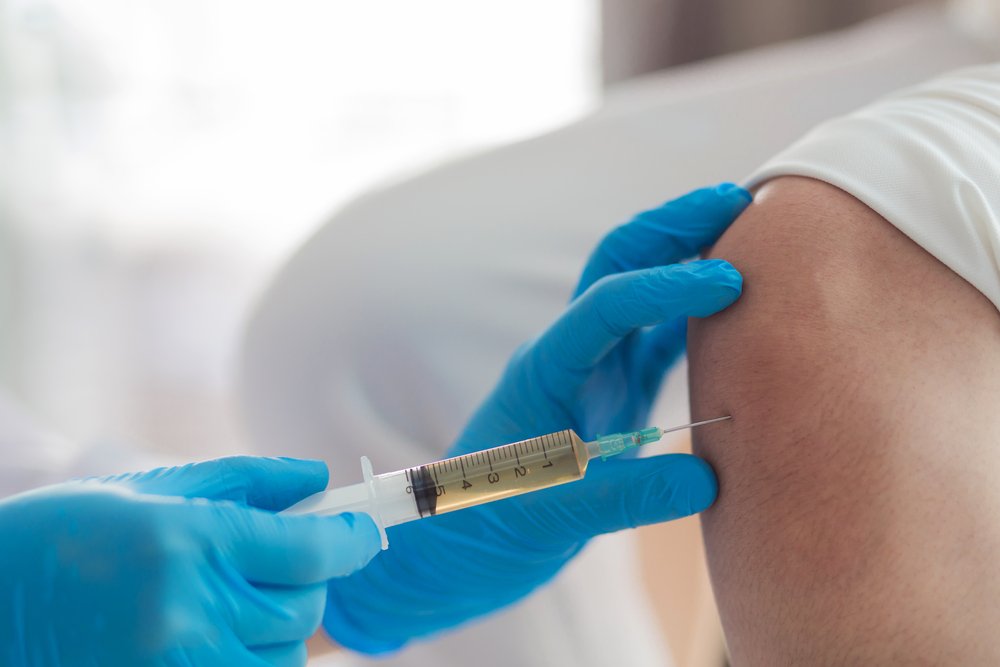
Когда боль очень сильная, но локализована в одном суставе, врач может рекомендовать для уменьшения воспаления инъекции кортикостероидов непосредственно в сустав. Такие инъекции могут приносить облегчение в течение нескольких месяцев, но не останавливают дегенерацию хряща. Препараты не следует вводить более четырех раз в год, процедура проводится только строго по указанию врача, который наблюдает пациента.
Для людей с поражениями суставов, альтернативным или дополнительным лечением является введение инъекционных форм гиалуроновой кислоты в сустав, чтобы облегчить движение. Гиалуроновая кислота является одним из компонентов синовиальной жидкости, которая «смазывает» сустав. Эти соединения могут также иметь противовоспалительные эффекты.
Процедура проводится только в кабинете врача, и рекомендуется не всем пациентам, например, в запущенной стадии эффекта от препаратов практически не будет. Ее применяют при умеренном, а не тяжелом поражении сустава, с частичным повреждением хряща, но без контакта кости с костью. Эти инъекции проводятся в виде серии от трех до пяти уколов (в зависимости от конкретного препарата). Недавно появились препараты, которые вводятся однократно и могут уменьшить боль на срок до шести месяцев.
Если процедуру введения препарата проводит врач, осложнения инъекционной терапии обычно не возникают. В редких случаях возможно инфицирование в месте инъекции. Признаки осложнений включают незначительную лихорадку и отек или покраснение в месте инъекции. Подобное бывает очень редко.