Среди осложнений целого ряда соматических и обменных болезней отдельно выделяется асцит. Второе название патологии — водянка брюшной полости. Это отражает суть происходящих изменений — образование невоспалительного или воспалительного отека органов брюшной полости, скопления жидкости в полости, что приводит к резкому увеличению массы тела и окружности живота. Основу патологии составляют изменения состава крови или давления внутри сосудов, из-за чего часть плазмы покидает сосудистое русло. В лечении применяют коррекцию диеты и терапевтические методы, а если жидкость копится быстро, прибегают к неотложным хирургическим вмешательствам.
Как развивается асцит: механизмы отека
Развитие асцита — образование избыточного количества жидкости, которая скапливается в брюшной полости, относится к патологическим состояниям. У здорового человека в брюшной полости содержимого практически нет, поверхностью брюшины синтезируется лишь небольшое количество невоспалительного секрета, обеспечивающего необходимые условия для свободного скольжения кишечных петель относительно друг друга без склеивания и спаек. Синтез и резорбция (обратное всасывание) этой жидкости примерно равны. Если нарушается механизм всасывания или секреции жидкости, возникает отек, избыточное скопление ее внутри полости. В основе такого отека могут лежать как обменные расстройства (нарушение обмена белка или солей, избыточное давление крови в сосудах), так и воспалительные процессы.
Причины асцита: опухоли, изменение состава крови, давления

Во взрослом возрасте накопление жидкости с отеком тканей внутри брюшной полости может развиваться на фоне перитонитов (воспаление брюшины). Могут формировать асцит опухоли самой брюшины, поражения кишечника или желудка, а также у женщин — рак яичника, груди или эндометрия. Массивный отек и скопление жидкости в полостях тела может развиваться при полисерозите, на фоне прогрессирования ревматизма.
Асцит может быть симптомом опухолевых поражений печени и портальной гипертензии, если кровь внутри сосудов циркулирует под высоким давлением и часть плазмы выдавливается в брюшную полость, где и накапливается. Нередко бывает асцит на фоне гепатита или тромбоза вен печени, при неопластических поражениях самой крови или неопухолевых патологиях с изменением ее реологических свойств. Асцит возможен при некоторых пороках сердца, если имеются нарушения кровообращения, формирование сердечной недостаточности, когда кровь застаивается в области портальных сосудов. Могут стать причиной асцита патологии лимфообращения, болезни почек или щитовидной железы.
Развитие асцита и его проявления: прирост массы тела, увеличение живота
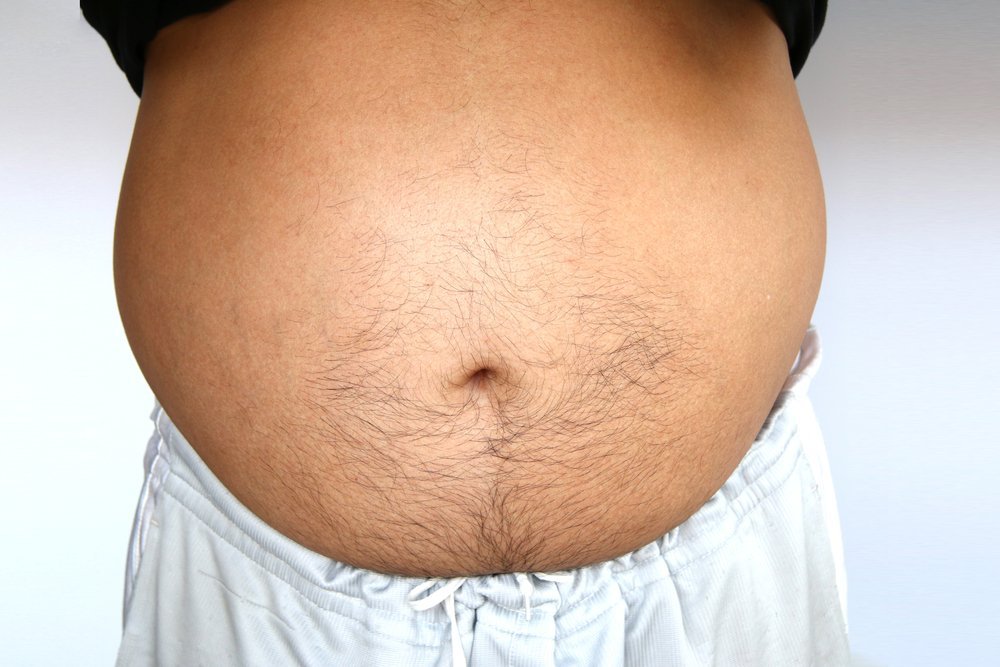
Возникновение асцита связано с изменениями состава плазмы крови— ее белковых компонентов, солей, либо поражения сосудистой стенки, повышения внутрисосудистого давления. Это приводит к тому, что жидкость не может удерживаться внутри сосудов, выходя в брюшную полость, постепенно накапливаясь там. Скопление большого количества жидкости приводит к увеличению массы тела и размеров живота. Большое количество содержимого, распределяясь внутри замкнутой полости, начинает постепенно давить на область диафрагмы, что нарушает ее экскурсии и затрудняет дыхание. Гипоксия, формирующаяся из-за нарушения вентиляционных функций, усугубляет обменные расстройства, нарушает реологические свойства крови и еще сильнее нарушает работу органов брюшной полости.
Проявления асцита зависят от того, результатом какой болезни он стал, какое количество жидкости накопилось и с какой скоростью это произошло. Если изменения нарастают постепенно, прежде всего, прибывает масса тела, увеличивается в обхвате живот, что заметно по одежде. Формируются сложности с застегиванием брюк и ремней, давят резинки. Пациент замечает изменения фигуры. На фоне прибавки массы тела и накопления жидкости внутри полости, может развиваться боль распирающего характера, отрыжка с изжогой, вздутие петель и тошнота. Если асцит формируется быстро, область передней брюшной стенки выпирает, кожа сильно натягивается, может выворачиваться пупок, проступают подкожные вены. Если живот резко увеличен в размерах, возникает одышка, отмечается отек в области конечностей, затрудняются привычные движения. Могут провоцироваться грыжи или выпадение прямой кишки, геморрой.
В зависимости от болезни или обменного нарушения, которое провоцирует асцит, дополнительными симптомами могут быть температура, интоксикация, резкая потеря массы тела на фоне растущего живота, растяжки на коже и проступающие вены около пупка (голова медузы), синюшность в области конечностей. Нарушение оттока лимфы приводит к асциту относительно быстро, внутри полости может накапливаться до 10 л жидкости и более.
Особенности диагностики: выявление болезней, вызвавших асцит
В диагностике важно определить те болезни или обменные расстройства, которые привели к асциту, а также определить объём жидкости внутри полости и нарушения, связанные с ее накоплением. Прежде всего, назначают анализы и инструментальные исследования, которые могут выявить инфекционные болезни, поражения печени, сосудистые расстройства, опухолевые процессы или иные причины асцита. Выполняется УЗИ органов и сосудов внутри брюшной полости, компьютерная томография и прицельное исследование печени. Для исключения некоторых болезней полезной будет диагностическая лапароскопия или парацентез (пунктирование брюшной полости), что забрать жидкость на анализ. Дополнительными методами является рентгенография грудной клетки и эндоскопическое исследование пищевода. Только полная картина общего состояния, определение конкретной болезни, которая привела к такому осложнению, позволяет составлять план лечения.
Лечение: диета, консервативные и оперативные методы
Исходя из причины асцита, его лечением занимаются терапевты или хирурги, узкие специалисты. Прежде всего, в лечении нужна специфическая диета, подразумевающая резкое ограничение соли с жидкостью, а также прием на фоне нее мочегонных препаратов. Для восполнения потерь калия с мочой показано назначение препаратов калия. Когда причиной асцита становится потеря белка, в диету вносятся коррективы, повышается поступление белковой пищи. При наличии гипертензии в области воротной вены диета подразумевает питание, снижающее нагрузки на печень, в сочетании с препаратами, снижающими давление, применение вливаний плазмы или альбумина, прием гепатопротекторов.
Если количество жидкости не снижается на фоне всех проводимых лечебных мероприятий, может быть показан лапароцентез (выведение части жидкости из брюшной полости) под контролем состояния пациента. Если жидкость накопилась в больших объёмах, одномоментно удаляют хотя бы ее часть. Параллельно с удалением жидкости проводятся все необходимые лечебные мероприятия, корректируется диета в зависимости от изменений состояния.
В случаях, когда жидкость копится быстро, могут быть установлены специальные перитонеальные катетеры, отводящие жидкость и не дающие спаек и воспаления брюшины. Если необходимо хирургическое вмешательство, определяется его тип и объём. Могут устанавливаться перетонеально-венозные шунты, отводящие жидкость из полости в венозные сосуды. Практикуется частичное удаление брюшины, создание лимфатических соустий или устранение портальной гипертензии (создание портокавальных анастомозов). В некоторых ситуациях будет показано удаление селезенки или операция по трансплантации печени.