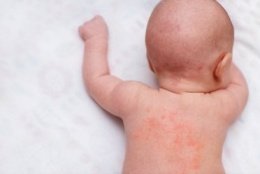
Атопический дерматит дебютирует, как правило, в детском возрасте. Однако при неправильном или недостаточном лечении он может перейти в хроническую форму и сопровождать человека всю жизнь. Являясь кожным заболеванием воспалительного характера, дерматит ухудшает качество жизни и ребёнка, и взрослого, ограничивая во многих занятиях. В результате кожного зуда, воспаления, нарушения сна и возникших косметических дефектов нередко страдает психологическое состояние больного — развивается неуверенность, низкая самооценка. Опасны осложнения атопического дерматита, лечение которых затягивает процесс выздоровления.
Детский возраст — старт заболевания
Практически половина случаев атопического дерматита регистрируется в первые месяцы жизни ребёнка. Специалисты называют болезнь «аллергическим маршем», поскольку она часто предопределяет последующее развитие бронхиальной астмы и аллергического ринита, бывает, что протекает одновременно с ними. В последнее время течение заболевания утяжеляется и удлиняется, появляются осложненные формы.
Правильная постановка диагноза в детском возрасте позволяет применить своевременную комплексную терапию и остановить болезнь. В противном случае в несколько раз повышается риск ее хронизации.
Наследственность — главный фактор болезни
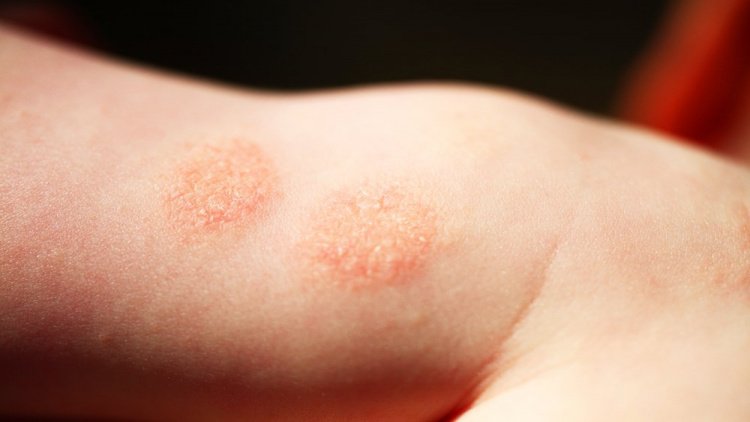
Наследственность играет основную роль в развитии дерматита: в подавляющем большинстве случаев данный факт зафиксирован в истории болезни хотя бы у одного родителя. Однако генетическая предрасположенность еще не создает фенотип атопии, ее механизм реализуется индивидуально через контакт с негативными факторами. В этом случае развивается неспецифический иммунный ответ кожи на воздействие антигенов внешней среды.
Дополнительно спровоцировать аллергическую кожную реакцию могут погрешности в питании будущей матери и при грудном вскармливании младенца, осложнения во время родов, прием лекарственных средств в период беременности, неправильное введение прикорма.
Картина провокационных факторов будет не полной без патологий и особенностей развития детского организма, например, желудочно-кишечного тракта или вегетативной нервной системы.
Появился обзор научных работ от группы группы американских ученых, подтверждающий влияние загрязненного воздуха на развитие кожного заболевания через окислительный стресс, который нарушает барьерную функцию кожи и вызывает воспаление.
Роль пищевых аллергенов
Основным «пусковым крючком» для развития атопического дерматита в детском возрасте являются продукты питания. При этом первое место занимает коровье молоко. Да, да, то самое, которым наши бабушки повсеместно отпаивали в деревнях внуков. Несмотря на то, что сейчас оно пакетированно, пастеризовано или стерилизовано, его аллергическое действие не ослабло.
К пищевым аллергенам относятся также куриные яйца, морепродукты, рыба, злаковые, овощи и фрукты красного/оранжевого цвета, орехи.
Поэтому, безусловно, первым шагом в лечении атопического дерматита должен стать отказ от таких продуктов и соблюдение особого режима питания. Без этого стартового условия вся терапия может оказаться низкоэффективной.
Доказано, что с взрослением влияние пищевых аллергенов снижается, но это не означает, что, когда ребёнок вырастет все пройдет само собой.
Кожное заболевание опасно развитием гиперчувствительности к другим видам аллергенов (на пыльцу, шерсть, пыль и т. д.), а также присоединением бактериальной, вирусной или грибковой инфекции. В результате осложнений, которые встречаются у трети пациентов, течение заболевания приобретает затяжной и рецидивирующий характер.
Диета — первый шаг в лечении
Лечение атопического дерматита включает в себя многокомпонентные составляющие. Прежде всего, в силу вышесказанного, оно начинается с соблюдения отказа от продуктов-триггеров. Одновременно поддерживается гипоаллергенность окружающей обстановки и применяются лекарственные препараты для наружной терапии.
Применение диеты требует соблюдения нескольких правил питания:
- полностью вывести пищевые аллергены из рациона питания;
- исключенные продукты следует заменить на их безопасные аналоги;
- придерживаться диетического режима не менее 6 мес.;
- по истечении этого периода ранее исключенные продукты вводить постепенно минимальными дозами, а лучше перед этим провести дополнительное аллергологическое обследование.
Создание гипоаллергенных условий
Что необходимо сделать для создания максимально свободного от аллергенов пространства?
- Отказаться от перьевых и пуховых постельных принадлежностей, тяжелых текстильных портьер и покрывал, шерстяных ковров.
- Регулярно проводить влажную уборку и проветривать комнаты.
- Использовать очистители и увлажнители воздуха.
- Ограничить ношение шерстяной и меховой одежды.
- Не содержать домашних питомцев, в том числе птиц и рыб.
- Убрать из квартиры цветы, книги, мягкие игрушки.
Комплексная терапия атопического дерматита

Помимо создания гипоаллергенной обстановки и диетотерапии для наружной терапии назначают ингибиторы кальциневрина и средства лечебной дерматологической косметики с противовоспалительным эффектом. Они помогают снять воспаление и зуд, восстановить роговой и водно-липидный слои кожи.
При среднем и тяжелом течении болезни дерматолог назначает нестероидные противовоспалительные мази или препараты, содержащие топические глюкокортикостероиды. Курс их применения не более 3-5 дней, так как применение имеет побочные эффекты.
Выбор лекарственного средства зависит от характера повреждений кожных покровов и активности воспалительного процесса. Врач может провести фармакологическую пробу с выбранным лекарством с оценкой реакции через 20 мин, 3-6 и 12-24 ч.
Одновременно рекомендуется проводить терапию сопутствующих заболеваний и состояний, например, коррекцию и поддержание микрофлоры кишечника. В период обострения заболевания прописывают антигистаминные препараты II поколения.
Терапия инфекционных осложнений
Если произошло присоединение инфекции, то используют антибактериальные, противогрибковые, противовирусные препараты. Заниматься самолечением нельзя, так как выбор этих лекарственных средств зависит от характера возбудителя, общего состояния, тяжести и распространенности кожного процесса.
Дополнительно к традиционной наружной терапии добавляют анилиновые красители и комбинированные мази с широким спектром действия (антибактериальным, антимикотическим, противовирусным), что позволяет воздействовать на все виды возбудителей инфекции.
Нередко осложненные формы заболевания требуют назначения иммуномодулирующей терапии. Однако в данном вопросе специалисты придерживаются следующих рекомендаций — показаниями к приему иммуномодуляторов являются:
- рецидивирующие бактериальные и герпетические инфекции кожи и слизистых оболочек;
- сопутствующие хронические воспалительные заболевания ЛОР-органов;
- частые ОРВИ.