В раннем возрасте примерно у трети малышей появляются признаки экземы — красные пятна или чешуйчатые высыпания на коже тела, сопровождающиеся зудом или мокнутиями. Они доставляют ребёнку немало неприятных минут, а расчесы на зудящей коже — это потенциальный риск присоединения вторичной инфекции. Как лечить малыша, можно ли за счет лекарств и полноценного ухода за кожей добиться стойкой ремиссии экземы? Может ли ребёнок перерасти заболевание?
Экзема в детском возрасте
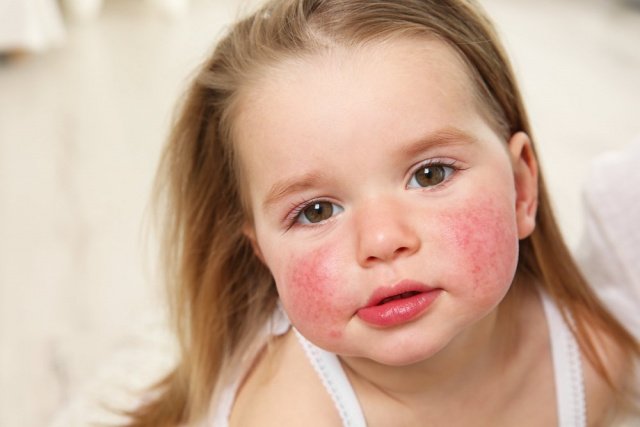
Около 20% детей в мире страдают от той или иной формы экземы — локализованной или распространенной по всему телу. Экзема относится к патологическим состояниям, имеющим наследственную предрасположенность. При развитии этой патологии кожа на теле или лице становится зудящей и красной, из-за чего малыш может ее расчесывать и дополнительно травмировать. Прогрессирование экземы приводит к развитию на коже мокнутий, трещин, эрозий и пузырьков с сильным зудом. На фоне постоянного почесывания малыш заносит в область ранок микробы, что формирует вторичное повреждение с ухудшением состояния кожи.
Экзема не заразна, поэтому малыш может безопасно общаться со своими братьями, сестрами или друзьями. Но важно следить за состоянием кожи, активно лечить экзему, чтобы добиться хотя бы частичной ремиссии и улучшения качества жизни ребёнка.
Варианты экземы у малышей
Наиболее распространенным типом экземы является атопический дерматит, имеющий в своей основе аллергическую природу. Эта форма достаточно часто встречается именно у малышей до трех лет. Кроме того, у ребёнка возможны и другие формы экзематозных поражений кожи. К ним можно отнести:
- контактный дерматит;
- экзему рук;
- дисгидротическую экзему;
- застойный (стазис) дерматит;
- нейродермит;
- Нумулярную экзему.
Хотя большинство из этих типов также вызывают покраснение кожи и зуд, они могут привести к волдырям и шелушению кожи малышей.
Причины экземы у детей: почему страдает кожа?
Точная причина экземы неизвестна даже сегодня. Однако врачи говорят о том, что само состояние не является аллергией, а часто является результатом аллергизации организма, в том числе пищевой, бытовой или лекарственной, контакта кожи с различными химическими веществами. Хотя ученые не могут найти связь между пищевой аллергией и атопическим дерматитом, исследования показывают, что около 37% детей с экземой имеют также и пищевую аллергию. Кроме того, если в семейной истории помимо аллергии есть случаи поллиноза или астмы, есть шансы, что малыш может страдать от этого состояния из-за определенных генетических особенностей. Выделяют наиболее распространенные причины экземы.
- Неблагоприятная наследственность.
- Атопический дерматит — заболевание кожи, также известное как детская экзема.
- Факторы окружающей среды (жара, холод, влажность).
- Аллергены, такие, как пыль, пыльца, перхоть животных и пищевые продукты.
- Бронхиальная астма.
- Эмоциональный стресс.
Кроме того, у детей, страдающих от экземы, с самого рождения кожа крайне нежная и чувствительная, склонна к сухости раздражению, требует деликатного ухода.
Обострения и ремиссия экземы
Исследования показывают, что от 10 до 20% младенцев и детей страдают от экземы. Симптомы чаще всего появляются в течение первых пяти лет жизни. После этого возможна спонтанная ремиссия. Среди ключевых признаков обострения можно выделить несколько наиболее распространенных.
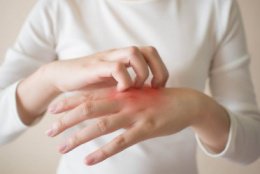
- Зудящую, сухую и красную кожу.
- Небольшие бугорки на щеках, лбу или коже головы.
- Сыпь, которая распространяется на конечности.
- Красные, покрытые коркой и открытые повреждения, которые видны на коже любой части тела.
- Круглые и сильно приподнятые чешуйчатые высыпания, которые часто зудят.
- Постоянное расчесывание кожи.
При полноценном уходе за кожей, применении лекарств местно и внутрь, а также по мере роста и взросления малыша возможна полная ремиссия или частичная (остаются единичные элементы на коже). Но ребёнок может столкнуться с обострением экземы в начале полового созревания во время гормонального сдвига. Чтобы этого не произошло, необходим полноценный уход за кожей, а в некоторых случаях — прописанные врачом лекарства.
Профилактика экземы, уход за кожей, лекарства

Для предотвращения рецидивов экземы на начальных этапах и поддержания стойкой ремиссии важно обеспечить ребёнку полноценный уход. Если заболевание развивается из-за контакта с аллергенами и факторами окружающей среды, полезно избегать их, первоначально определив основные триггеры.
Все средства по уходу за кожей и необходимые лекарства в период вспышек подбирает только врач с учетом возраста, особенностей высыпаний и их локализации. Важно устранить из питания все аллергены, но при этом не сажать ребёнка на строгую, ограничительную диету. Необходимо подбирать для малыша только мягкую одежду из натуральных тканей, пропускающих воздух.
Если у малыша имеются сопутствующие заболевания, требующие приема лекарств, необходимо обсудить их с дерматологом. Сами препараты могут также быть триггерами высыпаний. Важно ограждать ребёнка от стрессов, воздействия солнечных лучей и химических раздражителей, все средства для мытья тела должны быть гипоаллергенными, с увлажняющими и ухаживающими компонентами. После купания нередко требуется использование лосьонов или молока для тела, чтобы сохранить кожу увлажненной и устранить сухость и зуд.
Лечение обострений экземы у детей
Если вспышки избежать не удалось, врач может назначить лекарства в форме кремов и мазей с противовоспалительными и противозудными эффектами, а также антибиотики, в зависимости от тяжести состояния. Некоторые курсы лечения экземы включают:
- местные кортикостероиды (кортизон или стероидные кремы);
- нестероидные мази, используемые вместе со стероидами;
- антигистаминные лекарства (для контроля зуда);
- УФ-свет (при тяжелой экземе у детей, применяется под наблюдением дерматолога).
Есть много кремов и увлажняющих средств, которые можно использовать при экземе. Но поскольку это индивидуальное заболевание, не существует универсального метода лечения. Вместо того, чтобы искать лучший крем от экземы, нужно подбирать средство, которое лучше всего подходит для ребёнка, учитывая его симптомы.