Кардиологические патологии у детей могут проявляться уже в первые дни жизни или давать о себе знать в периоды активного роста. Патологии сердечной мышцы, которые называются кардиомиопатиями, в детском возрасте нередко представляют серьезную опасность и даже становятся причиной внезапной остановки сердца. Диагностировать такие болезни сложно, поскольку они проявляются неспецифической симптоматикой. MedAboutMe разбирался, когда нужно обратить внимание на здоровье ребёнка, а также в каких случаях потребуется внеплановая запись к врачу (записаться к детскому кардиологу можно по телефону +7 (499) 519-32-56).
Кардиомиопатия: виды болезни сердца
Кардиомиопатии характеризуются различными изменениями тканей миокарда. При этом такой диагноз ставится при условии, что у ребёнка нет врожденных пороков сердца, системных заболеваний сосудов, патологий проводящей системы и прочего.
С 1980 года Всемирная организация здравоохранения предлагает следующую классификацию видов этой болезни сердца:
- Дилатационная кардиомиопатия (ДКМП) — утрата упругости миокарда, его растяжение, вследствие чего увеличиваются сердечные камеры.
- Гипертрофическая кардиомиопатия (ГКМП) — увеличение органа не за счет растяжения, а за счет утолщения стенок, разрастания ткани миокарда. Дети и подростки с кардиомиопатией чаще всего страдают именно этой формой болезни.
- Рестириктивная кардиомиопатия — самый редкий вид заболевания. Характеризуется изменением эластичности сердечной мышцы. Миокард становится ригидным, вследствие чего не может полноценно сокращаться и перекачивать кровь.
Причины кардиомиопатий у детей

Кардиомиопатии остаются сложно диагностируемыми болезнями сердца. Часто это идиопатические заболевания, то есть такие, причину которых установить не удается. И все же врачи выделяют некоторые факторы, способные вызвать такую патологию.
В 50-70% случаев ГКМП подтверждается ее генетическая природа — у родственников ребёнка выявляются схожие изменения сердечной мышцы. Поскольку это врожденная проблема, в трети случаев она диагностируется еще в первый год жизни. Распространенность гипертрофической кардиомиопатии среди детей — 3-5 случаев на миллион новорожденных.
На развитие кардиомиопатий влияют также следующие факторы:
- Перенесенные инфекции (бактериальные, вирусные или грибковые заболевания).
- Аутоиммунные нарушения, в частности, ревмокардит — воспаление миокарда на фоне ревматической лихорадки.
- Метаболические патологии, в том числе сахарный диабет и тиреотоксикоз.
- Болезни накопления (амилоидоз, мукополисахаридоз, саркоидоз и другие).
- Интоксикации тяжелыми металлами.
- Мышечные дистрофии (миодистрофия Дюшенна, дистрофия Беккера).
Особенности течения болезни и кардиориск
Кардиомиопатии — это тяжелые диагнозы, с высоким кардиориском. Так, большинство случаев внезапной остановки сердца у подростков связаны именно с ГКМП. При этом при жизни такие болезни сердца диагностируются лишь в четверти случаев. Связано это с тем, что организм долгое время может компенсировать патологию, поэтому она протекает бессимптомно. Без лечения заболевание всегда приводит к хронической сердечной недостаточности, которая и становится причиной летального исхода.
Прогноз во многом зависит от того, как быстро кардиомиопатия проявляется теми или иными недомоганиями. Так, среди младенцев с врожденной ГКМП выживаемость в первый год составляет, по разным данным, 45-80%. Дети, для которых лечение оказалось эффективным, часто при этом остаются с дисфункцией левого желудочка и требуют постоянного наблюдения кардиолога.
Своевременная диагностика кардиомиопатий может улучшить прогноз для пациентов. Полностью вылечить сердце консервативными методами при таких формах заболевания не получается, однако медикаментозная терапия может предотвратить развитие сердечной недостаточности. Особенно важно это для детей, поскольку сердечно-сосудистая система растущего организма выдерживает большие нагрузки.
Симптомы: одышка, боль, слабость
Все формы кардиомиопатии проявляются неспецифической симптоматикой, которая часто сопровождает и другие болезни сердца. По одним симптомам заподозрить патологию практически невозможно. Поэтому любые признаки нарушений работы сердечно-сосудистой системы у детей должны стать поводом для внеплановой записи к врачу кардиологу (удобнее всего это сделать по телефону).
При кардиомиопатиях дети жалуются на ухудшение самочувствия:
- Быстрая утомляемость, непереносимость физических нагрузок.
- Одышка.
- Головокружение.
- Боли в сердце.
Дети с патологиями миокарда часто отстают в физическом развитии, у них может формироваться сердечный горб (выпирание грудной клетки). Кожа часто бледная или синюшная, особенно после физических нагрузок. На осмотре у педиатра врач может заметить увеличение печени и селезенки, асцит.
Признаками нарастающей хронической сердечной недостаточности могут стать жалобы на ускоренное сердцебиение. Причем если есть устойчивое нарушение ритма, риск внезапной смерти существенно повышается. Еще одним опасным симптомом являются обмороки. Поэтому дети с такими признаками патологии должны как можно быстрее быть осмотрены врачом.
Запись к врачу: плановая и внеплановая диагностика сердца
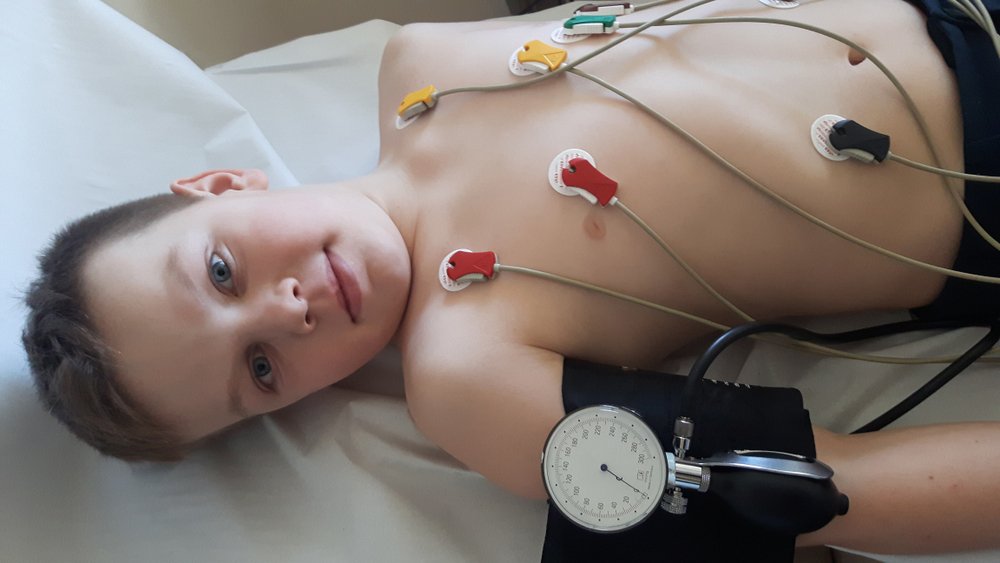
Кардиомиопатия, как и немало других болезней сердца, часто выявляется случайно, во время плановых обследований у кардиолога. Поэтому недопустимо пропускать скрининговую диагностику, особенно если речь идет о ребёнке. Планово дети осматриваются в роддоме, после они должны посетить кардиолога перед детским садом и школой. В дальнейшем, если нет других рекомендаций, профилактические осмотры лучше проходить не реже, чем раз в два года.
При этом перед посещением кардиолога важно сделать электрокардиограмму — это базовое обследование, по которому врач может заподозрить те или иные проблемы сердечно-сосудистой системы. Если на ЭКГ или при аускультации (выслушивании сердечного ритма) кардиолог выявляет какие-либо нарушения, ребёнок направляется на дополнительную диагностику.
Вторым важным обследованием является ультразвуковое исследование эхокардиография (ЭхоКГ). Если на ЭКГ можно обнаружить нарушение ритма, то ЭхоКГ дает возможность осмотреть сердце — именно УЗИ помогает выявить растяжение камер, утолщение стенок и другие изменения структуры органа. Дополнительно могут назначаться рентген или томография.
Из лабораторной диагностики важную роль играют анализы крови. С их помощью подтверждаются или исключаются инфекции, аутоиммунный процесс, гормональные нарушения и прочее.























