Лечение ишемической болезни сердца (ИБС) может включать в себя традиционную хирургическую операцию или все чаще применяемые менее инвазивные интервенционные процедуры, выполняемые на коронарных артериях. Они проводятся через минимальные разрезы с постановкой стентов. Кроме того, в лечении применяются различные лекарства, устраняющие ишемию миокарда и боль, нормализующие кровообращение. При лечении поражений артерий может быть несколько вариантов вмешательств, поэтому пациенту нужно понимать плюсы и минусы всех возможных вмешательств. Важно обсуждать все варианты терапии с врачом, чтобы подобрать наиболее подходящий и безопасный из них для каждой конкретной ситуации.
Варианты лечения ИБС: прием лекарств или хирургия
Применительно к каждому конкретному случаю болезни выбирается индивидуальная тактика лечения. Ее основу составляют лекарства, которые стабилизируют давление, нормализуют текучесть крови, снижают уровень «плохого» холестерина.
Зачастую подбираются малоинвазивные варианты терапии, в том числе ангиопластика (восстановление просвета артерии) и стентирование коронарных артерий. Могут также рекомендоваться хирургические варианты, включая шунтирование сосудов. Если диагностическая катетеризация выявляет значительную степень ИБС, пациенту необходимо обсудить с врачом все возможные варианты лечения.
Медикаментозное лечение болезни
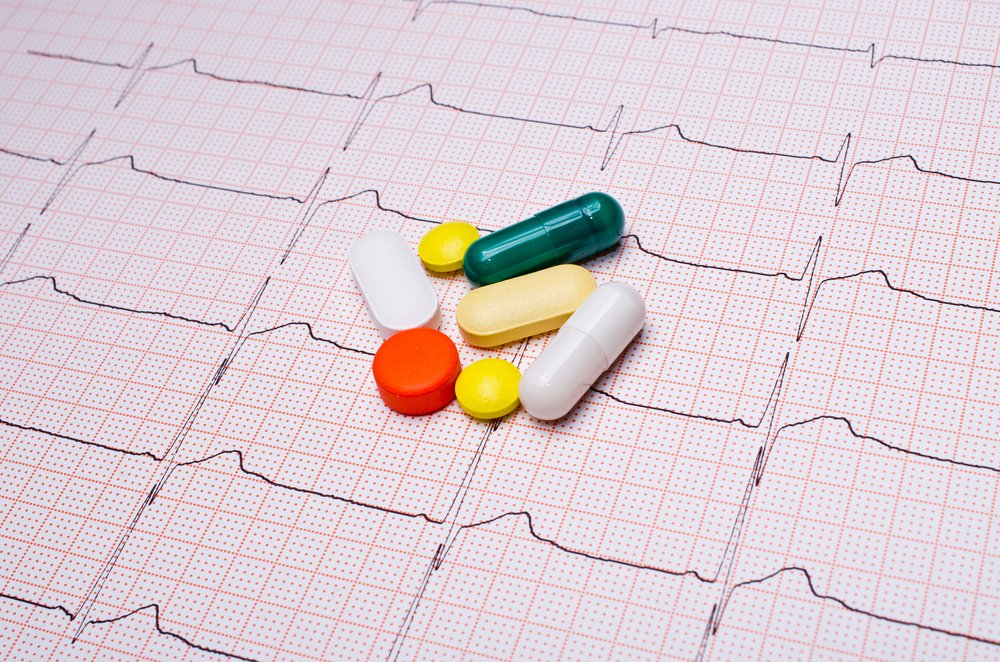
У некоторых пациентов при болезни применяют преимущественно лекарства, назначаемые в индивидуальных дозировках, исходя из состояния, возраста и дополнительных факторов. При стабильной ИБС клинические исследования показали, что использование определенных лекарственных препаратов для контроля уровня холестерина и артериального давления дает хороший результат. Лекарства применяются в сочетании с изменениями образа жизни, такими как прекращение курения и потеря веса, и они могут быть столь же эффективными для уменьшения симптомов, что и баллонная ангиопластика, либо стентирование. В этих случаях лучше всего обсудить консервативные варианты лечения с лечащим врачом.
Малоинвазивные варианты: вмешательства на коронарных артериях
Для того, чтобы восстановить коронарные артерии может применяться традиционная баллонная ангиопластика. При этой процедуре восстанавливают проходимость блокированных коронарных артерий, надувая крошечный баллон внутри зоны поражения, сдавливая жировую бляшку в стенках артерии и расширяя просвет сосуда.
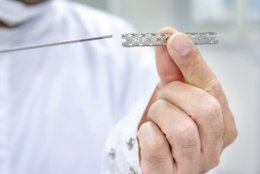
В большинстве случаев ангиопластика обычно сочетается с процедурой, называемой стентированием, при которой крошечная трубка из металлической сетки или стент, используется в качестве каркаса, чтобы помочь держать артерию открытой. Обычно стент помещается поверх баллона для ангиопластики, и вводится в пораженные коронарные артерии. Внутри сосуда баллон надувается, расширяя стент. Затем воздух в баллоне удаляется, а стент остается на месте. В течение нескольких недель стенка артерии вокруг стента заживает.
Возможно также удалять из коронарной артерии бляшки за счет небольших лезвий на кончике баллона, которые вводятся через катетер и перемещается в зону, где сужена артерия. При надувании баллона лезвия активируются, устраняют выступающие в просвет сосуда части бляшки, оставшиеся жировые вещества впечатываются краями баллона в стенки артерии.
Проблемы вмешательства на артериях
Поставленные стенты могут заблокироваться тромбами. Чтобы это предотвратить они покрываются лекарственным средством, что препятствует повторному блокированию или рестенозу. Риски подобного осложнения снижаются до 10%. Если необходимо установить стент, потребуется ежедневно принимать Аспирин и другие сильнодействующие антиагреганты в течение длительного периода времени. Кроме того, артерия может поражаться в другом месте, что полностью не устраняет проблему.
Ангиопластика, со стентированием или без него, часто проводится при диагностической катетеризации. Хотя вышеуказанные методы лечения считаются малоинвазивными, они сопряжены с рисками и требуют специальных знаний, их проводят только в кардиохирургических стационарах.
Как проводится вмешательство?
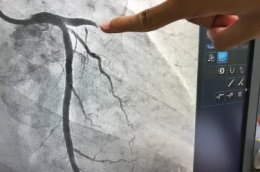
По методике ангиопластика и стентирование выполняются практически так же, как диагностическая катетеризация. Пациент получает лекарства, чтобы расслабиться и успокоиться, но он будет бодрствовать на протяжении всей процедуры. Затем кардиолог выбирает место введения катетера, обычно в области бедренной артерии в паху. Чтобы устранить боль при введении, применяется местная анестезия. Иногда катетеризация может быть выполнена через артерию в предплечье (лучевая артерия). Узкая пластиковая трубка (ее называют «оболочкой») вставляется в артерию. Катетер — длинная трубка — пропускается через оболочку и направляется вверх по кровеносному сосуду в коронарные артерии. Небольшое количество контрастного красителя вводится в кровеносные сосуды, клапаны и камеры, которые становятся хорошо видны на специальном экране телевизора.
Как только катетер помещен в суженную артерию, врач выполняет интервенционную процедуру. Процедура обычно длится до двух часов, но время подготовки и восстановления составляет несколько часов. Пациенты обычно остаются на ночь в больнице.
Затем врач обсудит с пациентом, когда он сможет возобновить свою обычную деятельность. Однако, как правило, после возвращения домой человеку нужно будет не переутомляться в течение нескольких дней: избегать поднятия тяжестей или любых других напряженных действий. Допустимо подниматься по лестнице, но возможно захочется подниматься медленнее, чем обычно. Постепенно нужно увеличивать свою активность, пока к концу одной недели пациент не вернется к своему обычному уровню подвижности.
Если боль и недомогания не отступают?

На первое время после вмешательств врач посоветует везде носить с собой нитроглицерин в течение первых шести месяцев. Если возникает боль в груди, симптомы возвращаются, немедленно нужно предупредить доктора. Стенокардия, которая ощущается как боль за грудиной, которая была до процедуры, может быть предупреждением о том, что коронарные артерии снова заблокированы или что есть новые закупорки в других артериях. Другие симптомы могут включать в себя дискомфорт в груди или боль в любой другой области, выраженная одышка, головокружение, нерегулярное сердцебиение, тошнота, чрезмерное потоотделение или неспособность выполнять обычные повседневные дела, не переутомляясь или не истощаясь. В этих случаях нужны более радикальные методы терапии.