Глаукома
Голубев Михаил Аркадьевич
Диденко Владимир Андреевич
Описание
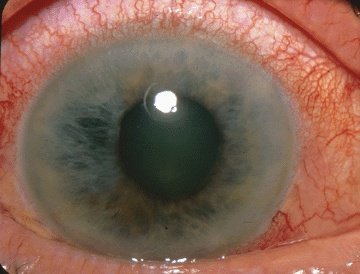
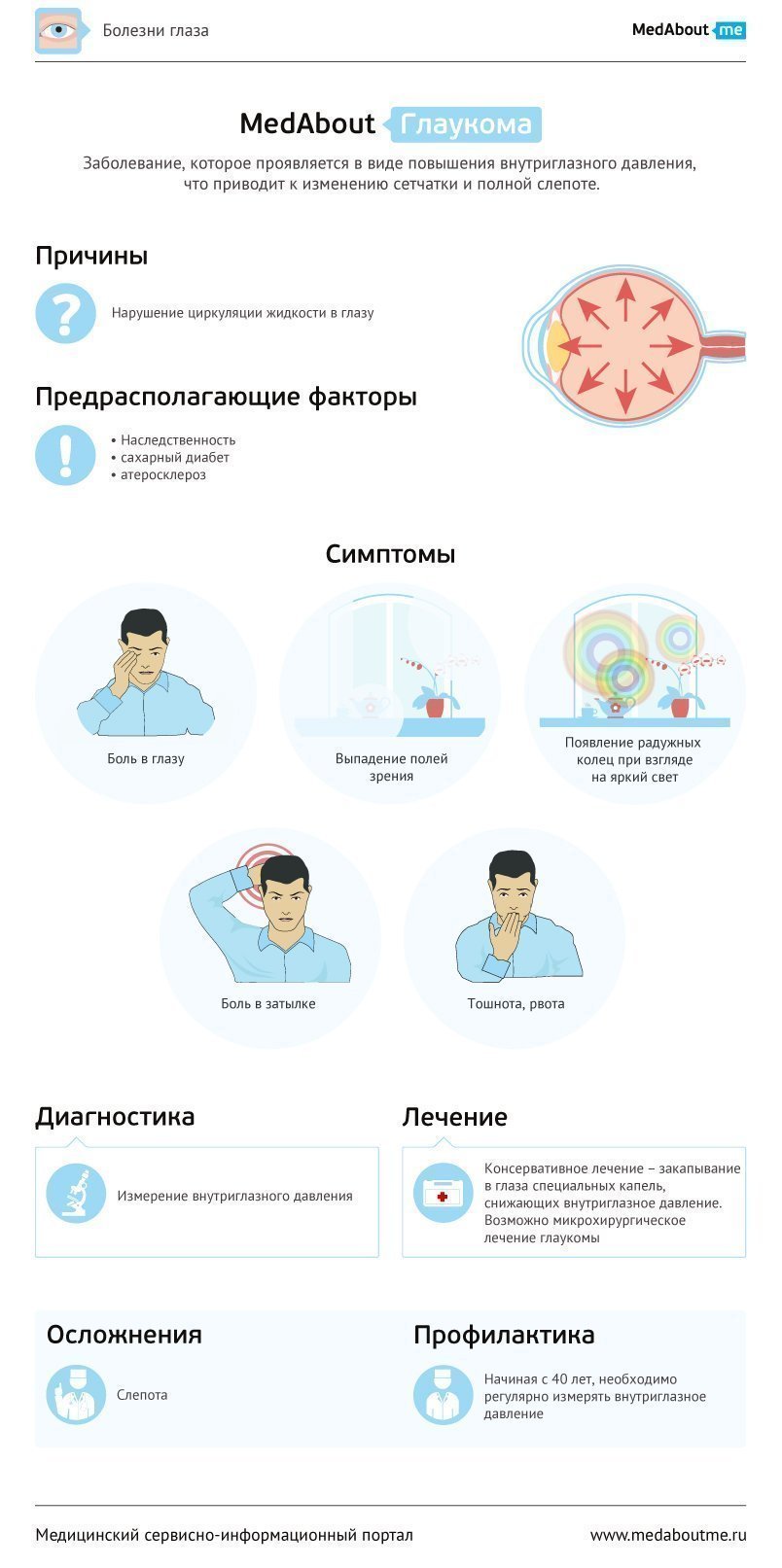
Глаукома – это заболевание, в основе которого лежит повышение внутриглазного давления, что приводит к развитию дегенеративных изменений сетчатки глаза и полной слепоте. Первыми признаками развития глаукомы являются выпадение полей зрения и появление радужных колец при взгляде на яркий свет. При остром приступе глаукомы больной жалуется на боль в глазу, затылке, тошноту, рвоту. Глаз при этом краснеет, зрачок расширяется, резко снижается зрение.
Обмен веществ в глазу обеспечивается наличием в нем внутриглазной жидкости. Глазное яблоко имеет переднюю и заднюю камеры, которые в норме сообщаются между собой. Основное место сообщения находится в углу передней камеры – в месте соединения роговицы и склеры. Сохранение дренажной функции угла передней камеры или наличие блокады данного угла определяют две основные формы глаукомы – открытоугольную (80-90% всех случаев) и закрытоугольную.
Симптомы
Для пациентов с первичной открытоугольной глаукомой характерно первоначальное отсутствие жалоб. Лишь иногда отмечается затуманивание зрения, появление радужных кругов, ослабление аккомодации (затруднено приспособление глаза к рассматриванию предметов на близком и дальнем расстоянии), частая смена стекол в очках, которые требуются для рассмотрения мелкого текста вблизи, развитие близорукости, головная боль, боль в области надбровных дуг, чувство напряжения в глазу. Дальнейшее прогрессирование процесса приводит к нарастанию клинических проявлений, ухудшению зрения вплоть до полной его потери.
Формы
По происхождению глаукому подразделяют:
- Первичная глаукома, при которой патологические процессы возникают изначально в углу передней камеры глаза, в дренажной системе глаза, в диске зрительного нерва и представляют собой последовательные этапы развития глаукомы.
- Вторичная глаукома, которая является побочным и необязательным последствием ряда других болезней. Причиной могут быть как внутриглазыные, так и внеглазные нарушения.
По форме и механизму повышения внутриглазного давления выделяют закрытоугольную глаукому (происходит закрытие угла передней камеры), открытоугольную и смешанную.
По стадии течения процесса выделяют 4 стадии: начальную, развитую, далеко зашедшую и терминальную.
По течению глаукома подразделяется на стабилизированную и нестабилизированную.
Причины
Причины развития глаукомы до конца не изучены, но известно, что важную роль играет наследственный фактор. Патогенез развития глаукомы заключается в нарушении оттока жидкости через дренажную систему глаза, что приводит к повышению внутриглазного давления.
Факторами риска развития глаукомы являются возраст старше 40 лет, пол (у женщин заболевание регистрируется чаще), наличие генетической предрасположенности, раса (лица африканского происхождения имеют более высокое внутриглазное давление, а у азиатских жителей чаще встречается закрытоугольная глаукома).
Существенное значение имеют нарушения кровообращения: артериальная гипертония, особенно неконтролируемая, артериальная гипотония с наличием ортостатических коллапсов (обмороков) в анамнезе, ночная гипотония, вазоспастический синдром.
Методы диагностики
Диагностика глаукомы основывается на наличии жалоб, анамнестических данных (наличие факторов риска развития глаукомы), характерных клинических признаков и данных осмотра пациента. Диагноз обязательно подтверждается инструментальными методами исследования. В ряде случаев применяется лабораторная диагностика (включая генетическую диагностику).
Ранняя диагностика глаукомы затруднительна из-за частого отсутствия симптомов. Основным методом диагностики является инструментальное обнаружение минимальных проявлений атрофических процессов в диске зрительного нерва, слое нервных волокон сетчатки и обнаружение типичных дефектов поля зрения человека.
Лабораторные методы используются для оценки общего состояния пациента и других патологий, являющихся отягчающими факторами течения глаукомы. В настоящее время предложено определение аполипопротеина D в глазной жидкости в качестве маркера псевдоэксфолиативного синдрома, который характеризуется избыточной продукцией и накоплением в различных структурах глаза патологического материала. Проводятся генетические исследования мутации генов, которые обнаруживаются при первичной глаукоме (MYOC-ген, продуцирующий белок миоцилин, обнаруженный в структурах глаза).
Основные инструментальные диагностические исследования:
- Тонометрия (суточная, 2-х часовая, циркадная) – измерение внутриглазного давления.
- Биомикроскопия – исследование структурных элементов глаза с помощью специального прибора – щелевой лампы.
- Гониоскопия – метод визуального исследования передней камеры глаза.
- Офтальмоскопия – осмотр глазного дна с помощью специальных инструментов.
- Периметрия и компьютерная периметрия – офтальмологическое обследование для выявления и оценки функциональных изменений в центральном и периферическом зрении.
- Тонография – метод исследования динамики внутриглазной жидкости с графической регистрацией изменений внутриглазного давления.
- Пахиметрия – бесконтактный метод измерения толщины роговицы глаза.
- Ультразвуковые исследования глаза.
- Гейдельбергская ретинотомография – метод диагностики для качественной и количественной оценки структурных изменений диска зрительного нерва и окружающей зоны сетчатки.
- Лазерная поляриметрия – метод измерения толщины слоя нервных волокон сетчатки при тестировании глаукомы.
- Оптическая когерентная томография – метод непроникающего прижизненного исследования биологических тканей.
- Фундус-фотографирование – съемка глазного дна специальным прибором.
- Электрофизиологические исследования – комплекс методов исследования функций сетчатки, зрительного нерва и зрительных областей коры головного мозга.
Используемые лабораторные исследования носят дополнительный характер):
- Аполипопротеин D (потенциальный биомаркер псевдоэксфолиативного синдрома).
- Метод протеомного анализа жидкости передней камеры глаза (изучает белковый состав жидкости).
- Генетические исследования для выявления мутаций генов MYOC, OPTN, CYP1B1.
- Общий анализ крови, биохимические анализы (для оценки общего состояния пациента).
Лечение
Задачей лечения глаукомы является избежать или, в крайнем случае, максимально замедлить процесс потери зрения. Для достижения данной цели необходимо снижение давления внутри глаза и поддержание его на уровне от 16 до 24 мм рт.ст. Поэтому лечение необходимо начинать как можно раньше.
Используются препараты, которые способствуют снижению секреции и улучшению оттока глазной жидкости. В частности, показано закапывание в глаза пилокарпина, фосфакола. Назначают также мочегонный препарат ацетазоламид.
Хороший эффект получен от использования физиотерапии. Используются электромиостимуляция, стимуляция низкоэнергетическим лазером, магнитотерапия.
На сегодняшний день хорошо разработана методика хирургического лечения глаукомы. При этом производится хирургическое восстановление дренажной функции с использованием метода лазерной хирургии и имплантации искусственных глаукомных клапанов.
Осложнения
Возможны нарушение периферического зрения, острый приступ глаукомы, атрофия зрительного нерва и слепота.
Профилактика
Профилактика глаукомы заключается в своевременно начатой терапии, которая позволяет остановить развитие заболевания. Поэтому, начиная с 40 лет, необходимо регулярно с профилактической целью измерять внутриглазное давление. Данный метод входит в программу всеобщей диспансеризации населения.
Какие вопросы следует задать врачу
Всегда ли для лечения глаукомы требуется операция?
Каковы долгосрочные прогнозы при глаукоме?
Нужно ли начинать лечить здоровый глаз, чтобы предотвратить развитие на нем глаукомы?
Советы пациенту
Физическая активность помогает нормализовать кровообращение в зрительной системе и предотвратить кислородное голодание тканей. Однако для профилактики глаукомы нужно исключить подъем тяжестей: разрешается поднимать предметы до 10 кг. Одной из мер профилактики глаукомы является ограничение зрительных нагрузок и правильное освещение рабочего места. Профилактика глаукомы заключается также в употреблении продуктов, содержащих витамины А, Е и С. Важно ограничить избыточное потребление жидкости.
В ряде случаев – с целью сохранения зрения – приходится ставить вопрос о смене человеком профессии.
Использованные источники
Читайте также