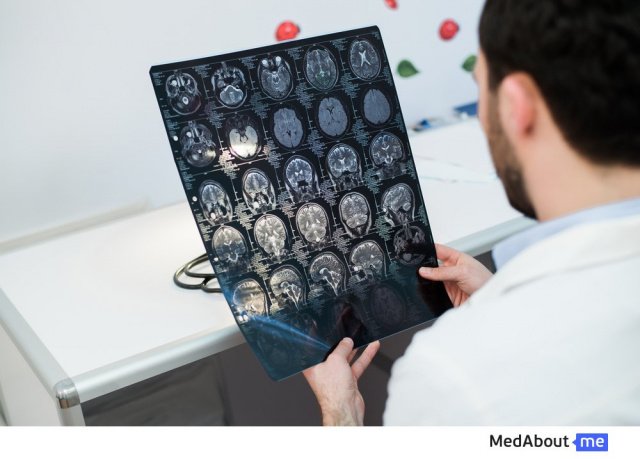
Острое нарушение кровообращения в головном или спинном мозге, характеризующееся развитием стойких симптомов поражения центральной нервной системы (выпадением функций). Различают ишемический инсульт — результат острого тромбоза кровоснабжающей артерии и геморрагический инсульт — результат разрыва соотвествующей артерии.
Инсульт – заболевание, кардинально меняющее жизнь человека и его семьи. Ещё вчера он был полон сил и планов, сегодня же с трудом двигает одной половиной тела, а то и вовсе парализован. Зачастую состояние больного вынуждает близких бросить работу и посвятить себя уходу за ним. Лечение и реабилитация людей, перенёсших тяжелое нарушение мозгового кровообращения, дорого обходится государственной казне – один день нахождения в реанимации стоит десятки тысяч рублей. Да и восстановление после инсульта требует затрат времени, сил и денег. Поэтому неудивительно, что врачи призывают не доводить до этого, а заняться профилактикой, рассказывают о том, как определить симптомы болезни, приглашают на профилактические осмотры.
Первые признаки инсульта и у себя, и у других могут остаться незамеченными, и время бывает безвозвратно упущено. Тогда как вовремя начатое лечение может не только спасти жизнь, но и уменьшить негативные последствия для здоровья.
Инсульт у взрослых
Инсульт у женщин
Инсульт у беременных
Инсульт головного мозга поражает не только стариков – он встречается и в молодом возрасте, и даже у детей. Особую группу риска составляют беременные, ведь в их организме происходит полная перестройка:
- Изменяются свойства крови – она становится более «густой», чтобы защитить будущую маму от кровотечения в родах. Одновременно увеличивается риск образования и отрыва тромбов, особенно в ногах, потому что там кровоток замедлен, и кровь может «застаиваться».
- Беременность часто сопровождается повышением артериального давления, что сказывается на стенках кровеносных сосудов
- Плохо влияет на сосудистую стенку и высокий уровень глюкозы при сахарном диабете беременных.
- Увеличение нагрузки на сердце будущей мамы может привести к нарушению ритма и образованию тромбов в полости сердца.
- Роды и особенно потужной период при наличии не диагностированной аневризмы провоцируют её разрыв.
Признаки инсульта при беременности не отличаются от таких же у обычных пациентов и зависят от формы нарушения мозгового кровообращения, а также от месторасположения очагов:
- Геморрагический инсульт сопровождается острой головной болью, судорогами, рвотой и тошнотой.
- Ишемическое поражение мелких сосудов проявляется умеренной головной болью, шумом в ушах, помрачением сознания, головокружением. Стеноз или закупоривание крупных церебральных артерий приводит к обмороку (вплоть до комы), нарушению сердечной деятельности и дыхания, потере чувствительности.
Лечение инсульта у беременных проводится совместно нейрохирургом, неврологом и гинекологом. Тактика лечения определяется видом и степенью нарушения кровообращения, и в целом не отличается от обычной. К сожалению, очень часто продолжение беременности при инсульте невозможно, так как спасение жизни женщины является приоритетным, а лекарства и процедуры негативно влияют на плод.
Инсульт у мужчин
Инсульт головного мозга у мужчин в возрасте до 65 лет встречается значительно чаще, чем у женщин. Именно он, наряду с инфарктом, остаётся главной причиной смерти мужчин в России.
Почему развивается инсульт у мужчин? Этому способствуют вредные привычки и культура поведения. Женщины в трудной ситуации чаще могут позволить себе поплакать или поговорить по душам с подругами. Мужчины копят негативные эмоции в себе, а, как известно, стресс может быть пусковым механизмом развития инсульта.
Усугубляют ситуацию курение, злоупотребление алкоголем и переедание:
- Токсины, попадающие в организм после курения, повреждают сосудистую стенку. К тому же они повышают риск тромбообразования. Вредная привычка способствует и развитию гипертонии.
- Алкоголь вызывает повышение давления, увеличение количества холестерина в крови, развитие сердечно сосудистых заболеваний.
- Систематическое переедание приводит к развитию ожирения, а оно является причиной сердечно-сосудистых заболеваний, гипертонии и нарушения липидного обмена.
Интересен тот факт, что риск развития нарушения мозгового кровообращения у мужчин возрастает к 40-летнему возрасту, а у женщин, в силу гормональных особенностей – лишь к 60 годам.
Инсульт у пожилых

Инсульт головного мозга в пожилом возрасте встречается намного чаще, чем у молодых, и протекает значительно тяжелее. Это связано с возрастными изменениями, затрагивающими все мозговые структуры и сосуды. Изменения делают орган очень чувствительным к острому нарушению кровоснабжения. Кроме того, реабилитация после инсульта у людей пожилого возраста протекает дольше и сложнее, ведь организм уже достаточно изношен, и, как правило, имеется множество сопутствующих заболеваний. Факторами риска для развития заболевания являются:
- Пол (в возрасте до 60-65 лет инсульт поражает преимущественно мужчин, позже – женщин).
- Сердечно-сосудистые заболевания, в том числе сердечная недостаточность, стеноз артерий и мерцательная аритмия. Частота аритмии неуклонно прогрессирует с возрастом (в возрасте 50-60 лет она встречается в 1-1,5% случаев, а в 80-90 – в 23%) и увеличивает количество инсультов среди пожилых людей в 6 раз. Сердечная недостаточность способствует пятикратному увеличению заболеваемости.
- Гипертония.
- Метаболический синдром, в том числе повышение количества холестерола.
- Снижение уровня адипонектина, которое приводит к увеличению риска возникновения атеросклероза.
- Возрастной дефицит витамина В12, который наблюдается у трети пожилых пациентов, способствует развитию лакунарных инфарктов мозга.
Признаки инсульта у пожилых людей выражены гораздо ярче, чем у молодых. Помимо изменений в мозге, тяжесть заболевания связана с изменением сосудистого ответа организма на стресс и употреблением большого количества лекарств для лечения сопутствующих болезней. Этим объясняется и то, что пациенты становятся инвалидами намного чаще, чем люди, перенесшие инсульт более молодыми. Риск рецидива с возрастом также возрастает – у больных старше 65 лет вероятность повторения в три раза выше.
Инсульт у детей
К сожалению, инсульт головного мозга встречается не только в пожилом возрасте, но и у детей. Почему он возникает в детстве? Существует несколько видов инсульта, в зависимости от срока его появления:
- Внутриутробные или перинатальные.
- Инсульты у новорождённых.
- Прочие инсульты у детей до 18 лет.
Наиболее часто встречается нарушение мозгового кровообращения во внутриутробном периоде и сразу после рождения. Инсульт, перенесённый ребёнком внутриутробно, может не иметь видимых признаков, и проявляется лишь в небольшой задержке темпов развития. Если же нарушение кровообращения было серьёзным, возрастает вероятность появления судорог.
В период новорождённости и до года инсульт проявляется:
- Остановкой дыхания
- Отказом от еды
- Судорогами рук или ног
- Задержкой в развитии
Острое нарушение кровообращения мозга у детей старшего возраста может выражаться:
- Судорогами, которые возникли внезапно
- Невнятной речью
- Головной болью, тошнотой и рвотой
- Обмороком или комой
- Невозможностью сконцентрировать внимание
- Перебоями в дыхании
- Нарушением глотания
- Параличом
Последствия инсульта у детей зависят от того, насколько поврежден мозг и какая его часть затронута. Нарушения могут затронуть разные области:
- Интеллект (умственная отсталость)
- Эмоциональную сферу (проблемы в общении, самооценке)
- Двигательные функции (церебральный паралич)
- Зрение
Но даже при значительных повреждениях мозга возможности восстановления у детей очень высокие, ведь их мозг растёт и развивается быстрыми темпами. Грамотная реабилитация после инсульта позволяет вернуть ребёнка к обычной жизни.
Признаки инсульта
Первые признаки инсульта

Первые признаки инсульта бывают разными – от ярко выраженных до практически незаметных. Если человека настигло субарахноидальное кровоизлияние, симптомы очевидны с первых минут – очень сильная головная боль в сочетании с тошнотой, рвотой и судорогами красноречиво укажут на заболевание. Но зачастую инсульт развивается медленно и практически незаметно для окружающих, а когда его признаки становятся очевидными, оказывать медицинскую помощь порой уже поздно, и человек скоропостижно умирает.
Что может являться первыми признаками инсульта? Есть несколько симптомов, которые имеют название УЗП. Суть заключается в том, что нужно попросить человека:
- Улыбнуться
- Заговорить
- Поднять обе руки над головой
Если хотя бы одно из действий вызовет затруднение, это может говорить о развитии инсульта: невозможность улыбнуться с поднятием уголков рта, повторить фразу, одновременно поднять руки указывает на появление неврологических нарушений.
Помимо описанных симптомов, первыми признаками инсульта могут быть:
- Интенсивная головная боль без причины
- Обморок
- Головокружение, шум в голове
- Потеря координации
- Провал в памяти
- Невозможность говорить и понимать суть чужой речи
Особые признаки разных видов инсульта
Признаки инсульта отличаются в зависимости от того, какую форму он имеет.
Ишемическое поражение сначала имеет форму транзиторной атаки, при которой очаговые симптомы выражены неярко, а их компенсация происходит в течение суток. Больные жалуются на временное нарушение зрения, шум в голове, ощущение заложенности ушей, головокружения. Коварство атаки в том, что пациент недооценивает её опасность, пережидает ухудшение самочувствия и не обращается за медицинской помощью.
Малое ишемическое поражение мозга (малый инсульт) выражается в головной боли, коротком обмороке, нарушении координации движений и головокружении. Но так как все признаки прекращаются в течение нескольких недель без последствий, человек и в этом случае не торопится к врачу.
Прогрессирующий и тотальный ишемический инсульт имеют яркие признаки, особенно если тромб или атеросклеротическая бляшка преградили кровоток в крупной церебральной артерии – у человека возникают сильные судороги, нарушается сердечная деятельность и дыхание, теряется речь и чувствительность кожи. В зависимости от того, какой центр после инсульта пострадал наиболее сильно, проявляются неврологические отклонения – отсутствие речи, паралич, двигательные нарушения.
Геморрагическое поражение мозга, как правило, развивается стремительно и имеет ярко выраженные симптомы:
- Рвоту
- Судороги
- Невыносимую головную боль
- Обморок
- Учащённое дыхание
Геморрагическому инсульту мозга может предшествовать сильная усталость и эмоциональная перегрузка, потрясение, стресс. Всё это вызывает скачок артериального давления, а затем повреждение сосудистой стенки и кровоизлияние. Если инсульт сопровождается образованием гематомы внутри черепной коробки, его мучают сильные судороги и рвота.
Болезни, предшествующие инсульту
Инсульт, особенно ишемический, может развиваться постепенно. Некоторые болезни могут предшествовать ему, поэтому стоит быть особенно внимательным к собственному здоровью.
- Гипертонический криз – тяжелое проявление гипертонической болезни, при котором давление сильно повышается, и не сбивается привычными средствами.
- Транзиторная ишемическая атака может быть как легкой формой, так и признаком инсульта. В обеих случаях атака проявляется лёгкими обратимыми неврологическими симптомами. Отличие транзиторной атаки от малого инсульта в том, что при атаке на МРТ и КТ не виден очаг поражения.
Виды инсульта
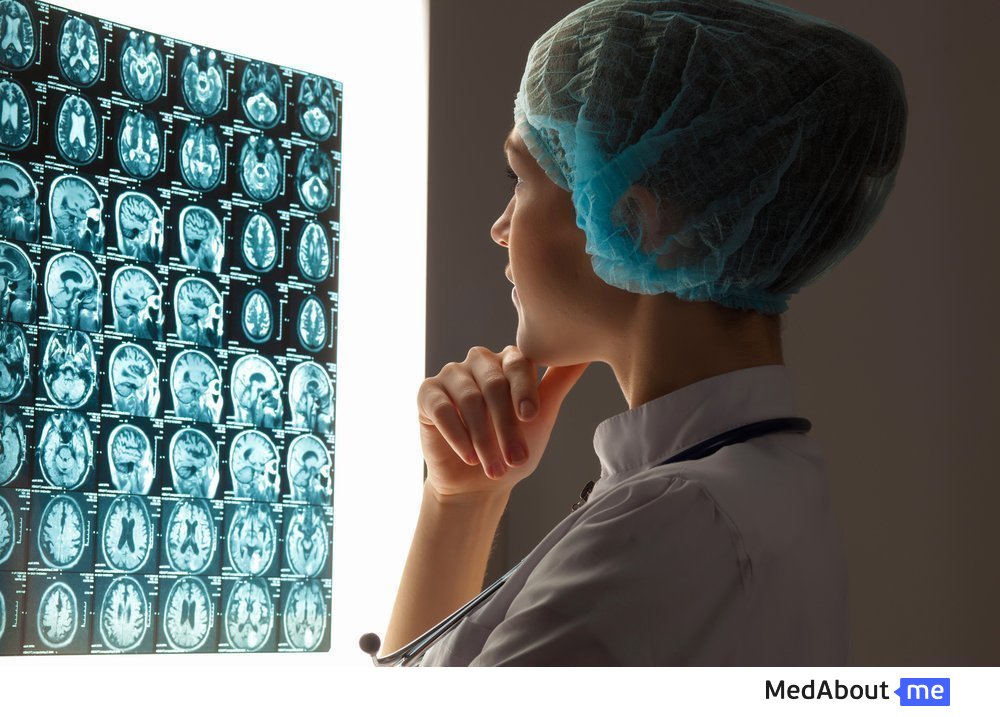
Ишемический инсульт
Ишемический инсульт – разновидность нарушения мозгового кровообращения, при котором ослабевает или прекращается приток крови в мозг. Это происходит из-за патологического сужения или закупоривания просвета сосуда тромбом или бляшкой. Другое название ишемического инсульта – мозговой инфаркт. В структуре смертности из-за острых нарушений кровообращения мозга ишемия занимает первое место (до 85%).
В зависимости от темпов её развития, выделяют несколько форм инсульта:
- ТИА — транзиторная ишемическая атака, последствия которой проходят в течение суток. Для атаки характерны очаговые нарушения (например, временная слепота одного глаза).
- Малый инсульт – это длинная ТИА, полная компенсация нарушений после которой происходит в срок от 2 дней до 3 недель.
- Прогрессирующий инсульт, когда симптомы очагового и общемозгового поражения постепенно нарастают, а по окончанию заболевания функции нервной системы восстанавливаются не полностью.
- Тотальный инсульт мозга означает, что пораженный участок отмирает, его функция не подлежит восстановлению. Прогноз в этом случае неблагоприятный.
Существует несколько степеней тяжести инсульта:
- Лёгкая, когда симптомы поражения ЦНС выражены неярко и полностью устраняются в течение 21 дня.
- Средняя, при которой общемозговые симптомы выражены менее ярко, чем очаговые.
- Тяжелая – общемозговые симптомы выражены ярко, сознание пациента угнетено, структуры мозга смещены.
В зависимости от происхождения, инсульт головного мозга может быть:
- Атеротромботическим, когда мозговые артерии поражены атеросклерозом.
- Кардиоэмболическим, когда нарушается приток крови по причине закупорки сосуда тромбом. Место образования тромбов – как правило, сердце, причина их появления – порок клапанов или аритмия.
- Гемодинамическим, при котором сосуды патологически сжимаются из-за повышения артериального давления или уменьшения объёма крови, перекачиваемого сердцем за 1 минуту.
- Лакунарным, при котором страдают небольшие артерии, появляются небольшие очаги поражения и соответствующая им симптоматика.
- Гемореологическим, причина которого – нарушения в системе свертывания крови.
Геморрагический инсульт
Внутримозговое кровоизлияние
Широко распространенная форма геморрагического инсульта – внутримозговое кровоизлияние, из-за которого вытекшей из сосуда кровью пропитывается ткань (паренхима) мозга. Причина его возникновения – нетравматическое повреждение стенки сосуда из-за гипертонии, уменьшения эластичности сосудов, разрыва аневризм.
Диагностика геморрагического инсульта мозга проводится при помощи компьютерной и магнитно-резонансной томографии, которые позволяют оценить степень и границы поражения.
Кровоизлияние начинается с сильной головной боли, возникшей внезапно и часто связанной с большой нагрузкой. Иногда боль сопровождается судорогами, тошнотой, бредом или потерей сознания. Кровоизлияния большого размера вызывают паралич, нарушение дыхания и приводят к коме. Летальность в этом случае достигает 50%. Маленькие кровоизлияния вызывают терпимую головную боль и очаговые симптомы, из-за этого врач может принять геморрагический инсульт за ишемический.
Лечение внутримозгового кровоизлияния заключается в контроле гипертонии, назначении кровеостанавливающих препаратов, симптоматической терапии. При больших гематомах, вызывающих сдвиг структур мозга, показано срочное хирургическое лечение. В остальных случаях опорожнение полости гематомы не оправдано, так как риск операции превышает её пользу (хирургическое вмешательство сопровождается рецидивом кровоизлияния и усугублением неврологических симптомов).
Субарахноидальное кровоизлияние
Одна из форм геморрагического инсульта – кровоизлияние в пространство между мягкой и паутинной оболочками мозга. Оно происходит из-за травмы головы либо разрыва аневризмы церебральных сосудов.
Кровь, находясь между оболочками, раздражает их, вызывает продолжительное увеличение внутричерепного давления (порой до нескольких недель). Из-за отёка мозга велика вероятность возникновения сосудистого спазма и появления очагов ишемического поражения мозга. Часто у пациентов развивается гидроцефалия, велик риск повторения разрыва аневризмы и кровотечения.
Заподозрить субарахноидальное кровоизлияние можно по острой головной боли – при этой форме инсульта больно настолько, что люди помнят боль как самую сильную в жизни. Другие симптомы – тошнота и рвота, судороги, светобоязнь, косоглазие, нарушение речи и чувствительности кожи.
Диагностируют субарахноидальное кровотечение по клиническим проявлениям, результатам МСКТ и МРТ, люмбальной пункции, МРТ-ангиографии.
Лечение заключается в остановке крови, снижении давления, хирургическом удалении крови из полости гематомы.
Причины инсульта
Причины инсульта у взрослых
Причин инсульта мозга во взрослом возрасте – две:
- Ишемия – ослабление или прекращение кровотока.
- Геморрагия – кровь, вылившаяся в полости мозга из разорвавшегося сосуда.
Из-за чего может возникать ишемия и геморрагическое поражение:
- Гипертония – несмотря на эластичность сосудистой стенки, постоянно увеличенное давление оказывает негативное влияние на неё, а это чревато разрывами.
- Нарушения свертывающей системы крови провоцируют формирование тромбов в венах. Отрыв тромба и его движение по сосудам способно привести к закупориванию просвета артерии.
- Болезни сердца (особенно нарушение ритма) способствуют образованию тромбов, которые могут вызвать инфаркт, а при выходе в сосуды способны добраться до мозга.
- Нарушение липидного обмена способствует формированию атеросклеротических бляшек на стенках артерий. Их отрыв и движение по артериям приводит к закупориванию. Отложения на стенках сосудов могут сужать их просвет и ограничивать кровоснабжение.
- Сахарный диабет увеличивает риск геморрагического инсульта за счёт негативного воздействия повышенного уровня глюкозы на стенки сосудов – они становятся тонкими и ломкими.
- Аневризмы сосудов головного мозга – это дефект, при котором наблюдается выпячивание и истончение сосудистой стенки в определенном месте. Аневризма способна разорваться и вызвать геморрагию.
- Ожирение связано с метаболическим синдромом, при котором в крови повышается уровень глюкозы и холестерина, что повышает риск инсульта.
- Черепно-мозговые травмы и опухоли — ещё одна причина кровоизлияния.
- Злоупотребление алкоголем и сигаретами способствует развитию гипертонии.
Причины инсульта у детей
Нарушение кровообращения мозга у детей бывает по причине геморрагии и ишемии.
Геморрагический инсульт, при котором повреждается кровеносный сосуд мозга, случается из-за:
- Аневризмы
- Черепно-мозговой травмы
- Гипертонии
- Новообразований мозга
- Интоксикации
- Онкологических заболеваний системы кроветворения
- Алкоголизма или наркомании матери во время беременности
Ишемический инсульт головного мозга в детском возрасте провоцирует:
- Гипоксия во время родов, особенно из-за преждевременной отслойки плаценты
- Патологии строения сосудов, пороки сердца
- Наличие протезированных сердечных клапанов
- Бактериальное воспаление внутренней сердечной оболочки
- Сахарный диабет
- Неинфекционное воспаление стенок сосудов мозга (васкулит)
Диагностика инсульта
Диагностика на месте
Успех лечения инсульта головного мозга зависит от того, как быстро оно начато. Для этого нужно правильно и своевременно поставить диагноз. Есть два правила диагностики нарушений мозгового кровообращения на месте: УЗП и УДАР.
Что означает правило УЗП? Нужно попросить пациента выполнить несколько действий, а затем оценить результат:
- У – улыбнуться. Если больной улыбается криво, один из уголков рта опущен вниз, это может быть признаком инсульта.
- З – заговорить. Если больной не может произнести простое предложение, это так же может говорить об инсульте.
- П – поднять обе руки. В норме человек должен поднять их одновременно и на одинаковую высоту.
Второе правило, используемое для быстрой диагностики инсульта головного мозга – УДАР:
- У – улыбка. Как и в правиле УЗП, несимметричная улыбка и опущенный угол рта могут говорить об инсульте.
- Д-движение. Человек поднимает две руки не синхронно, одна из них двигается медленнее, может «упасть».
- А-артикуляция. Если попросить пациента произнести слово «артикуляция», он может испытывать затруднения.
- Р – решение. На основании первых трёх пунктов нужно принять решение о вызове скорой помощи и подробно рассказать диспетчеру об имеющихся у человека симптомах.
Если признаки инсульта во время осмотра прекратились, вызывать неотложную помощь и отправлять пациента в стационар всё равно нужно, потому что нарушение мозгового кровообращения может повториться в ближайшее время.
Сбор анамнеза
Сбор анамнеза – важный этап в диагностике инсульта. У сопровождающих больного родственников или близких необходимо выяснить, как и когда начали проявляться симптомы, в каком порядке они возникли, насколько быстро прогрессировали. Особенно важно оценить очаговые и общемозговые симптомы. К очаговым относят нарушения речи, движения и чувствительности. К общемозговым – потерю сознания, судороги, тошноту и рвоту.
Для определения факторов риска следует выяснить, не страдает ли пациент гипертонией, атеросклерозом, нарушением сердечного ритма, есть ли у него метаболические нарушения, сахарный диабет, вредные привычки. Важное значение имеет и то, какой инсульт и когда переносили ближайшие родственники больного, каким был исход заболевания, есть ли у них сердечно-сосудистые заболевания, имелись ли случаи внезапной смерти в роду.
Биохимический анализ крови
Инсульт головного мозга вызывает изменения в биохимическом анализе крови. В первые 6-8 часов от начала заболевания можно обнаружить изменения белковых фракций крови, повышение количества глюкозы и хлоридов. Стандарт обследования включает и определение липидного профиля, куда входит общий холестерин, триглицериды и липопротеиды низкой, очень низкой и высокой плотности. Для инсульта характерно повышение уровня общего холестерина. Косвенным признаком может быть и большое количество липопротеидов низкой и очень низкой плотности.
Биохимический анализ крови при инсульте предполагает подсчёт общего белка и альбумина, креатинина и мочевины, электролитного состава.
Обследование головного мозга, сердца и сосудов
Для того чтобы определиться с тактикой лечения, крайне важно знать вид нарушения – ишемический инсульт ли это, или геморрагический, и в какой форме он выражается. Точно определить нарушение только по клиническим проявлениям не всегда возможно. Достоверно выявить локализацию и характер инсульта поможет компьютерная томография (КТ). Кровоизлияния на КТ определяются с точностью, достигающей почти 100%. Если они не обнаружены, а клинические данные и анамнез говорят об остром нарушении кровообращения, можно предполагать ишемический инсульт. В первые часы его развития КТ может не показать зону пониженной плотности мозгового вещества, но уже к концу первых суток она станет видна на томограмме.
Магнитно-резонансная томография – второй метод диагностики инсульта. МРТ позволяет обнаружить патологические изменения в стволе и веществе мозга, начиная с первых же часов, но она малоэффективна при диагностике кровоизлияний.
Помимо МРТ и КТ, для диагностики используют обследование сосудов:
- Допплерография каротидных артерий – ультразвуковое исследование сонных артерий, на котором можно оценить кровоток, увидеть наличие атеросклеротических бляшек и сужение просвета сосудов.
- Транскраниальная допплерография аналогична исследованию каротидных артерий, но проводится на мозговых сосудах.
- МРТ-ангиография – получение изображения кровеносных сосудов мозга на томографе. По этому изображению можно оценить, есть ли тромб в сосудах, где он находится, как влияет на кровоток.
- Церебральная ангиография – рентгенологический метод обследования, при котором пациенту вводится контрастное вещество, а затем делаются снимки. С помощью ангиографии можно увидеть наличие и расположение тромбов и бляшек, повреждения сосудистой стенки, аневризмы.
Определить, какой инсульт у больного (то есть уточнить причину), поможет и эхокардиографическое исследование сердца. Это специальное УЗИ, которое показывает функциональные нарушения сердечной деятельности и дефекты клапанов сердца, которые могут являться причиной тромбообразования.
Ещё одно обязательное обследование при инсульте – ЭКГ, позволяющее обнаружить сердечную аритмию и предположить наличие тромбов по этой причине.
Лечение инсульта
Первая помощь при инсульте
Эффективность лечения инсульта зависит от того, как быстро поставлен диагноз и начата соответствующая терапия. Как правило, рядом с пациентом оказываются люди, мало сведущие в медицине, а развитие заболевания происходит стремительно. Поэтому лучшая помощь заключается в том, чтобы как можно быстрее вызвать скорую помощь, и желательно, чтобы это была реанимационная бригада. Для этого человек из окружения пострадавшего должен четко описать симптомы и их развитие диспетчеру «скорой».
При любом виде инсульта первая помощь заключается в следующих действиях:
- Придание человеку полулежачего положения, при котором голова и плечи расположены выше тела. Эта мера позволяет уменьшить риск развития отёка мозга.
- Обеспечение свободного дыхания – нужно снять с больного ремень, галстук, тесную одежду, позаботиться о проветривании для обеспечения свежего воздуха.
- Исключение еды и пищи, потому что у человека могла пострадать функция глотания.
- Удаление жидкостей изо рта. Если у пациента началась рвота, следует повернуть голову вбок, а по окончании приступа очистить ротовую полость.
- Не стоит давать больному никакие лекарства, пока не приехала реанимационная бригада, так как это может «смазать» картину заболевания.
- Если больной потерял сознание, но дыхание не нарушено, нужно повернуть его на бок так, чтобы голова оказалась лежащей на руке и слегка наклонилась вперёд. Ногу следует согнуть под углом, чтобы человек не мог перевернуться.
- Если больной не дышит, нужно провести непрямой массаж сердца и искусственное дыхание. Реанимацию должен выполнять тот, кто умеет это делать.
По приезду скорой помощи, нужно внятно, исчерпывающе и максимально коротко рассказать о произошедшем, так как первые минуты и часы определяют прогноз больного и важны для принятия врачебных решений. Нужно помнить, что инсульт требует быстрого лечения в специализированном учреждении. Чем быстрее туда доставят пациента, и чем больше информации о развитии заболевания будут иметь врачи, тем лучше его прогноз. А вовремя оказанная при инсульте первая помощь со стороны окружающих, возможно, спасёт жизнь.
Лечение ишемического инсульта
Тактика лечения напрямую зависит от того, какой инсульт постиг больного. Ишемическая форма означает, что некоторые участки мозга пострадали из-за внезапного острого нарушения кровотока (инфаркта). Терапия в этом случае состоит из следующих этапов:
Догоспитальный – оказание помощи больному до приезда реанимационной бригады.
На этом этапе больному нужно обеспечить нормальное дыхание и положение тела со слегка приподнятой головой, при необходимости реанимационные мероприятия.
Чтобы минимизировать осложнения ишемического инсульта, лечение должно начинаться в первые 6 часов от первых признаков. Тогда очаг некроза не успеет сформироваться, и проявления заболевания будут минимальными. Поэтому больного нужно как можно скорее доставить в стационар на машине скорой помощи, где врач начнёт оказывать необходимую первую помощь.
Госпитальный этап лечения начинается в стационаре и предполагает назначение базисной и специфической терапии.
Базисная не зависит от вида инсульта, она ориентирована на ликвидацию нарушений основных функций организма. Базисное лечение инсульта включает:
- Уменьшение отёка мозга.
- Поддержание сердечной деятельности.
- Наблюдение за дыханием.
- Контроль температуры.
- Восстановление водно-электролитного обмена.
- Мероприятия по предотвращению пролежней.
- Предотвращение осложнений, связанных с неподвижностью и больничным уходом (ТЭЛА, пневмонии, инфекции мочевых путей).
Специфическая терапия устраняет непосредственную причину возникновения ишемического инсульта и восстанавливает нейроны:
- Тромболизис – растворение имеющегося тромба в кровеносном русле. Он проводится только в первые 6 часов от начала заболевания.
- Антикоагулянты – их применение предотвращает рост тромбов, способствует профилактике осложнений из-за внутрисосудистого тромбообразования. Нельзя применять антикоагулянты, если инсульт затронул больше половины средней мозговой артерии, при плохо контролируемой гипертонии, язве желудка, тромбоцитопении, болезнях почек и печени.
- Нейропротекторы тормозят патологическую цепочку нейрохимических реакций.
Восстановление – лечение на этом этапе заключается в уменьшении неврологических симптомов, когда соседние отделы мозга начинают исполнять функции пораженных участков.
Это происходит за счёт образования новых связей между нейронами. Активно способствуют образованию этих связей вазоактивные препараты, ноотропы, аминокислоты, пирацетам. Помимо лекарственной терапии, здесь применяют ЛФК и массаж для реабилитации двигательных навыков, профилактики пролежней и тромбозов.
Реабилитация предполагает активное восстановление после инсульта и включает в себя ЛФК, массаж, физиотерапию, грязелечение. Этот этап может проводиться в санатории, который имеет подходящий профиль или в отделении реабилитации больниц.
Диспансерный этап – это наблюдение у невролога и периодическое прохождение лекарственного лечения, занятия лечебной физкультурой, физиотерапию с целью устранения оставшихся после инсульта неврологических нарушений.
Лечение геморрагического инсульта
При геморрагическом инсульте первая помощь заключается в придании телу человека удобной позы с приподнятым изголовьем, обеспечении притока воздуха, а в случае необходимости – проведения непрямого массажа сердца и искусственного дыхания. Прибывшая по вызову бригада медиков во время транспортировки больного в неврологический стационар продолжает реанимацию, вводит препараты для снижения давления, снятия психомоторного возбуждения и предотвращения судорог.
Лечение инсульта геморрагической формы после обследования и уточнения характера и местонахождения кровоизлияния может быть хирургическим и консервативным. Хирургическое заключается в оперативном удалении гематомы для уменьшения отёка мозга и предотвращения негативных последствий от смещения мозговых структур. Операцию проводят микрохирургическим эндоскопическим или классическим микрохирургическим методом при отсутствии противопоказаний, когда больной не в коме и возникшая гематома располагается не в медиальных отделах больших полушарий мозга. Консервативное лечение преследует такие же цели и применяется в тех случаях, когда операцию выполнить нельзя. В состав консервативной терапии входит:
- Нормализация артериального давления.
- Контроль сердечной деятельности.
- Приём нейропротекторов, которые призваны замедлить повреждение участков мозга и восстановить их работу, уменьшить отёк.
- Снижение внутричерепного давления.
- Остановка кровоизлияния при помощи кровоостанавливающих препаратов.
- Симптоматическое лечение (например, головной боли).
Операция при инсульте
Хирургическое лечение инсульта проводят и при геморрагической, и при ишемической форме. Одновременно с устранением последствий уже случившегося удара, операции могут являться профилактикой рецидива, когда хирург стентирует найденные суженные артерии или убирает тромб.
В зависимости от того, какой инсульт произошёл у больного, различается способ хирургического вмешательства. При геморрагическом поражении для опорожнения полости образовавшихся гематом операцию проводят классическим микронейрохирургическим способом или при помощи методик эндоскопической хирургии.
Показаниями для проведения вмешательства являются:
- кровоизлияние за пределами базальных ядер мозга и таламуса (лобарное),
- кровоизлияние в больших полушариях с наружной от капсулы стороны (латеральное),
- ухудшение состояния пациента по результатам КТ и МРТ,
- гематома ствола мозга и мозжечка, из-за которых возникают неврологические симптомы.
Нельзя делать операцию, когда гематома расположена в медиальном отделе, или больной находится в глубокой коме с нарушением функций ствола головного мозга.
Пациентам после инсульта ишемической формы хирургическое лечение назначается в тех случаях, когда:
- Нужно удалить атеросклеротическую бляшку из просвета сонной артерии и восстановить кровоток в сосуде. Операция называется каротидной эндартерэктомией.
- Нужно прицельно растворить тромб в сосуде головного мозга. Операция носит название селективный тромболизис – через бедренную артерию больному вводят специальный стент и продвигают его к месту расположения тромба, а затем через стент подаётся лекарство, расщепляющее тромб. Тромболизис иногда сочетают со стентированием пораженного участка сосуда, чтобы восстановить его проходимость.
- Необходимо увеличить просвет патологически суженных сосудов головы и шеи для предотвращения новых атак и ишемического инсульта.
Реабилитация после инсульта
Восстановление после инсульта
Восстановлению после инсульта посвящено много литературы, ведь эта тема крайне волнует и самих больных, и их близких. Стационарное лечение занимает несколько недель, а дальше наступает время реабилитации, когда усилия направляются на максимально возможное восстановление организма. К сожалению, сложные формы инсульта приводят к тяжелой инвалидности пациента, а порой и к вегетативному («растительному») существованию. Но всё же часто больные могут вернуть часть утраченных функций и жить относительно полноценной жизнью.
Для этого существует программа реабилитации после инсульта, состоящая из следующих этапов:
- Ранняя реабилитация в стационаре. Её цель – профилактика возможных осложнений, раннее восстановление жизненных функций.
- Реабилитация в специальном отделении больницы или санатории.
- Восстановление дома.
И в санатории, и дома больные занимаются сразу по нескольким направлениям:
- Восстановление двигательной функции.
Для этого используется комплекс мероприятий, состоящий из ЛФК, физиотерапии, методик биологической обратной связи. Лечебная физкультура начинается с пассивной гимнастики, когда реабилитолог двигает конечностями и телом больного сам. Затем наступает черёд самостоятельных движений пациента под присмотром врача в пределах кровати, и только после этого человеку разрешается пробовать свои силы в сидении, вставании и ходьбе, если это позволяет его состояние здоровья.
Навыки самообслуживания также требуют тренировки и восстановления, ведь в новых условиях даже одеться самостоятельно может быть непросто. Поэтому человека нужно заново учить принимать пищу, умываться, ходить в туалет и мыться.
- Профилактика осложнений – нарушения тонуса мышц, поражения суставов.
С этой целью применяют массаж, специальные укладки в лангетах неестественно расположенного тела, теплолечение, магнитотерапию, иглоукалывание, аппликации из парафина, фиксирующие повязки на сустав.
- Речевая реабилитация
После обследования логопедом, больной начинает логопедические занятия и учится говорить, писать и читать заново. В зависимости от степени поражения мозга, возможно как полное восстановление навыков, так и частичное.
- Психологическая реабилитация после инсульта и адаптация к изменившимся условиям жизни.
В большинстве случаев перенесенное заболевание полностью меняет привычный уклад, и человеку тяжело смириться с новой реальностью. Двигательные нарушения, невозможность нормально говорить и писать, боли становятся причиной подавленного состояния и нежелания общаться с близкими и друзьями. Поможет здесь работа психолога с пациентом и его семьей, поддержка близких, назначение антидепрессантов.
Как ухаживать за больным после инсульта
Больным после инсульта нужен уход во время острого периода болезни и на этапе реабилитации. В тяжелых случаях ухаживать за человеком нужно будет всю жизнь, если у него не восстановятся двигательные функции, память, сознание и речь.
В зависимости от того, какой инсульт перенес больной и какие осложнения имеются, может отличаться его физическое состояние. В острой стадии заболевания пациенты, как правило, обездвижены. Поэтому уход за ними заключается в профилактике развития застойной пневмонии и тромбозов. Для этого больного нужно поворачивать каждые два часа с одного бока на другой. Профилактика пролежней, помимо изменения положения тела, включает в себя ежедневную обработку кожи специальными средствами, а также использование специальных матрасов. Если человек не контролирует естественные отправления, удобно использовать памперс или хотя бы впитывающие пеленки. Во избежание появления опрелостей и раздражения кожи больного нужно регулярно подмывать.
Пациента, находящегося в сознании и не имеющего нарушений глотания, можно кормить полусидя или приподняв голову. В других случаях организовывается кормление через зонд. После еды остатки пищи из полости рта следует удалить. Если губы и слизистая рта сохнет, нужно регулярно их смачивать.
Работа кишечника у лежачих больных нарушается из-за отсутствия двигательной активности и сокращений мышц. Поэтому нужно ежедневно следить за отправлениями, и в случае необходимости ставить клизму.
В связи с тем, что инсульт провоцирует мышечный спазм, тело человека может стать неестественно перекошенным. Чтобы препятствовать этому, нужно периодически придавать правильное положение конечностям: разогнутые в локтях руки с прямыми раздвинутыми пальцами укладывают в специальные лангеты, ноги сгибают в коленях, стопу располагают под прямым углом по отношению к ноге. Менять положение больного нужно каждые 2 часа.
Как вести себя родственникам
Больные инсультом – люди с изменившимся физическим обликом, характером и привычками. Уход за ними и совместный быт поначалу может стать для родственников настоящим испытанием, ведь вчерашний бодрый глава их семьи сегодня стал ворчливым и недовольным мужчиной в инвалидном кресле. Как жить дальше?
Нужно помнить одно – как бы не было трудно вам, больному человеку ещё труднее. Он вырван из привычного течения жизни, возможно, никогда не сможет вернуться к работе, ограничен в движениях и речи, чувствует свою зависимость от окружающих в мелких бытовых вопросах. Поэтому семья должна помочь ему выйти из депрессии, оказывать поддержку, окружать вниманием и заботой. С другой стороны, излишний оптимизм тоже ни к чему – человек должен трезво оценивать собственные возможности восстановления после инсульта и представлять, насколько он может реабилитироваться. Если возвращение к трудовой деятельности в его случае невозможно, лучше занять его интересным и посильным увлечением, привлечь к домашним делам и хозяйству, участию в культурных делах.
Реабилитацию после инсульта можно сравнить с развитием ребёнка – пациент, словно младенец, учится ходить и говорить, есть и одеваться, заново изучает пространство квартиры и двора, тренируется общаться по телефону и в магазине. Человека, перенесшего инсульт, нужно окружить такой же заботой и любовью, какую мама даёт малышу. Больной остро нуждается в одобрении, ласке и поддержке. Недопустимо смеяться над особенностями его нынешней речи, передразнивать изменившуюся походку или шутить над забывчивостью.
Осложнения и последствия инсульта
Кома
Грозное последствие инсульта – кома. Это слово заставляет нервничать родственников, ждущих известий за дверями реанимации. Что оно означает на самом деле? Кома – тяжелое состояние, возникшее вследствие повреждения головного мозга и представляющее собой угрозу для жизни. Обычно оно длится от нескольких часов до 10-12 дней. Наиболее часто возникает при геморрагической форме инсульта. Из-за торможения в коре, распространяющегося следом на подкорку и другие отделы ЦНС, больной теряет сознание и связь с реальностью, у него угасают рефлексы, нарушается сердечная и дыхательная деятельность, терморегуляция. Впадение в кому может происходить:
- Внезапно – больной резко теряет сознание, у него падает давление, нарушается сердечный ритм и дыхание.
- Быстро – первоначальные признаки в виде недомогания, зевоты, изменения пульса быстро усугубляются и нарастают в течение нескольких часов.
- Медленно – погружение в кому происходит постепенно, растягиваясь на сутки. Нарушается координация движений, больной много зевает, его сознание путается. Затем немеет тело, возникает паралич конечностей, слабеет пульс, учащается дыхание.
В зависимости от тяжести, выделяют несколько степеней комы:
- При первой степени больной теряет сознание, но сохраняет рефлексы. Мышечный тонус повышен. Клетки мозга и функции нервной системы поражаются незначительно.
- Кома второй степени характеризуется глубоким сном и отсутствующей реакцией на боль и внешние раздражители.
- Третья степень означает, что у больного отсутствует большинство рефлексов, он без сознания, зрачок не реагирует на раздражение светом.
- Самая неблагоприятная степень – четвёртая. Мозг в этом случае имеет значительные повреждения, несовместимые с жизнью. Пациенты не дышат самостоятельно, у них падает давление и температура тела. Все рефлексы отсутствуют.
К сожалению, кома 4 степени говорит о том, что у больного нет шансов на выживание. Неблагоприятен прогноз и при третьей степени, но небольшая вероятность сохранения жизни существует. Первая и вторая степень комы после инсульта говорят о том, что пациент может вернуться к жизни, но реабилитация будет сложной и долгой.
Отек головного мозга
Инсульт головного мозга зачастую сопровождается отёком. Отёк мозга – грозное осложнение, возникающее из-за нарушения оттока крови, межтканевой и межклеточной жидкости. Повреждение капиллярной сети приводит к тому, что кровь и жидкость не могут свободно циркулировать от тканей мозга к сосудистому руслу, и накапливаются в межклеточном пространстве. Второй вид отёка мозга – цитотоксический, он выражается в развитии отёка нервных клеток (астроцитов). Причина возникновения – недостаток кислорода и аденозинтрифосфорной кислоты, что вызывает сбой в работе мембранных ионных насосов. Внутрь клетки в избыточном количестве проникают ионы натрия, которые увеличивают поступление воды.
Симптомы отёка мозга делят на 3 группы:
- Повышение внутричерепного давления: головная боль, вялость, тошнота и рвота, судороги, нарушение движения глазных яблок.
- Рассеянные неврологические симптомы указывают на риск развития комы. Это связано с тем, что в отёк постепенно вовлекается не только кора, но и подкорковая часть мозга. Больного беспокоят множественные судороги, а между ними – психомоторное возбуждение. Особый признак – появление патологических хватательных и защитных рефлексов.
- Выраженные грозные симптомы, связанные с прогрессированием отёка, сдавлением, смещением и ущемлением мозговых структур:
- Кома
- Повышение температуры тела, которую невозможно сбить обычными жаропонижающими препаратами
- Нарушение сердечного ритма и дыхания
- Судороги и парез одной половины тела
- Отсутствие реакции на свет у зрачков, косоглазие
Диагностировать отёк мозга можно при помощи компьютерной томографии, ангиографии и люмбальной пункции.
Лечение заключается в восстановлении мозгового кровоснабжения и уменьшении внутричерепного давления. Успех лечения зависит от степени отёка и тяжести инсульта, который спровоцировал осложнение.
Паралич
Паралич возникает, когда поражается двигательный центр после инсульта. Если затронута левая часть мозга, парализует правую сторону тела, и наоборот. Паралич после инсульта, возникший из-за кровоизлияния или ишемии участка головного мозга, относится к спастическому – для него характерен мышечный спазм.
По статистике, поражение левого полушария с параличом или парезом правой части тела встречается гораздо чаще. Выраженность двигательных нарушений зависит от того, где расположен очаг поражения, и какую площадь он имеет.
Полностью или частично компенсировать нарушения можно при помощи ЛФК, массажа, иглоукалывания, приёма нейропротекторов.
Повторный инсульт
Рецидив нарушения мозгового кровообращения – осложнение, ставящее под угрозу жизнь больного. Повторный инсульт происходит, когда не устранена причина нарушения – в сосудах остаются тромбы и атеросклеротические бляшки, есть патологически извитые и узкие участки артерий и вен, не контролируется артериальное давление, не проводится лечение заболеваний сердца и сахарного диабета. Повторно возникшее нарушение кровоснабжения мозга обычно возникает в течение года после первого и имеет неблагоприятный прогноз, потому что новые осложнения наслаиваются на не до конца компенсированные старые.
Как правило, больные инсультом сами виноваты в рецидиве: оправившись от первого удара, они приободряются и перестают следить за собственным здоровьем, игнорируют посещение врача и пренебрегают здоровым образом жизни.
Афазия

Одно из последствий инсульта – афазия: это нарушение, которое выражается в затруднениях с чтением и письмом, разговором и слушанием. В зависимости от того, какая часть мозга поражена, и насколько сильно встречаются различные формы афазии:
- Если затронуты височные отделы коры мозга, возникает акустико-гностическая и акустико-мнестическая афазия.
Первая представляет собой грубые нарушения, когда человек не может понять чужую речь, а его собственная значительно искажена. Так бывает непосредственно после инсульта, если мозг имеет большие участки поражения. Через некоторое время речь становится более отчётливой, но больной плохо согласовывает слова, заменяет одни другими. При чтении и письме он искажает слова за счёт замены букв.
При акустико-мнестической афазии люди не могут запомнить несколько слов, и потому с трудом понимают длинные фразы. Они затрудняются правильно обозначить окружающие предметы, а во время построения предложений заменяют одни слова на другие.
- Затрагивание нижнетеменных отделов речевого центра после инсульта влечёт афферентную моторную и семантическую афазии.
В первом случае больной не может правильно управлять ртом, чтобы произнести звуки. Со временем речь восстанавливается, но сохраняется пропуск отдельных слов, неправильное расположение слов при построении предложения, подмена некоторых звуков другими. Чтение «про себя» и восприятие чужой речи остаются относительно нормальными, а письмо значительно страдает.
Второй случай (семантическая афазия) говорит о том, что больные испытывают трудности с пониманием предлогов, пословиц и сложных оборотов. Им сложно со счётом, пониманием и пересказом даже небольших примитивных текстов, выполнением инструкций, в которых содержатся наречия и предлоги. При этом у пациентов сохраняется способность вести диалог и говорить самостоятельно, понимать простые фразы.
- Динамическая и эфферентная моторная афазия развиваются, когда затронуты заднелобный и премоторный отделы коры.
Эфферентная моторная афазия означает нарушение фазовой речи. Больные произносят отдельные звуки, но не понимают, как правильно использовать предлоги и окончания существительных. Они говорят с длительными паузами, повторяют слова. Письменная речь затрудняется из-за того, что пациенты затрудняются разобрать слова по звукам и буквам. В результате они либо совсем не могут что-либо написать, либо пишут, пропуская или переставляя слоги и буквы.
Динамическая афазия выражается в отсутствующей разговорной активности. Такие больные не способны самостоятельно что-либо сказать, подобрать слова, но при этом вполне могут повторять слова из речи своего собеседника, коротко отвечать на вопросы, читать вслух, записывать диктант.
Речевая реабилитация после инсульта начинается с обследования у логопеда и определения формы афазии. Чем раньше пациент приступит к занятиям, тем легче он справится с нарушением. Если затянуть начало реабилитации, на преодоление речевых отклонений потребуется намного больше усилий. Залог успеха – регулярность занятий, тактичное и внимательное отношение логопеда и родственников больного.
Двигательные нарушения
Последствия инсульта могут выражаться в двигательных нарушениях. Основные виды нарушений таковы:
- Апраксия ходьбы – человек может повторять элементы шагов, но не способен координировать процесс и целенаправленно ходить.
- Отсутствие координации вызывает падения и травмы.
- Мышечный спазм, при котором пассивные движения даются человеку с трудом, потому что ему приходится преодолевать сопротивление собственных мышц.
- Парез – ослабевание мышц из-за поражения пути прохождения нервного импульса.
Профилактика инсульта

Профилактика повторного инсульта
После инсульта больных интересует не только вопрос реабилитации, но и то, насколько высока вероятность рецидива болезни, и как этого избежать. Профилактика различна для разных форм инсульта.
Чтобы предотвратить развитие ишемических нарушений, нужно избегать тромбоза сосудов вследствие образования тромбов и атеросклеротических отложений. В этом помогут:
- Здоровый образ жизни
- Отказ от вредных привычек
- Нормализация веса
- Правильное питание
- Посильная физическая нагрузка
- Контроль и лечение заболеваний, являющихся фактором риска – гипертонии, сахарного диабета, сердечно-сосудистых нарушений
К профилактике рецидива ишемии можно отнести стентирование патологически суженных и извитых сосудов, удаление тромбов и атеросклеротических бляшек во время предыдущей операции при инсульте.
Чтобы предотвратить кровоизлияния в мозг, характерные для повторения геморрагического инсульта, нужно:
- Следить за артериальным давлением, ведь основная причина кровоизлияний – гипертония.
- Периодически проходить обследование сосудов головного мозга, чтобы не пропустить развитие аневризмы.
- Вести здоровый образ жизни.
- Отказаться от курения и алкоголя.
- Правильно питаться.
- Контролировать глюкозу крови, а при появлении сахарного диабета добиваться его компенсации (доказано, что повышение уровня глюкозы оказывает токсическое воздействие на стенки сосудов).
Инсульт «выключает» из активной жизни не только самого больного, но и близких, которые ухаживают за ним. От того, какой центр мозга пострадал сильнее, зависит количество и выраженность неврологических осложнений и нарушений. К сожалению, во многих случаях восстановиться полностью так и не удаётся. Лучший способ избежать инсульта – его профилактика. А если он всё же случился, прогноз жизни и здоровья больного напрямую зависит от скорости и качества оказания медицинской помощи, и очень важно, как можно быстрее организовать приезд реанимационной бригады. Поэтому долг тех, кто оказался рядом с человеком, у которого наблюдаются первые признаки инсульта – быстро вызвать «скорую» и рассказать медикам, как именно развивалось заболевание.