Слово «токсидермия» происходит от греческих корней toxikon (яд) и derma (кожа), и это название точно отражает суть: токсическое (или, точнее, токсико-аллергическое) поражение кожи. В отличие от обычной аллергии, которая развивается по классическому иммунному пути, при токсидермии механизм сложнее. Здесь сочетаются и прямое раздражающее действие вещества, и извращенная реакция иммунной системы. И главные виновники в этой драме — не пыльца и не шерсть животных, а лекарства, которые мы принимаем, чтобы вылечиться.
Откуда берется кожаная «буря»?
Токсидермия — это всегда ответ на попадание в организм вещества-провокатора. Чаще всего (в 70–80% случаев) виновниками становятся лекарственные препараты. И здесь нет никакой злой воли: любой медикамент — от антибиотика до витамина — может оказаться тем самым спусковым крючком. Особенно «славятся» этим антибиотики (особенно пенициллины, сульфаниламиды), нестероидные противовоспалительные средства (ибупрофен, диклофенак), противосудорожные препараты, аллопуринол (средство от подагры) и даже некоторые витамины группы В. Но не только лекарства повинны в этом. Пищевые добавки, консерванты, красители, а иногда и профессиональные химические вещества могут вызвать сходную реакцию.
Как это происходит? Представьте себе, что вещество-аллерген (или его метаболит) связывается с белками организма, образуя комплекс, который иммунная система воспринимает как чужеродный. Запускается каскад реакций, в результате которого выделяются медиаторы воспаления (гистамин, цитокины), повреждающие сосуды и ткани. Кожа, как самый доступный «экран» организма, реагирует первой. Интересно, что реакция может возникнуть не сразу. Иногда между приемом препарата и появлением сыпи проходит от нескольких часов до нескольких недель. И за это время человек может успеть принять лекарство еще раз, не связывая с ним проблему, — что только усугубит ситуацию.
Факторы риска? Они есть. Это генетическая предрасположенность, наличие других аллергических заболеваний, женский пол (женщины страдают чаще), а также прием сразу нескольких препаратов — чем больше «коктейль», тем выше вероятность перекрестной реакции. Немалую роль играет и состояние организма: острые инфекции, стресс, гормональные перестройки могут стать тем фоном, на котором лекарственная аллергия проявится особенно ярко.
Лицо болезни: от легкой сыпи до ожоговой травмы
Токсидермия — хамелеон. Она может выглядеть по-разному, и это одна из главных сложностей в диагностике. Опытный врач смотрит на сыпь, как детектив на улику: характер высыпаний, их цвет, форма, расположение, сопутствующие симптомы — всё это складывается в картину.
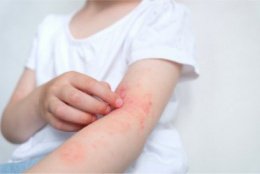
Самый частый вариант — пятнисто-папулезная сыпь, напоминающая корь или краснуху. Красные пятна и узелки покрывают туловище, конечности, иногда лицо. Сыпь может сливаться, образуя обширные очаги, сопровождаться зудом, шелушением. Человек чувствует себя разбитым, может подняться температура.
Другой вариант — крапивница. Внезапно появляются волдыри, как от ожога крапивой, они зудят, мигрируют по телу, могут сливаться в гигантские очаги. Часто это сопровождается отеком лица, губ, век (ангиоотеком), что уже опасно: отек может распространиться на гортань и вызвать удушье.
Более редкие, но очень тяжелые формы — узловатая эритема (болезненные узлы на голенях) и фиксированная токсидермия, при которой после приема препарата на одном и том же месте (часто на половых органах, слизистых) возникают округлые пятна, которые при повторном приеме появляются вновь.
Но есть два состояния, которые стоят особняком и требуют экстренной помощи. Это синдром Стивенса-Джонсона и синдром Лайелла (токсический эпидермальный некролиз). При них поражается не только кожа, но и слизистые оболочки, а эпидермис начинает отслаиваться, как при глубоком ожоге. У человека поднимается высокая температура, на коже появляются пузыри, которые лопаются, оставляя обширные, мокнущие, крайне болезненные эрозии. Синдром Лайелла — это уже не просто аллергия, это жизнеугрожающее состояние, при котором площадь поражения может достигать 90% поверхности тела, а смертность — до 30–40%. К счастью, встречается он редко.
Диагностика токсикодермии
Диагностика токсидермии — это искусство исключения. Нет одного простого анализа, который бы сказал: «Да, это токсидермия, виноват амоксициллин». Диагноз ставится на основе того, что врач видит, и того, что рассказывает пациент.
Первое и главное — сбор анамнеза. Врач будет подробно расспрашивать о том, какие лекарства вы принимали в последние 2–3 недели, в том числе без рецепта. Важно вспомнить всё: антибиотики, обезболивающие, витамины, БАДы, даже мази и капли, которыми вы лечили, казалось бы, не связанные с этим проблемы. Часто пациент не придает значения «безобидному» ибупрофену, который он принял от головной боли за два дня до появления сыпи, а это и есть ключ к разгадке.
Лабораторные исследования помогают оценить масштаб бедствия и исключить другие болезни. Общий анализ крови покажет признаки воспаления (лейкоцитоз, повышение СОЭ) и, возможно, эозинофилию — повышение уровня эозинофилов, характерное для аллергических реакций. Биохимический анализ (АЛТ, АСТ, билирубин, креатинин) нужен, чтобы оценить, не затронуты ли печень и почки — при тяжелых формах токсидермии страдают и внутренние органы.
При сомнительных случаях может потребоваться гистологическое исследование — биопсия участка кожи. Это помогает отличить токсидермию от других заболеваний (например, красной волчанки или васкулита). А для выявления конкретного виновника иногда проводят аллергологические пробы, но их делают только спустя время, после полного стихания реакции, и далеко не всегда они информативны.
Главный диагностический принцип: исключить инфекцию. Корь, краснуха, скарлатина, энтеровирусные инфекции могут выглядеть практически так же. Поэтому врач обязательно оценит общее состояние, наличие катаральных явлений, лихорадки, и при необходимости назначит анализы на инфекции. Потому что лечить аллергию и лечить корь — это две большие разницы.
Лечение: первым делом — убрать виновника
Принцип лечения токсидермии прост и сложен одновременно: немедленно прекратить контакт с веществом, вызвавшим реакцию. Если выявлен препарат-провокатор, его отменяют. Даже если это жизненно важное лекарство (например, антибиотик при тяжелой инфекции), врач должен подобрать безопасную альтернативу. Иногда, особенно при легких формах, одной отмены достаточно: сыпь начинает бледнеть уже через 2–3 дня.
При среднетяжелых формах подключают антигистаминные препараты. Они блокируют рецепторы гистамина — одного из главных медиаторов аллергии, и тем самым уменьшают зуд, отек, покраснение. Используют как препараты первого поколения (они успокаивают, но вызывают сонливость), так и современные, не седативные.
Для ускорения выведения аллергена назначают энтеросорбенты (активированный уголь, смектит, полисорб) — они связывают токсические вещества в кишечнике. А при тяжелых формах в условиях стационара проводят дезинтоксикационную терапию: внутривенно капельно вводят растворы, которые «разбавляют» концентрацию аллергена и помогают почкам быстрее его вывести. В особо тяжелых случаях (при синдроме Лайелла) применяют методы экстракорпоральной гемокоррекции — плазмаферез, гемосорбцию, когда кровь очищают вне организма.
Системные глюкокортикостероиды (преднизолон, метилпреднизолон) — это тяжелая артиллерия. Их назначают только при тяжелом течении, когда есть риск развития синдрома Лайелла или уже развились распространенные пузырные поражения. Гормоны мощно подавляют иммунное воспаление, но имеют серьезные побочные эффекты, поэтому дозу и длительность курса врач подбирает индивидуально и очень тщательно.
Местное лечение — это обработка кожи. При легких формах помогают мази с глюкокортикоидами, которые снимают воспаление и зуд. При мокнущих эрозиях используют подсушивающие и антисептические растворы (фукорцин, метиленовый синий). А при синдроме Лайелла уход за кожей превращается в работу ожогового центра: стерильные условия, специальные раневые покрытия, инфузионная терапия — всё, чтобы предотвратить инфекцию и восполнить потерю жидкости.
Осложнения: от присоединения инфекции до полиорганной недостаточности
Токсидермия редко проходит бесследно, особенно если ее недооценили или лечили неправильно. Самое частое осложнение — присоединение бактериальной инфекции. Расчесы, трещины, мокнущие участки — это открытые ворота для стафилококков и стрептококков. Инфекция может ограничиться пиодермией (гнойничковым поражением кожи), а может распространиться глубже, вызывая флегмоны и даже сепсис. У людей с ослабленным иммунитетом (ВИЧ, аутоиммунные болезни, сахарный диабет) этот риск особенно высок.
Самое грозное осложнение — синдром Лайелла, о котором мы уже говорили. Это не просто тяжелая форма токсидермии, это отдельное, крайне опасное состояние. Отслойка эпидермиса на больших участках тела приводит к колоссальной потере жидкости, нарушению терморегуляции, метаболическим сдвигам. А поскольку «воротами» для инфекции становится вся поверхность тела, риск сепсиса многократно возрастает. Лечение таких пациентов требует интенсивной терапии в условиях ожогового центра или реанимации.
Еще одно опасное последствие — токсико-септический шок. Он развивается, когда на фоне обширного поражения кожи присоединяется бактериальная инфекция, и организм отвечает на это бурной системной воспалительной реакцией с падением давления, нарушением работы всех органов. Это состояние требует экстренной реанимационной помощи.
Не стоит забывать и о долгосрочных последствиях. После перенесенной токсидермии может сформироваться стойкая сенсибилизация к определенному препарату. Это значит, что повторный прием того же лекарства (или родственных ему веществ) вызовет реакцию, вероятно, более тяжелую, чем в первый раз. Поэтому пациент должен четко знать свой диагноз и навсегда исключить препарат-провокатор.
Профилактика и жизнь после
Главное правило профилактики токсидермии — разумный подход к лекарствам. Не занимайтесь самолечением. Не принимайте антибиотики «на всякий случай». Не комбинируйте несколько препаратов без назначения врача. И уж точно не добавляйте к ним БАДы, не зная, как они могут взаимодействовать. Чем меньше ненужных веществ попадает в организм, тем ниже риск неожиданной реакции.
Если у вас уже была аллергическая реакция на какой-либо препарат, вы должны об этом знать и помнить. Запишите название, попросите врача внести его в медицинскую карту. При каждом обращении к любому врачу (даже стоматологу) предупреждайте о своей непереносимости. Возьмите за правило носить с собой «паспорт аллергика» — записку с перечнем запрещенных лекарств. Это не паранойя, это разумная предосторожность.
При лечении любого заболевания старайтесь, чтобы лекарственная нагрузка была минимальной. Если можно обойтись без антибиотика — не принимайте. Если можно заменить несколько препаратов одним — замените. Если есть возможность лечиться немедикаментозными методами (физиотерапия, диета) — используйте. И конечно, избегайте самовольного приема лекарств с истекшим сроком годности или оставшихся после предыдущего лечения родственников — это одна из частых причин неожиданных реакций.
Для тех, кто однажды перенес тяжелую токсидермию, жизнь делится на «до» и «после». Возможно, вам придется навсегда отказаться от целого класса лекарств (например, всех сульфаниламидов или НПВС). Это ограничивает выбор врача, но это цена безопасности. И здесь важно найти грамотного аллерголога-иммунолога, который поможет понять перекрестные реакции и составит список безопасных альтернатив.
Токсидермия — это напоминание о том, что у лекарств есть не только полезное действие, но и побочное, иногда опасное. И наша задача — относиться к ним с уважением, не превращая аптечку в источник неконтролируемого самолечения. Потому что иногда лучшая таблетка — это та, которую вы не приняли.