Путь передачи кори — воздушно-капельный: при кашле, чихании, при попадании капелек слюны на дыхательные пути человека. Инкубационный период (скрытый период) длится 10–20 дней.
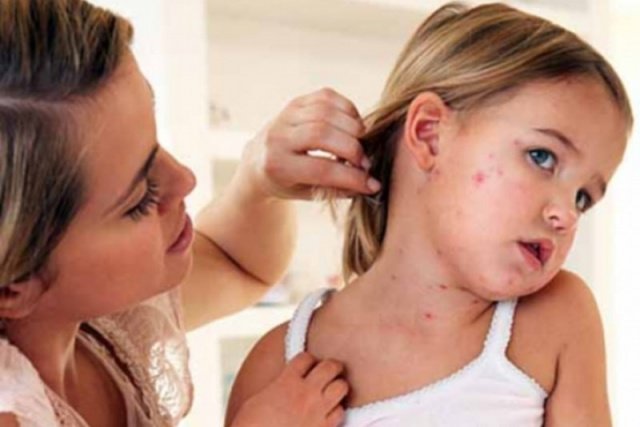
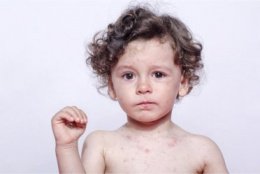
Для клинической картины кори характерна этапное появление сыпи. В первый день появляется мелкая пятнисто- папулезная розовая сыпь за ушами, с переходом на лицо и шею. На второй день сыпь опускается на туловище, на третий день сыпь охватывает конечности, а затем угасает в порядке появления, на месте сыпи остаются темные пятна и с шелушением, которое исчезает совсем через 10–12 дней. Для кори характерна высокая температура до 39 С. Катаральные явления в виде обильного насморка, сухого кашля, покраснения и рези в глазах Увеличиваются группа периферических лимфоузлов (затылочные, подчелюстные, подмышечные). Отличительной особенностью кори является появление специфических бледных пятен, с венчиком покраснения на слизистой щек и губ, так называемые пятна Филатова — Коплика — Бельского. На фоне проводимой терапии на 4–5 сутки синдром интоксикации угасает, самочувствие улучшается с дальнейшим выздоровлением.
Осложнением кори является ларинготрахеит, бронхит, отит.
Диагноз кори основывается на клинической картине и результатах лабораторного обследования — выявляются антитела к вирусу кори в сыворотке крови.
Лечение кори у детей
При первых же признаках заболевания — сыпи, подъеме температуры — необходимо показать ребёнка врачу, для своевременной диагностики и назначения лечения.
Госпитализации подлежат дети с тяжелыми формами кори и с сопутствующей патологией.
Остальные случаи кори можно лечить в домашних условиях под наблюдением участкового врача.
Лечение включает — жаропонижающие препараты, витамины дезинтоксикационную, а также противовирусную, бактериальную терапию.
Профилактика заключается в своевременной вакцинации ребёнка согласно нац. календарю в 1 год проводится вакцинация корь, краснуха, эпидпаротит.