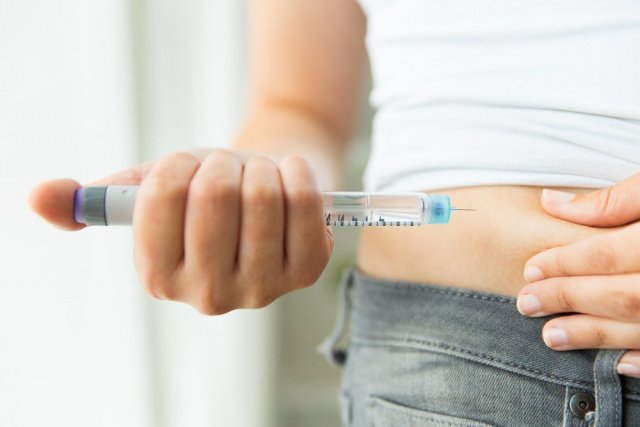
В лечении некоторых патологий применяются подкожные инъекции лекарств. Хотя травматизация кожи и тканей при этом менее выражена, чем при внутримышечных и внутривенных манипуляциях, ниже риск осложнений, но существуют определенные правила и условия их проведения. Уколы инсулина или других препаратов проводятся достаточно часто, при этом действующее вещество медленно всасывается в кровоток, что позволяет поддерживать определенные концентрации препарата. Но может ли такая инъекция провоцировать боль, какие осложнения вероятны?
Подкожные инъекции лекарств: зачем проводятся?
Подкожная инъекция — это введение лекарств в жировые ткани, находящихся под кожей. По сравнению с внутримышечными и внутривенными способами доставки препаратов, такие уколы более простые и «легкие» в плане переносимости. Пациенты часто используют подкожные инъекции для лекарств, которые должны медленно впитываться в кровоток, например, инсулина. Подкожные инъекции обычно безопасны и не требуют специальных навыков от самого пациента, как, например, внутримышечные уколы.
Подкожная инъекция может использоваться для доставки в организм многих видов лекарств при лечении различных заболеваний. В подкожном жировом слое мало кровеносных сосудов, и лекарства, вводимые таким способом, поглощаются медленнее. Это делает его идеальным для введения препаратов, которые организм должен медленно использовать с течением времени. Таким лекарством, например,является инсулин для лечения диабета.
Введение инсулина и других препаратов
Таким способом в организм доставляются разные виды препаратов. К ним относятся:
- Уколы инсулина при лечении диабета;
- Препараты, способствующие разжижению крови, такие, как гепарин;
- Некоторые противозачаточные средства;
- Отдельные препараты, для терапии аутоиммунных заболеваний, включая артрит.
Многие препараты, предназначенные для подкожной инъекции, нужно принимать ежедневно или вводить дома (например, инсулин). Поэтому пациентам важно освоить технику проведения манипуляции.
Как сделать подкожный укол?
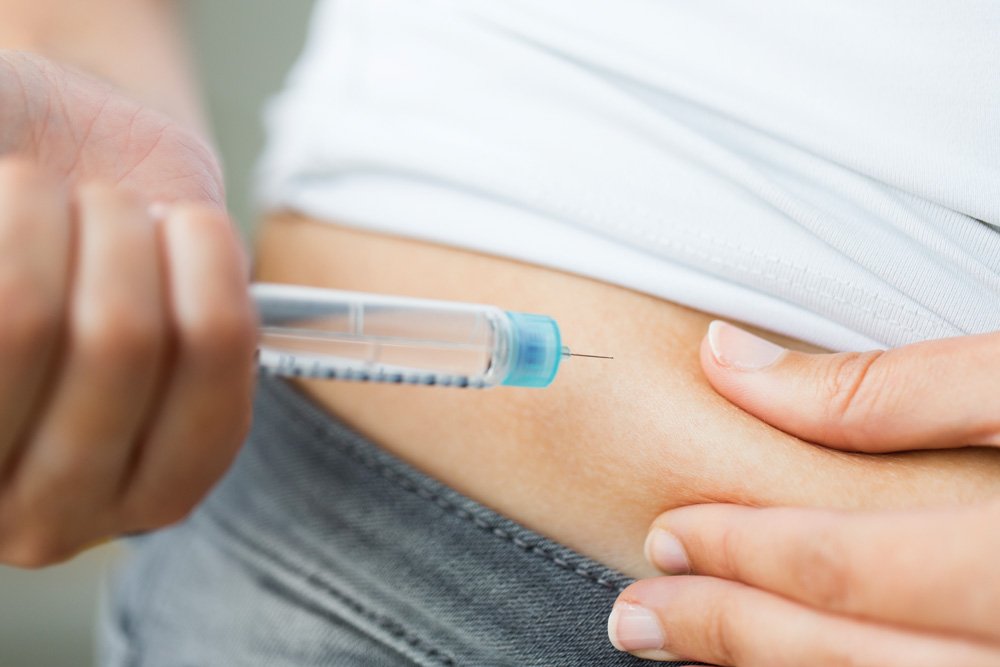
Чтобы выполнить подкожную инъекцию, будь то введение инсулина или иных препаратов, пациенты должны выполнить следующие шаги:
- Выбрать область тела с развитой жировой клетчаткой, такую как живот, поясница или бедро. Если выполняется несколько уколов или необходимо ежедневно делать инъекции, нужно менять зоны введения, чтобы каждая область могла заживать между введениями.
- Помыть руки, провести обработку кожи антисептиком (если требуется), подождать, пока область полностью высохнет. Снять крышку с иглы, набрать лекарства в шприц в соответствии с указаниями врача.
- Зажать складку кожи, зафиксировав жировую область около 5 см толщиной между большим и указательным пальцем.
- Удерживая иглу как дротик, сделать укол под углом 90 градусов: иглы, используемые для подкожной инъекции, обычно короткие и маленькие, и они должны полностью войти в кожу.
- Сдвинуть поршень до упора, не нажимая сильно. Вынуть шприц, утилизировать его.
Где кожа наиболее подходит для инъекций?
Лучшее место для подкожной инъекции зависит от чувствительности человека к боли и наличия у него подкожного жира. Важны те места, где кожа относительно тонкая, а подкожная жировая клетчатка залегает сразу под ней. Укол можно проводить в нескольких наиболее подходящих местах:
- Спина или область плеча, при достаточной выраженности жира;
- Передняя брюшная стенка;
- Передняя поверхность бедер;
- Верхняя часть ягодиц, где под кожей больше жира, чем мышц.
Некоторые подкожные уколы выполняют в виде автоинъектора (для инсулина — шприц-ручка). Автоинъектор — это автономное устройство, которое не требует предварительного набора в него лекарства. Пациенты могут следовать инструкциям на упаковке, если они используют такое устройство. Освоение техники, чтобы укол можно было делать дома — дело времени и практики. Изначально врач или медсестра покажут и расскажут все нюансы инъекции, будь то инсулин или иные препараты для подкожного введения.
Будет ли боль при подкожном введении препаратов?
Игла, используемая для подкожной инъекции, обычно тонкая и короткая, вызывает минимальный дискомфорт. Ощущение боли, которое испытывает человек, зависит от следующих факторов: кто делает укол, какие у пациента индивидуальный болевой порог и чувствительность кожи.
Боль также зависит от лекарств, которые вводятся, поскольку они могут провоцировать жжение или болезненность в течение или после инъекции. Подкожные инъекции менее болезненны, чем внутримышечный укол, потому что иглы меньше и ими не нужно прокалывать большой объём плотных тканей. Дети и люди, которые боятся уколов, могут ощущать более сильную боль и беспокойство. Есть несколько советов, как справиться с ними:
- Попробовать положить лед на кожу за несколько минут до инъекции.
- Покашлять или похлопать по коже до или во время инъекции.
- Сделать пять глубоких вдохов.
- Не смотреть на место укола (если он делается не самостоятельно).
Есть ли какие-либо осложнения?
Наиболее распространенным осложнением подкожной инъекции является боль около места инъекции в течение 1-2 дней после этого. Боль вблизи места инъекции может возникать при введении иглы под неправильным углом или при небольшом движении во время инъекции. Некоторые лекарства могут вызвать синяк или раздражение в месте инъекции. Другие осложнения встречаются гораздо реже и включают в себя:
- Занесение инфекции.
Любой прокол кожи создает условия для проникновения бактерий в ткани, то есть занесения инфекции. Правильная подготовка кожи и использование стерильной иглы могут снизить риск заражения.
Введение лекарства в кровеносный сосуд. Это может изменить способ абсорбции лекарственного средства. Укол в зону кровеносного сосуда в редких случаях может вызвать серьезные осложнения. Однако вероятность попадания в кровеносный сосуд в подкожной клетчатке крайне редка. Скорее всего, если есть кровь, это из-за небольшого кровотечения после инъекции.
Подкожная инъекция является незначительной и очень безопасной медицинской процедурой, когда она выполняется правильно.