Боррелиоз (болезнь Лайма)
Грязева Наталья Владимировна
Голубев Михаил Аркадьевич
Описание
Боррелиоз (болезнь Лайма, клещевой боррелиоз, хроническая мигрирующая эритема) - инфекционное трансмиссивное природно-очаговое заболевание, вызываемое Borrelia burgdorferi и передающееся клещами. Болезнь имеет наклонность к хроническому и рецидивирующему течению с преимущественным поражением кожи, нервной системы, опорно-двигательного аппарата и сердца.
Микробиолог Вилли Бургдорфер в 1982 году из содержимого кишечника
клещей Ixodes scapularis выделил бактерию–спирохету, которая оказалась возбудителем описываемого инфекционного заболевания. Позже (в1984 г.) эти спирохеты были отнесены к классу боррелий. Возбудитель болезни Лайма получил официальное название Borrelia burgdorferi.
Симптомы
Симптомы боррелиоза зависят от стадии заболевания. Стадийность характерна для данного заболевания.
Период инкубации обычно составляет 2-4 недели, которые проходят от укуса клеща до появления симптомов заболевания
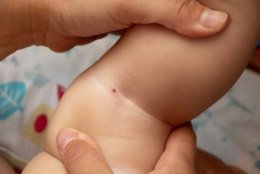
На месте укуса клеща появляется покраснение, которое распространяется во все сторона в виде кольцевидной эритема с гиперемией в центре (в месте укуса). Эритема увеличивается в размерах по периферии (миграция), откуда и пошло название мигрирующая эритема. Сохраняется данное покраснение около месяца.
Через 2-4 недели после укуса появляются симптомы общей интоксикации: головная боль (часто), жар, чувство усталости, озноб, головокружение, мигрирующие боли в костях и мышцах, боли в суставах (артралгии). Характерно наличие мигрирующей эритемы. Но следует учитывать, что примерно у трети больных заболевание может протекать в безэритемной форме и проявляться только симптомами интоксикации и лихорадкой. Приблизительно в 15% случаев заболевание впервые дает о себе знать симптомами поражения внутренних органов, без предшествующей эритемы и заметного лихорадочного периода. Артралгии, которые очень часто наблюдаются при остром клещевом боррелиозе не являются признаками воспалительных изменений в суставах, поэтому иногда выделяют артралгический и артритический клинические варианты течения боррелиоза.
Вторая стадия (диссеминации боррелиоз) начинается примерно через 4 недели и протекает у 10 -15% больных с кардиологическими и неврологическими симптомами (боли в сердце, периферическая невропатия, асептический менингит, неврит черепно-мозговых нервов).
Третья стадия (хроническая форма) развивается, если клинические проявления болезни сохраняются более полугода (до нескольких лет) и сопровождается (примерно в 10-15% случаев) клиническими признаками артрита, поражением кожи и центральной нервной системы. Поражение затрагивает один или два крупных сустава. Поражение кожи протекает в виде хронического атрофического акродерматита Герксгеймера-Гартманна, характерного для поздней стадии боррелиоза. Поражение центральной нервной системы может проявляться длительно сохраняющейся головной болью, быстрой утомляемостью, снижением памяти, нарушением сна. Появляются симптомы энцефаломиелита, рассеянного склероза, могут развиваться психические нарушения, эпилептиформные припадки. Иногда отмечаются поражения черепных нервов.
Формы
Формы боррелиоза выделяют латентную и манифестную.
Течению болезни бывает острое, подострое и хроническое. Острое течение - продолжительность болезни до 3 месяцев, подострое - с 3 до 6, хроническое - более 6 месяцев. Острое и подострое течение возможны в эритемной и безэритемной формах, с преимущественным поражением нервной системы, сердца, суставов. Хроническое течение возможно непрерывное и рецидивирующее, с преимущественным поражением нервной системы, суставов, кожи, сердца.
По тяжести течения выделяют легкое, средней тяжести и тяжелое течение.
Причины
Причиной боррелиоза являются бактерии боррелии, которые входят в состав комплекса Borrelia burgdorferi sensu lato. Этот комплекс объединяет несколько видов боррелий, различающихся по структуре генома. Патогенными для человека являются виды В. burgdorferi, В. garini, В. Afzelii.
B. burgdorferi чаще выявляются в США, а Borrelia garinii и Borrelia afzelii преобладают в Европе и Российской Федерации.
Наиболее распространенным путем передачи заболевания является трансмиссивный путь. Инфицирование человека боррелиями происходит преимущественно в результате присасывания инфицированного клеща и поступление бактерий с его слюной под кожу. На территории Российской Федерации основными переносчиками боррелиоза являются клещи Ixodes persulcatus и Ixodes ricinus.
Возможно проникновение бактерий в организм человека при попадании их на кожу с фекалиями клеща и последующем втирания в кожу при расчесах. Возможно попадание боррелий с содержимым кишечника клеща в микротравмы на коже или через конъюнктиву глаза при их раздавливании клещей во время снятия их с животных или с кожи человека.
Алиментарный путь заражения возможен при употреблении в пищу сырого молока коз и коров, а также молочных продуктов, не прошедших термическую обработку.
Доказана возможность передачи инфекции плоду от инфицированной матери во время беременности.
Методы диагностики
Диагностика боррелиоза проводится врачом-инфекционистом на основании жалоб, данных анамнеза, клинического осмотра, обязательного применения лабораторных и инструментальных методов обследования. Диагностика направлена на определение клинической формы заболевания, тяжести состояния и возникающих осложнений.
Из анамнеза можно выяснить пребывание в зоне риска укуса клещом. На Европейской территории России наибольший риск приходится на май, в Предуралье, на Урале и Западной Сибири – на май-июнь, на Дальнем Востоке - на май-июль. В очагах обитания клещей I. ricinus случаи заболеваний могут регистрироваться и в сентябре, и в октябре. В Северо-Западном регионе России ежегодно более 80% больных заражаются в период с апреля по июль по причине нападения как I. persulcatus, так и I. ricinus. Остальные (около 20%) в августе-сентябре в связи с активностью только I. ricinus.
Основными методами подтверждения инфекции являются лабораторные методы исследования - световая микроскопия (бактериоскопия), микробиологическое исследование (посев), иммуноферментные методы (ИФА, иммуноблот, нРИФ), полимеразная цепная реакция (ПЦР).
Прямые микроскопические методы исследований позволяют обнаружить боррелии в различных биологических материалах – в крови, спинномозговой жидкости, синовиальной (внутрисуставной) жидкости, биоптатах тканей.
Посев боррелиий на специальные среды можно выполнить практически из любого материала инфицированного человека или животного – из крови, ликвора, лимфы, внутрисуставной жидкости, биоптатов тканей.
Полимеразная цепная реакция позволяет выявить ДНК возбудителя практически в любом биологическом материале – в биоптате кожи, крови, моче, спинномозговой жидкости, суставной жидкости, биоптате кожи. Обладая высокой чувствительностью, метод ПЦР позволяет определять инфицированте пациента уже на 7–14 день от момента укуса его клелем, что важно для ранней диагностики заболевания. Более того, методом ПЦР можно определить ДНК боррелий в теле клеща (если его удалось снять с кожи человека), т.е. выяснить, был ли этот клещ носителем боррелий, что определяет тактику наблюдения за пациентом.
К распространенным методам серологической диагностики относятся иммуноферментный анализ (ИФА), иммунный блоттинг, реакция непрямой иммунофлюоресценции (нРИФ). Определение антител к боррелям можно проводить не только в крови, но и в спинномозговой жидкости.
В ответ на инфицирование Borrelia burgdorferi в организме вырабатываются специфические антитела классов IgM и IgG, направленные против антигенов бактерии. Антитела класса IgМ выявляются в крови, как правило, через 2-4 недели после начала болезни и возвращаются к норме в течение 6 месяцев. Поэтому определение антител класса IgM (метод ИФА) используется для диагностики недавнего заражения боррелиозом.
Содержание антител класса IgG увеличивается в крови через 4-6 недель после появления эритемы и данные антитела могут выявляться в крови в течение нескольких месяцев и даже лет.
В настоящее время выделены и изучены антигены боррелий B.garinii и B.afzelii - OspC и OspA, а также их многочисленные формы.
Определены мембранные антигены боррелий - p83/100, Oms66 (p66), BmpA (p39), HSP60 (p60), p18, OspD, OspE, OspF. Созданы тест-системы, позволяющие определять одновременно несколько белков боррелий методом иммуноблота, посредством выявления антител к данным белкам: белкам мембранных везикул (р83); Оsp, p31; BmpA, p39; OspC, p25; p31; p30; p 21; p19; p17. Метод иммуноблота применяется для подтверждения диагноза и для исключения ложно положительных результатов, полученных методом ИФА.
Маркером недавно возникшей инфекции является наличие антител в сыворотке крови к поверхностному белку OspC, p25. Положительной считается проба, если обнаружены антитела к белку OspC (маркер недавней инфекции – «свежего инфицирования») или выявлены антитела, как минимум, к двум антителам их трех - p41, VlsE, p17.
На основании выявления различных антител можно также судить о стадии заболевания. Например, набор положительных реакций на антитела IgM к белкам - OspC, p41, p17 и VlsE может свидетельствовать об острой (первой фазе) фазе заболевания, а наличие комплекса - OspC, p41, VlsE, P39, p58 - о хронической стадии. В пользу подострого процесса говорит набор антител - OspC, p41, p17, BBK32, VlsE.
Положительным тестом (наличие инфицирования) по иммуноглобулину G (IgG) считается наличие белков VlsE и выявление антител минимум к двум антигенам из группы: p83-100, p58, p41, p39, BBK32, OspC, p17.
При проведении дифференциальной диагностики артрита при боррелиозе с другими артритами главным диагностическим признаком является обнаружение антител к боррелиям в синовиальной жидкости при отсутствии ревматоидного фактора.
При поражении суставов и внутренних органов применяются методы инструментальной диагностики – УЗИ суставов, рентгенография суставов, магнитно-резонансная томография (МРТ), компьютерная томография (КТ), ЭКГ, эхокардиография, электронейромиография.
При проведении КТ и МРТ при поражении ЦНС у некоторых больных выявляются признаки атрофии коры головного мозга, дилятации желудочковой системы мозга, арахноидита. При помощи МРТ можно выявить неопределенные воспалительные изменения в веществе головного и спинного мозга.
Дифференциальная диагностика боррелиоза проводится с другими заболеваниями, которые переносятся клещами и другими спирохетозами – такими, как клещевой энцефалит, моноцитарный эрлихиоз человека, гранулоцитарный анаплазмоз человека, клещевой сыпной тиф Северной Азии, бабезиоз, сифилис, лептоспироз.
Основные используемые лабораторные исследования:
- Клинический анализ крови (лейкоцитарная формула, СОЭ).
- Биохимический анализ крови.
- Anti-Borrelia IgG, IgM количественное определение антител класса IgG, IgM к антигенам Borrelia burgdorferi sensu lato, ИФА.
- Антитела к Borrelia, РНИФ.
- Антитела к Borrelia, IgG, IgM (иммуноблот/Western-blot на бореллиоз).
- ПЦР, ДНК Borrelia burgdorferi.
- Антитела к Borrelia burgdorferi в ликворе
- Исследование клеща на наличие в нем вируса клещевого энцефалита и боррелий (метод ПЦР).
Основные используемые инструментальные исследования:
- МРТ головы (при поражении ЦНС).
- УЗИ суставов.
- Электронейромиография.
- Электрокардиограмма.
- Эхокардиография (ЭХО-КГ).
Лечение
Лечения боррелиоза зависит от наличия различных симптомов, тяжести заболевания и наличия осложнений.
Основной метод лечения боррелиоза – медикаментозный, который включает этиотропную и симптоматическую терапию.
К средствам этиотропной терапии при данном заболевании относятся следующие антибиотики – пенициллины (бензилпенициллин, амоксициллин+клавулановая кислота), цефалоспорины 3-его и 4-го поколения (цефтриаксон, цефепим), тетрациклины (доксициклин), макролиды (азитромицин).
Для борьбы с общими проявлениями болезни (интоксикация) и развивающимися осложнениями со стороны опорно-двигательного аппарата (артриты), нарушениями работы сердца и нервной системы назначают дезинтоксикационную терапию, глюкокортикостероиды, нестероидные противовоспалительные препараты, препараты для нормализации микроциркуляции, антиоксиданты, иммуномодулирующие препараты, иммуностимуляторы, ноотропы, антигистаминные препараты и другие лекарства
Осложнения
Осложнения боррелиоза – это хронический артрит, поражение сердца (миоперикардит, экстрасистолия, атриовентрикулярная блокада), поражение центральной нервной систем (цереброваскулярный нейроборрелиоз, боррелиозный энцефалит или менингит), поражение кожи (акродерматит хронический атрофический.
Профилактика
Специфическая профилактика боррелиоза не разработана.
Следует избегать посещение лесных массивов и других мест с высокой травой в период активности клещей. При посещении нужно одевать защитную одежду, применять химические средства защиты от клещей (репеллентные, акарицидные).
При обнаружении клеща на коже, его следует, по возможности, снять в медицинском учреждении и провести обследование тела клеща методом ПЦР (определение ДНК патогенных боррелий).
Какие вопросы следует задать врачу
Можно ли самостоятельно снять клеща с кожи если рядом нет медицинского учреждения и какие существуют для этого методы?
Всегда ли при укусе клеща можно заболеть боррелиозом?
В каких районах России наиболее велика вероятность заболеть боррелиозом?
Советы пациенту
В период массового размножения клещей при прогулках в лесистой местности и в поле необходимо одевать одежду, обеспечивающую защиту от укусов клещей.
При снятии клеща с кожи нужно постараться провести ДНК-диагностику тела клеща для определения наличия в нем боррелий.
Читайте также