Остроконечные кондиломы (папилломавирусная инфекция слизистых)
Голубев Михаил Аркадьевич
Ширинский Владислав Геннадьевич
Описание
Аногенитальные (венерические) бородавки – вирусное заболевание, обусловленное вирусом папилломы человека (ВПЧ) и характеризующееся появлением экзофитных (растут наружу) и эндофитных (растут внутрь) разрастаний на коже и слизистых оболочках наружных половых органов, уретры (мочеиспускательного канала), влагалища, шейки матки, перианальной области.
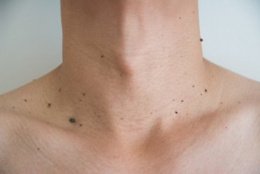
Одной из клинических разновидностей аногенитальных бородавок являются остроконечные кондиломы. Остроконечные кондиломы – бородавчатые образования, состоящие из большого числа сливающихся узелковых элементов и выростов, напоминающих цветную капусту. Поражают слизистые оболочки (головка полового члена, наружное отверстие уретры, внутренний листок крайней плоти, малые половые губы, вход во влагалище, шейку матки, анус и анальный канал), реже – ороговевший эпителий – верхний слой кожи (паховая область, промежность, перианальная область).
Аногенитальные бородавки являются наиболее распространенным клиническим проявлением папилломавирусной инфекции, при этом до 90% всех случаев заболевания у мужчин и женщин вызывается 6 и 11 типами ВПЧ. Среднее время между инфицированием ВПЧ и развитием аногенитальных бородавок составляет 11-12 месяцев у мужчин и 5-6 месяцев у женщин. Пик заболеваемости регистрируется в возрасте от 18 до 28 лет независимо от пола.
Симптомы
Заболевание передается половым путем и проявляется в виде разрастаний и узелков разных по размерам, по форме напоминающих цветную капусту розового или бурого цвета, возникающих на половых органах и в области анального отверстия.
Пациенты предъявляют жалобы на ощущение чего-то инородного в промежности, влажности и мокнутия кожи в области ануса, влагалища, полового члена, зуд и жжение при поражении уретры, парестезии (нарушение чувствительности) в области поражения, кровоточивость кожных покровов в области поражения, диспареуния (болезненные ощущения при половом контакте), болезненность при мочеиспускании; затрудненное мочеиспускание. Реже возникают боли при дефекации и анальный зуд.
Формы
Различают несколько клинических разновидностей аногенитальных бородавок:
- Остроконечные кондиломы;
- Бородавки в виде папул (узелков);
- Поражения в виде пятен;
- Гигантская кондилома Бушке-Левенштейна.
Причины
Инфицирование вирусом папилломы человека (ВПЧ). У взрослых основной путь инфицирования – половой. У детей – перинатальный (от матери к плоду при родах), трансплацентарный (редко), половой.
Вирусы папилломы человека поражают клетки эпителия кожи и слизистых оболочек. К настоящему времени идентифицировано и описано более 190 типов ВПЧ. Более 100 из них подразделяют на группы высокого и низкого онкогенного риска в соответствии с их потенциалом индуцировать рак. Четырнадцать из них (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68) относят к ВПЧ высокого риска, которые могут потенцировать развитие рака и предраковых поражений различной локализации: шейки матки, вульвы, влагалища, анального канала, пениса, шеи, гортани, ротовой полости.
Методы диагностики
Диагностика папилломавирусной инфекции слизистых осуществляется на основании данных анамнеза, клинического осмотра, сбора жалоб, лабораторных и инструментальных методов обследования. Диагностика направлена на выявление типа вируса папилломы человека (ВПЧ), определение клинической формы, тяжести состояния и возникающих осложнений.
Из анамнестических данных можно выяснить: активные беспорядочные контакты, наличие у половых партнеров вируса папилломы человека и кондилом (других новообразований на коже в аногенитальной области), половые контакты с представителями своего пола.
При объективном осмотре выявляются выпячивания на поверхности кожных покровов и слизистых оболочек. При сливании образования имеют вид «цветной капусты». Обычно локализуются в области внутреннего листка крайней плоти, головки полового члена, наружного отверстия мочеиспускательного канала, малых половых губ, входа во влагалище, влагалище, шейки матки, паховой области, довольно часто в промежности и анальной области.
В месте поражения могут быть болезненные трещины и кровоточивость кожных покровов и слизистых оболочек. При локализации процесса в прямой кишке при пальцевом исследовании прямой кишки можно прощупать маленькие плотноватые узелки и в заднепроходном канале. Их необходимо дифференцировать со специфическими сифилитическими кондиломами.
Диагностика кондилом основана на характерной морфологической картине, полимеразная цепная реакция (ПЦР – метод выявление генетического материала – ДНК вируса) назначается для типирования вируса папилломы, подтверждения наличия ВПЧ 6/11 – этиологического фактора кондилом, а также с целью выявления вирусов ВПЧ других типов, опасных по развитию онкологических заболеваний. Для исследования на ВПЧ проводят забор соскоба с кондилом или берут непосредственно ткань кожного образования. Гистологическое исследование (изучение состава тканей) материала кондилом и других кожных образований необходимо для точной верификации диагноза.
Общеклинические исследования (клинический анализ крови, общий анализ мочи), биохимический анализ крови не имеют самостоятельного значения и проводятся для оценки текущего состояния, диагностики основного заболевания и возникающих осложнений.
Дифференциальная диагностика проводится с сифилисом (широкие кондиломы), заболеваниями кожи – контагиозным моллюском (вирусное заболевание, при котором на коже образуются узелки с белесоватым содержимым), фиброэпителиальной папилломой (доброкачественное образование), себорейным кератозом (маленькие коричневые или розовые бляшки), у мужчин – с «папулезным ожерельем» полового члена (маленькие узелки на пенисе), у женщин – с микропапилломатозом вульвы (представляет собой вариант нормы), опухолевыми новообразованиями.
Основные используемые лабораторные исследования:
- Клинический анализ крови.
- Биохимический анализ крови.
- ПЦР для выявления ДНК вирусов папилломы человека (типирование), вирус папилломы человека (HPV), типы 6,11,44, ВПЧ 16, 18, 26, 31, 33, 35, 39, 45, 51, 52, 53, 56, 58, 59, 66, 68, 73, 82.
- ВПЧ-тест (с определением количества и отдельным выявлением 16 и 18 типов вируса): соскоб или мазок.
- Жидкостная цитология, окраска по Папаниколау – изучение материала с шейки матки для определения атипичных клеток.
- Гистологическое исследование (биопсия кожи).
Основные используемые инструментальные исследования:
- Гинекологический осмотр в зеркалах.
- Кольпоскопия – неинвазивная, бесконтактная диагностическая процедура, в процессе которой врач-гинеколог осматривает область вульвы, стенки влагалища, влагалищную часть матки, шейку матки под значительным увеличением.
- Аноскопия – инструментальное обследование, которое проводится при помощи специального прибора аноскопа, позволяющего детально исследовать стенки анального отверстия и слизистую оболочку прямой кишки на расстоянии до 15 см.
Лечение
Лечение остроконечных кондиломы (папилломавирусная инфекция слизистых) назначает врач-дерматолог. Есть много способов лечения кондилом. Можно использовать лекарственные растворы для местного применения, но такое лечение эффективно и оправдано только на начальной стадии заболевания, когда кондиломы единичные. Самым эффективным является хирургическое иссечение кондилом с помощью скальпеля, электроножа, лазера, радиоволн, криохирургических методов (заморозка тканей жидким азотом). При наличии сопутствующих кондилом разных локализаций иссекать их нужно одномоментно. В случаях выявления онкогенных штаммов вируса у женщин назначается противовирусная и иммуномодулирующая терапия.
Осложнения
Возможно злокачественное перерождение и заражение ребенка во время родов инфицированной матерью.
Профилактика
Профилактика остроконечных кондиломы (папилломавирусная инфекция слизистых) заключается в использовании механической контрацепции и упорядочении половых контактов. В последние годы всем молодым девушкам до начала половой жизни рекомендуется специфическая вакцинопрофилактика против типов вируса, вызывающих рак шейки матки.
Какие вопросы следует задать врачу
Как не заразить полового партнера остроконечными кондиломами?
Долго ли лечить это заболевание?
Чем опасны остроконечные кондиломы?
Советы пациенту
Следует отказаться от случайных связей, а также всегда использовать презервативы. Важно соблюдать правила личной гигиены, отказаться от использования чужих бритвенных станков и прочих гигиенических средств.
Использованные источники
Читайте также