Инсулин — это гормон белковой природы, образующийся в бета-клетках островков Лангерганса поджелудочной железы. Данное вещество оказывает влияние на практически все обменные процессы в организме. Первоочередная задача инсулина заключается в снижении концентрации глюкозы в крови. Кроме того, инсулин усиливает синтез жиров и белков, подавляет расщепление гликогена и жиров. Нормальная концентрация иммунореактивного инсулина в крови натощак составляет от 6 до 12,5 мкЕД/мл. Недостаток выработки инсулина (врожденный или приобретенный) ведет к сахарному диабету.
Повышенный инсулин в крови наблюдается при инсулинорезистентности тканей и лежит в основе развития метаболического синдрома. Препараты инсулина используются в качестве лекарственных средств при сахарном диабете.
Что мы знаем об инсулине? Если организм вдруг перестал его вырабатывать, человек обречен на пожизненные уколы. И действительно, искусственный инсулин при диабете взамен переставшего вырабатываться собственного гормона – спасение для заболевших. Современная фармацевтика предлагает качественные препараты, которые могут полностью заменить собой естественную выработку инсулина, и обеспечивают высокое качество жизни больного. В прошлое ушли обычные шприцы и большие бутылки лекарств, из которых так трудно набрать нужную дозу. Сегодня введение инсулина не представляет трудностей, ведь лекарство выпускается в удобных ручках-шприцах с дозатором, а порой больным и вовсе устанавливают специальную помпу, за счет которой происходит автоматическое отмеривание порций лекарства и их дальнейшее попадание в кровоток.
Почему же так важен инсулин? Он регулирует уровень глюкозы в крови человека, а ведь именно глюкоза – основной источник энергии для организма. Действие инсулина очень многогранно и хорошо изучено современной наукой.
Инсулин в организме человека
Гормон инсулин
Инсулин человека вырабатывается особыми клетками (бета-клетками) поджелудочной железы, большая часть которых находится в ее хвостовой части. Скопление гормон-продуцирующих бета-клеток называется островками Лангерганса. Как мы уже сказали, прежде всего, инсулин отвечает за регулирование уровня глюкозы в крови. Как это происходит?
- При помощи инсулина улучшается проницаемость клеточной мембраны, и глюкоза легко проходит сквозь неё;
- Инсулин участвует в процессе перехода глюкозы в запасы гликогена в мышцах и печени;
- Инсулин в крови способствует расщеплению глюкозы;
- Гормон обеспечивает снижение активности ферментов, расщепляющих гликоген и жир.
Снижение выработки инсулина собственными клетками организма приводит к тому, что у человека начинается сахарный диабет I типа. В этом случае необратимо разрушаются сами бета-клетки, где при нормальном углеводном обмене и должен вырабатываться инсулин. Человеку, заболевшему таким диабетом, требуется постоянное введение искусственно синтезированного инсулина. Если же гормон вырабатывается в нужном количестве, но рецепторы клеток становятся к нему не чувствительны – это говорит о развитии сахарного диабета второго типа. Инсулин для его лечения на первых этапах не используется, но при прогрессировании заболевания эндокринолог может назначить его уколы для снижения нагрузки на поджелудочную железу.
До недавнего времени в лечении больных диабетом применяли препарат, сделанный на основе гормонов животных, либо модифицированный инсулин животных, в котором заменена одна аминокислота. Развитие фармацевтической промышленности позволило получать препараты высокого качества при помощи генной инженерии. Синтезированные таким образом инсулины не вызывают аллергических реакций. Кроме этого, для успешной коррекции уровня глюкозы требуются их меньшие дозы.
Выработка инсулина
Выработка инсулина – сложный и многоэтапный процесс. Сначала в организме синтезируется неактивное вещество, предшествующее полноценному инсулину (препроинсулин), который затем приобретает активную форму. Структура препроинсулина прописана в определенной хромосоме человека. Одновременно с его синтезом, образуется специальный L-пептид, с помощью которого препроинсулин проходит через мембрану клеток, превращается в проинсулин и остается созревать в специальной клеточной структуре (комплексе Гольджи).
Созревание – самый долгий этап в цепочке выработки инсулина. В этот период проинсулин разлагается на инсулин и С-пептид. Затем гормон присоединяется к цинку, который находится в организме в ионной форме.
Выброс инсулина из бета-клеток происходит после того, как в крови возрастает уровень глюкозы. Помимо этого, секреция и выход инсулина в кровь зависит от наличия определенных гормонов, жирных кислот и аминокислот, ионов кальция и калия в плазме. Уменьшается его производство в ответ на выброс другого гормона – глюкагона, который тоже синтезируется в поджелудочной железе, а именно в ее альфа-клетках.
На секрецию инсулина влияет и автономная нервная система человека:
- Парасимпатическая часть влияет на увеличение синтеза гормона инсулина;
- Под воздействием симптоматической части угнетается синтез вещества.
Действие инсулина

Одна из важнейших задач инсулина — это регулирование углеводного обмена. Данная функция осуществляется за счет увеличения проницаемости клеточных мембран для глюкозы, что позволяет ей быстро попасть внутрь клетки. Инсулин в организме воздействует на инсулинозависимые ткани – мышцы и жир. В совокупности эти ткани составляют 2/3 клеточной массы и отвечают за важнейшие жизненные функции (дыхание, кровообращение).
Действие инсулина основано на работе белка-рецептора, расположенного в клеточной мембране. Гормон связывается с рецептором и распознается им, запуская работу целой цепочки ферментов. В результате биохимических изменений происходит активация белка протеинкиназы С, влияющего на внутриклеточный обмен веществ.
Инсулин человека влияет на целый ряд ферментов, но основная функция по уменьшению количества глюкозы крови реализуется за счет:
- Увеличения способности клеток поглощать глюкозу;
- Активации ферментов по утилизации глюкозы;
- Ускорения формирования запасов глюкозы в виде гликогена в клетках печени;
- Уменьшения интенсивности образования глюкозы в печени.
Помимо этого, действие инсулина заключается в том, что он:
- Увеличивает поглощение аминокислот клетками;
- Улучшает поступление ионов калия, фосфора и магния в клетку;
- Увеличивает выработку жирных кислот;
- Способствует превращению глюкозы в триглицериды в печени и жировой ткани;
- Улучшает репликацию (воспроизведение) ДНК;
- Уменьшает поступление жирных кислот в кровеносное русло;
- Угнетает распад белков.
Сахар и инсулин
Инсулин в крови напрямую влияет на утилизацию глюкозы. Как это происходит у здорового человека? В норме при длительном перерыве в еде уровень глюкозы в крови остается неизменным за счет того, что поджелудочная железа вырабатывает небольшие порции инсулина. Едва пища, богатая углеводами, попадает в рот, слюна разлагает их на простые молекулы глюкозы, которые моментально всасываются в кровь через слизистую оболочку ротовой полости.
Поджелудочная железа получает информацию о том, что для утилизации поступившей глюкозы нужно большое количество инсулина, и он берется из запасов, накопленных железой за время перерыва в еде. Выброс инсулина в этом случае называют первой фазой инсулинового ответа.
В результате выброса инсулина сахар в крови уменьшается до нормы, а запас гормона в поджелудочной железе истощается. Железа начинает синтезировать дополнительный инсулин, который медленно попадает в кровь, что называется второй фазой инсулинового ответа. В норме инсулин продолжает вырабатываться и поступать в кровь по мере переваривания пищи. Часть глюкозы организм запасает в виде гликогена в мышцах и печени. Если гликоген больше некуда девать, а в крови остались не утилизированные углеводы, инсулин способствует тому, что они превратятся в жиры и отложатся в жировой ткани. Когда со временем количество глюкозы в крови станет падать, альфа-клетки поджелудочной железы начнут вырабатывать глюкагон – гормон, обратный инсулину по своему действию. Именно глюкагон сообщает мышцам и печени, что пришла пора обратить запасы гликогена в глюкозу, что способствует поддержанию уровня сахара крови в норме. Истощенные запасы гликогена организм пополнит во время следующего приема пищи.
Получается, что поддержание нормального уровня глюкозы в крови – результат гормональной регуляции организма, причем есть две группы гормонов, которые по-разному влияют на количество глюкозы:
- Инсулин обладает гипогликемическим действием – он уменьшает количество сахара в крови за счет откладывания глюкозы в виде гликогена в печени и мышцах. При нарастании уровня глюкозы выше определенной цифры организм начинает вырабатывать инсулин для утилизация сахара;
- Глюкагон – гипергликемический гормон, вырабатывающийся в альфа-клетках поджелудочной железы и обращающий запасы гликогена печени и мышц в глюкозу.
Уровень инсулина в крови

Инсулин: норма у женщин
Нормальный уровень инсулина в крови женщины свидетельствует о том, что организм справляется с переработкой глюкозы. Хороший показатель глюкозы натощак – от 3.3 до 5.5 ммоль/л, норма инсулина в крови – от 3 до 26 мкЕД/мл. Немного отличаются нормативы для пожилых и беременных женщин:
- У пожилых – 6-35 мкЕд/мл;
- У беременных – 6-28 мкЕд/мл.
Норму инсулина нужно учитывать в диагностике сахарного диабета: наряду с определением глюкозы в крови, анализ на инсулин позволяет понять, имеется ли заболевание. При этом значение имеет как повышение, так и уменьшение показателя относительно нормальных цифр. Так, повышенный инсулин говорит о том, что поджелудочная железа трудится вхолостую, выдавая лишние дозы гормона, которые не усваиваются клетками организма. Снижение количества инсулина означает, что бета-клетки поджелудочной железы не в состоянии выработать нужное количество гормона.
Интересно, что у беременных норма инсулина, норма глюкозы несколько отличаются. Это связано с тем, что плацента вырабатывает гормоны, увеличивающие количество глюкозы в крови, а она провоцирует выброс инсулина. В итоге уровень сахара растет, он проникает сквозь плаценту к ребёнку, заставляя его поджелудочную железу работать в усиленном режиме и синтезировать много инсулина. Глюкоза усваивается и запасается в виде жира, вес плода увеличивается, что опасно для течения и исхода будущих родов – крупный малыш может просто застрять в родовых путях. Чтобы избежать этого, женщины, у которых выявлено увеличение количества инсулина и глюкозы во время беременности, должны наблюдаться у врача и выполнять его назначения.
Инсулин: норма у мужчин
Норма инсулина одинакова для мужчин и женщин, и составляет 3-26 мкЕд/мл. Причиной снижения секреции гормона является разрушение клеток поджелудочной железы. Обычно это случается в молодом возрасте, на фоне острой вирусной инфекции (гриппа) – заболевание начинается остро, зачастую больные попадают в стационар в состоянии гипо- или гипергликемической комы. Заболевание носит аутоиммунный характер (клетки разрушаются под воздействием собственных клеток-киллеров, которые образуются из-за сбоев в иммунитете), и называется диабетом первого типа. Помочь здесь может только пожизненное введение инсулина и специальная диета.
Когда у мужчины наблюдается повышенный уровень инсулина, можно заподозрить наличие опухолей поджелудочной железы, болезни печени и надпочечников. Если же по результатам обследования ничего не выявлено, а повышение уровня инсулина сопровождается нарастанием концентрации глюкозы в крови, можно заподозрить сахарный диабет второго типа. В этом случае рецепторы клеток утрачивают чувствительность к инсулину. Несмотря на то, что поджелудочная железа вырабатывает его в большом количестве, глюкоза не может попасть в клетки через клеточную мембрану. Сахарный диабет второго типа у представителей сильного пола появляется с возрастом, способствуют ему ожирение, нездоровый образ жизни, вредные привычки.
Какие неприятности влечёт за собой нарушение выработки и усвоения инсулина у мужчин? Специфическая мужская проблема диабетика – импотенция. Из-за того, что глюкоза утилизируется неправильно, в крови наблюдается ее повышенный уровень, а это плохо влияет на сосуды, ухудшает их проходимость и нарушает эрекцию. Кроме того, развивается поражение нервов (диабетическая нейропатия), уменьшается чувствительность нервных окончаний.
Чтобы не столкнуться с этой деликатной проблемой, мужчинам-диабетикам нужно наблюдаться у эндокринолога, выполнять все его назначения, регулярно проверять уровень глюкозы и инсулина в крови.
Норма инсулина в крови у детей

Норма инсулина у ребёнка – от 3 до 20 мкЕд/мл. При некоторых болезнях может наблюдаться как его повышение, так и снижение:
- Для сахарного диабета первого типа характерно снижение уровня инсулина.
Этот тип заболевания – основной у детей. Чаще всего первые клинические признаки возникают в раннем возрасте. Такая болезнь отличается бурным началом и тяжелым течением. Бета-клетки отмирают и перестают вырабатывать инсулин, так что спасти больного ребёнка могут только уколы гормона. Причина заболевания кроется во врождённых аутоиммунных нарушениях, пусковым механизмом может стать любая детская инфекция. Болезнь начинается с резкого похудения, тошноты, рвоты. Иногда дети попадают в стационар уже в состоянии комы (когда организм не в силах справиться с резким снижением или повышением уровня инсулина и глюкозы в крови). У подростков начало болезни может быть смазанным, скрытый период продолжается до 6 месяцев, и в это время ребёнок жалуется на головную боль, усталость, неукротимое желание съесть что-то сладкое. На коже могут появиться гнойничковые высыпания. Лечение первого типа детского диабета заключается в назначении инъекций инсулина, чтобы восполнить недостаток собственных гормонов.
- При диабете второго типа, гиперплазии островков Лангерганса, инсулиноме уровень инсулина в крови повышается.
Инсулинома и гиперплазия встречается достаточно редко, а диабет 2 типа– весьма распространён. Он отличается тем, что при повышенном инсулине сахар в крови не утилизируется, и остаётся высоким из-за нарушения чувствительности рецепторов клеток. Лечение болезни заключается в восстановлении чувствительности за счёт специальных лекарств, диеты и физической нагрузки.
Повышенный инсулин
Высокий уровень инсулина у взрослых
В здоровом организме все должно быть в равновесии. Это касается и углеводного обмена, частью которого является выработка и утилизация инсулина. Иногда люди ошибочно считают, что повышенный инсулин – это даже хорошо: организм не будет страдать от высоких цифр глюкозы крови. На самом деле, всё не так. Превышение уровня инсулина в крови так же вредно, как снижение его концентрации.
Почему возникает такое нарушение? Причиной может быть изменение в структуре и строении самой поджелудочной железы (опухоли, гиперплазии), а также заболевания других органов, из-за которых нарушается углеводный обмен (поражение почек, печени, надпочечников и др.). Однако чаще всего высоким инсулин становится из-за сахарного диабета второго типа, когда поджелудочная железа работает в обычном режиме, и клетки островков Лангерганса продолжают нормально синтезировать гормон. Причиной повышения инсулина становится инсулинорезистентность – снижение чувствительности клеток к нему. В результате сахар из крови не может проникнуть через клеточную мембрану, а организм, пытаясь всё-таки доставить глюкозу в клетку, выделяет всё больше и больше инсулина, из-за чего его концентрация все время высокая. При этом нарушение углеводного обмена – это только часть проблем: практически у всех диабетиков второго типа наблюдается метаболический синдром, когда, помимо повышенного сахара, человек имеет повышенный холестерин в крови, гипертонию, заболевания сердца. О риске развития диабета второго типа может говорить:
- Абдоминальное ожирение, при котором жир откладывается в области талии.
- Повышенное артериальное давление.
- Увеличение количества «плохого» холестерина в сравнении с нормой.
Причиной развития инсулинорезистентности исследователи считают генетику: предполагается, что резистентность – это способ выживания организма в условиях голода, ведь нарушение чувствительности рецепторов к инсулину позволяет запастись жиром в сытые благополучные времена. Однако эволюционное преимущество в нынешних условиях обернулось проблемой: организм запасает жир даже тогда, когда этого не нужно – современное развитое общество давно забыло о голоде, но люди продолжают есть с запасом, который потом «откладывается» на боках.
Диагностировать повышенный уровень инсулина (гиперинсулинизм) можно при помощи анализа крови, сданного натощак – нормальное значение гормона в плазме крови составляет от 3 до 28 мкЕД/мл. Кровь берется строго на голодный желудок, потому что после еды количество инсулина резко меняется.
Что делать, если анализ показал высокий уровень инсулина? В первую очередь, нужно разобраться с причиной – от этого зависит тактика дальнейшего лечения: например, если нарушение связано с наличием инсулиномы, больному предлагается хирургическое удаление опухоли. Когда количество гормона повышается из-за заболеваний надпочечников и их коры, печени, опухолей гипофиза, нужно бороться с этими болезнями – их ремиссия приведет к снижению уровня инсулина. Ну а если причиной болезни являются нарушение углеводного обмена и сахарный диабет, помогут специальная низкоуглеводная диета и лекарства, направленные на улучшение чувствительности клеток к инсулину.
Инсулин повышен при беременности

Повышенный уровень инсулина часто встречается при беременности – в этом случае говорят о развитии гестационного сахарного диабета. Чем опасен такой диабет для мамы и малыша? Ребёнок может быть очень крупным, с чрезмерно развитыми плечами, а это опасно для будущих родов – малыш может застрять в родовых путях. Высокий уровень инсулина нередко становится причиной гипоксии плода. У мам впоследствии может развиться обычный сахарный диабет, не связанный с беременностью.
Риск заболеть гестационным диабетом увеличивается при наличии:
- Диабета в прошлые беременности;
- Лишнего веса;
- Поликистоза яичников;
- Наследственной отягощенности.
Почему же при беременности наблюдается повышенный уровень инсулина и нарушение углеводного обмена?
В нормальных условиях количество глюкозы в крови контролируется инсулином, который образуется в поджелудочной железе. Под его воздействием глюкоза усваивается клетками, и ее уровень в крови снижается. Во время беременности плацента образует гормоны, которые вызывают повышение уровня сахара. Глюкоза через плаценту попадает в кровоток малыша, а его поджелудочная железа, пытаясь исправить положение, выдает все больше инсулина. В свою очередь, избыточно выделенный гормон способствует быстрому усвоению глюкозы и превращению ее в жировые отложения. В результате вес будущего малыша растет быстрыми темпами – возникает макросомия плода.
Как проявляется гестационный диабет у женщины?
Как правило, он никак не беспокоит будущую маму, и выявляется случайно при сдаче плановых анализов, и особенно теста толерантности к глюкозе, который выполняют в 26-28 недель беременности. Иногда заболевание проявляет себя более ярко: приступами сильного голода, постоянной жаждой и обильным мочеиспусканием.
Заподозрить гестационный диабет можно по УЗИ плода – опережение в размерах и весе может указывать на развитие заболевания.
Нормальное значение уровня инсулина в плазме крови при беременности составляет 6-28 мкЕд/мл, глюкозы – до 5,1 ммоль/л. Иногда в дополнение к этим анализам назначают исследование «гликированного гемоглобина – оно показывает, как давно у женщины развивается диабет. Гликированный гемоглобин – это гемоглобин, склеенный с глюкозой. Он образуется, когда уровень сахара в крови повышен длительное время (до 3 месяцев).
Как лечить гестационный сахарный диабет?
В первую очередь, женщине назначают низкоуглеводную диету и самоконтроль уровня глюкозы крови портативными измерителями натощак и после еды. Большую часть нарушений можно скорректировать разумной диетой с исключением «быстрых углеводов», равномерными приемами пищи и посильной физической нагрузкой (ходьбой, плаванием). Физкультура очень важна – ведь упражнения обеспечивают организм кислородом, улучшают обмен веществ, утилизируют излишки глюкозы и способствуют нормализации количества инсулина в крови. Но если эти способы не помогли, будущую маму ждут уколы инсулина, разрешенного в период беременности. Как правило, назначаются «короткие» инсулины перед едой, и «длинные» – перед сном и утром. Лекарства применяют до конца беременности, в большинстве случаев после родов гестационный диабет проходит самостоятельно, и дальнейшее лечение не требуется.
Высокий уровень инсулина у детей

Высокий уровень инсулина – проблема, которая встречается и в детском возрасте. Почему может быть инсулин повышен у ребёнка? Всё больше детей страдают от ожирения, причина которого – неправильное питание, а родители порой не задумываются, насколько это опасно для организма. Конечно, бывают случаи, когда повышение уровня инсулина связано с другими обстоятельствами: у детей, как и у взрослых, могут быть опухоли и заболевания гипофиза, надпочечников и их коры, инсулиномы. Но чаще нарушение углеводного обмена имеет наследственный характер, на который накладываются неправильное питание, отсутствие физической нагрузки, стрессы.
В результате у ребёнка развивается сахарный диабет второго типа, при котором, несмотря на активную работу поджелудочной железы и секрецию инсулина, клетки теряют чувствительность к нему. К сожалению, врачи говорят о том, что диабет второго типа в наше время «помолодел» – всё больше детей страдают от избыточного веса, метаболического синдрома и нарушений углеводного обмена.
Что делать, если по анализам крови у ребёнка обнаружен высокий уровень инсулина? Во-первых, нужно исключить заболевания, из-за которых увеличивается выработка гормона (инсулиному, гиперплазию островков Лангерганса, поражения печени, гипофиза и надпочечников). Если после обследования эти болезни не выявлены, и имеются признаки диабета второго типа, лечение заключается в восстановлении чувствительности рецепторов клеток к инсулину и уменьшении нагрузки на поджелудочную железу для того, чтобы она не истощалась от излишнего синтеза гормона. Добиться этого можно при помощи специальных лекарств, низкоуглеводной диеты и физкультуры. Нарушение углеводного обмена и ожирение у ребёнка – повод пересмотреть меню и образ жизни всей семьи: да – спорту и правильному питанию, нет – фастфуду и выходным на диване.
Причины повышенного уровня инсулина
Высокий уровень инсулина у человека может быть по разным причинам. В медицине избыток секреции гормона называют «гиперинсулинизм». В зависимости от того, что его вызвало, различают первичную и вторичную формы заболевания:
Первичная форма связана с недостатком секреции глюкагона и избытком продукции инсулина бета-клетками островков Лангерганса поджелудочной железы. Это бывает в случаях, когда:
- Поджелудочная железа поражена опухолью, увеличивающей выработку инсулина. Как правило, такие опухоли доброкачественные и называются инсулиномами;
- Островки Лангерганса в железе разрастаются, вызывая повышенное выделение инсулина человека;
- В альфа-клетках снижается секреция глюкагона.
Вторичная форма нарушения не связана с проблемами поджелудочной железы, и объясняется отклонениями в функционировании нервной системы и нарушением секреции других гормонов, влияющих на углеводный обмен. Кроме того, причиной вторичного (внепанкриотического) гиперинсулинизма может быть изменение чувствительности рецепторов, восприимчивых к инсулину. Какие нарушения в организме могут способствовать развитию гиперинсулинизма?
- Заболевания гипофиза;
- Болезни (в том числе доброкачественные и злокачественные опухоли) надпочечников, заболевания коры надпочечников;
- Поражение печени;
- Нарушение в обмене углеводов. В этом случае при повышенном инсулине сахар в крови всё равно остаётся высоким;
- Операции на желудочно-кишечном тракте (в частности, резекция желудка) может приводить к тому, что углеводы слишком быстро эвакуируются в тонкий кишечник и активно всасываются там, вызывая резкое повышение количества сахара в крови и выброс инсулина.
Самая частая причина гиперинсулинизма на сегодня – нарушение чувствительности к инсулину клеточных рецепторов. Клетки перестают воспринимать этот гормон, а организм «не понимает» этого и увеличивает выработку инсулина, который, однако, не снижает глюкозу в крови – так формируется диабет второго типа. Как правило, он характерен для людей среднего и старшего возраста, и составляет более 90% всех случаев диабета. И если по поводу диабета первого типа можно говорить, что человеку не повезло родиться с дефектным геном, отвечающим за развитие болезни, то диабет второго типа – полностью «заслуга» самого человека: он развивается у тех, кто злоупотребляет жирным и сладким, ведут малоподвижную жизнь и имеет вредные привычки.
Пониженный уровень инсулина
Пониженный уровень инсулина у взрослых

Пониженный уровень инсулина, как правило, говорит о развитии диабета – вследствие нехватки гормона глюкоза не утилизируется, а остаётся в крови. Снижение уровня инсулина при диабете приводит к появлению неприятных симптомов:
- Учащение мочеиспускания, увеличение количества мочи (особенно характерно для ночного времени). Это связано с тем, что излишки глюкозы из крови выводятся в мочу, а глюкоза «забирает» с собой воду, увеличивая объём мочеиспускания;
- Ощущение постоянной жажды (таким образом организм пытается восполнить потери жидкости с мочой);
- Гипергликемия – повышение количества глюкозы: низкий уровень инсулина в крови или полное отсутствие его выработки приводит тому, что глюкоза не попадает в клетки, и те испытывают её дефицит.
Восполнить недостаток инсулина можно постоянными инъекциями лекарств-аналогов инсулина.
Причины пониженного уровня инсулина
Уровень инсулина в крови может понижаться в силу многих обстоятельств. Чтобы точно выяснить, почему это происходит, нужно обратиться к эндокринологу. Основными причинами снижения выработки инсулина железой являются:
- Нездоровое питание: содержание в рационе большого количества высококалорийной еды и животных жиров, «быстрых» углеводов (сахара, муки). Всё это приводит к тому, что вырабатываемого поджелудочной железой инсулина хронически не хватает для утилизации поступивших углеводов, и организм пытается увеличить его выработку, истощая бета-клетки;
- Несоблюдение режима питания (переедание);
- Снижение иммунитета из-за инфекций и хронических болезней;
- Недосыпание, переживания, стрессы способствуют снижению количества вырабатываемого организмом инсулина;
- Отсутствие активных физических нагрузок – из-за них увеличивается количество сахара в крови и одновременно снижается уровень инсулина.
Инсулин при сахарном диабете
Сахарный диабет 1 типа

Сахарный диабет первого типа возникает у людей молодого возраста. Это неизлечимая болезнь, при которой больному помогут только регулярные уколы инсулина, имитирующие его естественную выработку.
Причиной появления диабета ученые считают наследственную предрасположенность к аутоиммунному нарушению, а пусковым механизмом может стать травма или простуда, из-за которых начинается процесс разрушения бета-клеток поджелудочной железы собственными клетками-киллерами. Таким образом, инсулин при диабете первого типа либо перестает синтезироваться вовсе, либо его недостаточно для утилизации глюкозы.
Как начинается заболевание? Пациент жалуется на то, что быстро слабеет и устает, стал раздражительным, часто мочится и испытывает сильную жажду, теряет в весе. Иногда к симптомам добавляются тошнота и рвота.
В отсутствие лечения инсулином человек может погибнуть от гипер-и гипогликемии. Кроме того, избыточный уровень сахара крови оказывает отравляющее воздействие на организм: повреждаются сосуды (особенно почечные и глазные), нарушается кровообращение в ступнях и может возникнуть гангрена, поражаются нервы, на коже появляются грибковые заболевания.
Единственный способ лечения – подобрать дозы инсулина, которые заменят естественный синтез гормона организмом. Интересен тот факт, что при начатой терапии наступает так называемый «медовый месяц», когда уровень инсулина нормализуется до такой степени, что больной может обходиться без уколов. К сожалению, такой период длится недолго (во многом потому, что люди перестают соблюдать диету и не делают прописанные инъекции). Если же подойти к лечению разумно, можно постараться сохранить как можно больше собственных бета-клеток, которые продолжат синтезировать инсулин, и обходиться малым количеством уколов.
Сахарный диабет 2 типа
Что такое диабет второго типа? При этом диабете инсулин не перестаёт вырабатываться организмом, а меняется чувствительность рецепторов к нему – возникает инсулинорезистентность. Как правило, заболевание медленно развивается у людей в возрасте от 35-40 лет и выше, имеющих лишний вес. Причиной диабета считают:
- Наследственную предрасположенность к развитию метаболического синдрома и нарушений углеводного обмена;
- Нездоровое питание с большим количеством «быстрых» углеводов;
- Отсутствие физической нагрузки.
На начальной стадии инсулин при диабете вырабатывается поджелудочной железой в нормальном количестве, но ткани не реагируют на него. Организм увеличивает секрецию гормона, и со временем бета-клетки поджелудочной железы истощаются, а человеку требуются инъекции инсулина, как и при первом типе диабета.
Заболевание обычно не имеет ярко выраженных симптомов. Больные жалуются разве что на зуд, наличие грибковых инфекций, а к врачу обращаются, когда диабет осложняется ретино-, нейропатией и проблемами с почками.
В начале заболевания пациенту могут помочь диета и физическая нагрузка. Как правило, уменьшение веса приводит к тому, что рецепторы вновь приобретают чувствительность к инсулину. Несмотря на то, что второй тип диабета называют инсулинонезависимым, впоследствии больному может понадобиться введение инсулина человека – так бывает, когда бета-клетки истощаются от избыточного синтеза гормона.
Лечение инсулином
Виды препаратов инсулина
Лечение инсулином – основная терапия для диабетиков. В зависимости от того, каким образом синтезирован препарат, различают:
- Инсулин крупного рогатого скота – он может давать сильные аллергические реакции, так как белковый состав значительно отличается от человеческого;
- Препараты, полученные из поджелудочной железы свиньи. Они тоже могут быть аллергенными, хотя отличаются от человеческого инсулина всего одной аминокислотой;
- Аналоги человеческого гормона инсулина – их получают, заменив аминокислоту в свином инсулине;
- Генно-модифицированные препараты – гормон «добывается» при помощи синтеза кишечной палочкой.
Аналоги и генно-модифицированные препараты – лучший выбор для лечения инсулином, потому что они не вызывают аллергии и дают устойчивый лечебный эффект. Увидеть состав лекарства можно на упаковке: МС – монокомпонентный, НМ – аналог или генно-модифицированный. Маркировка с цифрами показывает, сколько единиц гормона содержится в 1 мл препарата.
В 2016 году были опубликованы результаты работы ученых из Эндокринологического научного центра Минздрава России г. Москвы. Целью исследования было ретроспективное сравнение эффективности контроля гликемии и частоту развития микрососудистых осложнений (нефропатии и ретинопатии) у пациентов с сахарным диабетом первого типа, получавших в течение 10 лет терапию генноинженерными инсулинами человека (ГИЧ) или аналогами инсулина человека (АИЧ). В результате удалось установить, что у пациентов, получавших АИЧ, реже развивалась диабетическая нефропатия, в сравнении с пациентами, получавшими ГИЧ.
Инсулины различаются не только по происхождению, но и по длительности действия:
- «Быстрые», или ультракороткие – начинают работать сразу после введения.
Максимальный эффект наблюдается через 1-1.5 часа, срок действия 3-4 часа. Их вводят либо до еды, либо сразу после. К ультракороткому типу инсулина относят Новорапид и Инсулин Хумалог.
- «Короткие» – эффективны через полчаса после введения, пик активности – спустя 2-3 часа, всего же они действуют до 6 часов.
Такие препараты вводят за 10-20 минут до еды. На время пика активности нужно запланировать дополнительный перекус. Пример «короткого» инсулина – Инсулин Актрапид, Инсуман Рапид.
- «Средние» – действуют в течение 12-16 ч, начинают работать через 2-3 ч после введения, пик – через 6-8 ч.
Такие лекарства вводятся 2-3 раза в сутки. Пример препаратов–Протафан, Инсулин Хумулин НПХ.
- «Длинный» – обладает пролонгированным действием и является аналогом базальной (фоновой) выработки инсулина.
Его вводят 1-2 раза в сутки. Некоторые препараты называют «безпиковыми» за то, что они не обладают ярко выраженным пиком активности и полностью имитируют выработку гормона здоровых людей. К безпиковому типу инсулина относят Левемир и Лантус.
- Комбинированный, или смешанный.
В таком препарате дозы инсулина длительного и короткого действия уже смешаны в одном шприце, поэтому больному нужно делать меньше уколов. Лекарства отличаются пропорциями, в которых смешаны два вида инсулина. Конкретный вид препарата в зависимости от пропорции должен подобрать эндокринолог. Пример комбинированного типа инсулина – Новомикс.
Уколы инсулина
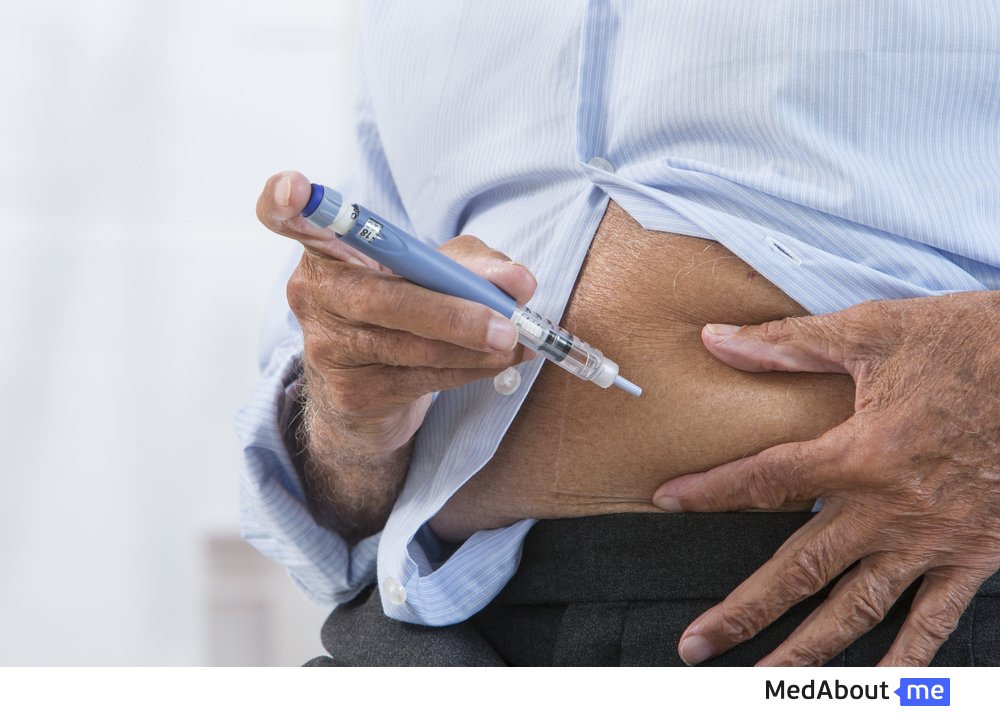
Уколы инсулина – неотъемлемая часть жизни больного диабетом первого типа. От того, насколько правильно их делает человек, зависит его самочувствие и степень компенсации заболевания. Лекарство принято вводить в подкожно-жировую клетчатку – так обеспечивается его равномерное всасывание в кровь. Самые удобные места для уколов – живот (кроме области пупка), ягодицы, передняя поверхность бедра и наружная поверхность плеча. На каждом участке тела инсулин попадает в кровь с разной скоростью: медленнее всего – если он введен в переднюю часть бедра, быстрее всего – из зоны живота. В связи с этим, «короткие» препараты нужно колоть в живот и плечо, а дозы инсулина продленного действия – в верхнюю боковую часть ягодицы или бедро. Если используется препарат Новорапид или Лантус, инъекции можно делать в любой из перечисленных участков.
Нельзя делать уколы инсулина в одно и то же место и на расстоянии меньше 2 см от предыдущего введения. В противном случае возможно появление жировых уплотнений, из-за которых лекарство хуже всасывается в кровь. Процедура инъекции состоит из нескольких этапов:
- Нужно вымыть руки с мылом;
- Протереть кожу спиртовой салфеткой (если вы не принимаете ежедневный душ);
- Шприц с инсулином нужно несколько раз перевернуть, но не встряхивать – для лучшего перемешивания;
- Затем следует набрать нужную дозу инсулина, прокручивая циферблат по кругу влево до нужной цифры;
- Сделать кожную складку и ввести иглу под углом 45-90º, надавить на поршень и подождать 15 секунд;
- Медленно и аккуратно вытащить иглу, чтоб не допустить вытекания лекарства из прокола.
Чтобы обеспечить оптимальный уровень инсулина в крови, дозу препаратов и количество уколов нужно подбирать совместно с врачом-эндокринологом. Как правило, используются такие схемы:
- Три инъекции (завтрак, обед, ужин) «короткого», и одна или две (утром и вечером) – «длинного» инсулина. Этот способ лечения лучше всего имитирует естественную выработку инсулина железой, но требует частого измерения уровня глюкоза, чтобы определить нужную дозу лекарства.
- Два введения («короткого» и «длинного» инсулина) перед завтраком и ужином. В этом случае требуется строгое соблюдение диеты и питание по часам.
Если пациент заболел ОРВИ или гриппом, может понадобиться частое введение «короткого» инсулина, так как при вирусной инфекции угнетается выработка гормона.
Правила введения инсулина
Введение инсулина нужно проводить в соответствии с определенными правилами:
- Шприцы с лекарством следует хранить при комнатной температуре. Если используется инсулин продленного действия, его нужно перемешать, поворачивая шприц-ручку.
- Выбор места инъекции зависит от того, какой тип инсулина вводится («короткий» нужно колоть в места, где он всасывается быстро, «длинный» — где медленно).
- Нельзя делать уколы в одну и ту же точку – это приводит к образованию уплотнений в подкожно-жировой клетчатке и ухудшает всасывание препарата.
- После снятия колпачка нужно прикрепить иглу на шприц-ручку в соответствии с инструкцией. Желательно использовать при каждой новой инъекции новую иглу.
- Если в шприце есть большой пузырёк воздуха, постучите по корпусу, направленному иглой вверх, чтоб пузырёк всплыл, а затем выпустите несколько единиц лекарства в воздух. Маленькие пузырьки удалять не нужно.
- Дозу препарата устанавливают, поворачивая регулятор шприца в соответствии с инструкцией.
- Для правильного введения инсулина нужно сделать кожную складку в нужной области, а затем ввести иглу под углом от 45 до 90 градусов. После этого следует плавно и медленно нажать на кнопку шприца, досчитать до 20, и аккуратно вытащить его, предварительно отпустив складку кожи.
Инсулин в лечении сахарного диабета
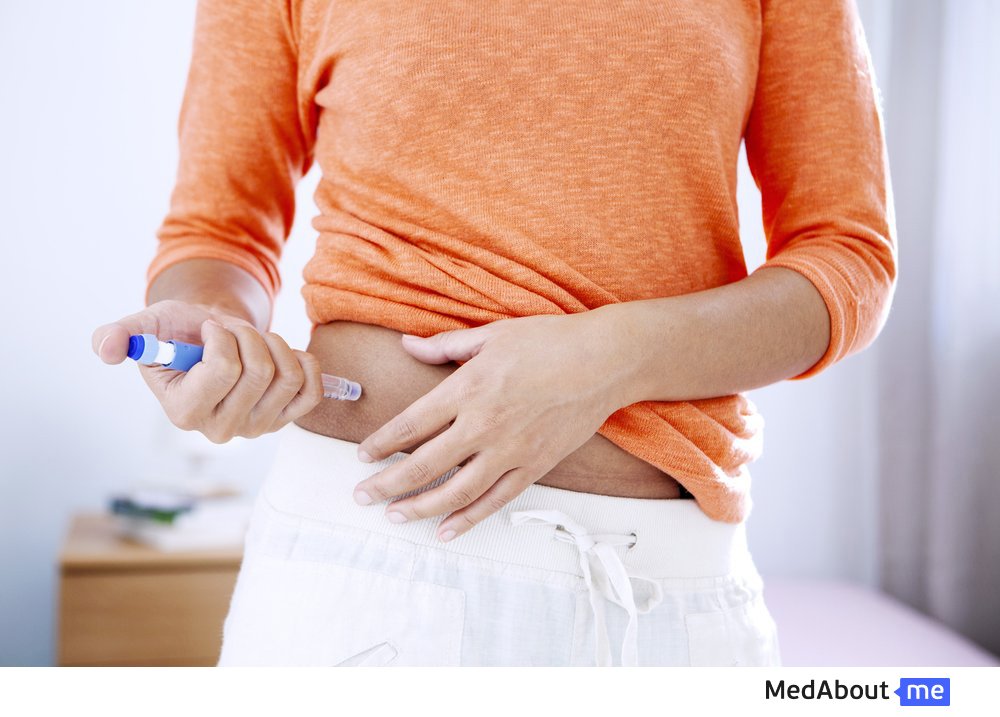
Лечение инсулином – основной способ обеспечить нормальную жизнь больному диабетом. Чтобы терапия приносила желаемый эффект, её должен назначить эндокринолог. Самостоятельный подбор лекарств и дозировки может угрожать здоровью!
Цель лечения инсулином – полностью заменить искусственным введением препаратов утраченную собственную выработку гормона. Для этого врач подбирает лекарства, которые будут лучше всего действовать на организм больного. Пациент же, в свою очередь, должен ответственно отнестись к лечению: соблюдать диету, режим питания и введения инсулина.
К счастью, сегодняшний уровень развития медицины позволяет больному вести полноценную жизнь: выпускаются препараты комбинированного и длительного действия, можно использовать помпы. Вместе с тем, в сознании многих укоренилась мысль: если начать уколы инсулина, это значит признать себя инвалидом. На самом деле, правильная инсулинотерапия – залог того, что у человека не разовьются серьезные осложнения диабета, которые ведут к инвалидности. Адекватное лечение дает возможность «разгрузить» оставшиеся бета-клетки и избавить их от пагубного воздействия хронически повышенной глюкозы крови. Со временем больному могут понадобиться меньшие дозы инсулина.
Диета

Диета при низком уровне инсулина
Низкий уровень инсулина в организме человека характерен для сахарного диабета. Лечение диабета требует назначения низкоуглеводной диеты (стол № 9 по Певзнеру). Каковы основные правила питания?
- Рацион должен быть сбалансированным, а его калорийность – сниженной.
- При недостатке инсулина сахар не успевает утилизироваться в крови, поэтому нужно ограничить количество быстроусвояемых углеводов, а некоторые из них и вовсе исключить: не принесут пользы диабетику манная крупа, картофель, белый рис, сахар и мёд.
- По назначению врача, вместо сахара можно употреблять ксилит, сорбит, фруктозу и другие сахарозаменители. Как правило, они усваиваются медленнее, чем глюкоза, и позволяют лучше контролировать сахар крови.
- Питание должно быть дробным и частым, а порции – небольшими. Оптимальное количество приемов пищи – не меньше пяти раз, при этом каждый раз нужно стараться съедать примерно равное количество углеводов.
- Необходимо включать в рацион большое количество клетчатки, которая дает чувство насыщения и способствует лучшей утилизации жиров и углеводов. Клетчатка содержится преимущественно в сырых овощах: огурцах, капусте, помидорах, кабачках.
- Так как нарушение выработки и усвоения гормона инсулина обычно сопровождается нарушениями жирового обмена, в меню должны присутствовать продукты, обладающие липотропным (жирорасщепляющим) действием: творог, нежирная рыба, говядина, овсянка.
- Нужно отказаться от блюд с высоким содержанием животного жира, жареного, наваристых бульонов.
Диета при высоком уровне инсулина
Повышенный уровень инсулина в крови говорит о том, что поджелудочная железа продуцирует его в избыточном количестве. При этом чувствительность клеточных рецепторов к нему может быть нарушена – так бывает при метаболическом синдроме, когда у человека наблюдается одновременно сахарный диабет, ожирение, нарушение липидного обмена, болезни сердца и сосудов, гипертония. Организм вырабатывает инсулин зря, без нужды подстегивая поджелудочную железу. Как скорректировать такое нарушение? Обычно врачи назначают лекарства, физкультуру и диету. Основные принципы диеты таковы:
- Ограничение «быстрых» углеводов, которые вызывают повышенную выработку инсулина в организме. Лучше всего их полностью исключить, отдав предпочтение «медленным» углеводам: бурому рису, макаронам из твёрдых сортов пшеницы, гречке, цельнозерновому хлебу;
- Контролировать размеры порций – количество еды за один приём пищи должно быть небольшим, питаться нужно часто (4-6 раз в день);
- По возможности, вместо сахара лучше употреблять сахарозаменители;
- Отказаться от алкоголя;
- Пить много обычной воды, полностью утолять жажду;
- Снизить количество съедаемой соли (как в блюдах, так и в чистом виде);
- Отказаться от продуктов с большим содержанием натрия (солёные орешки, колбаса, консервы).
Какие блюда должны быть в рационе человека, у которого обнаружился высокий инсулин?
- Нежирное мясо (желательно говядина);
- Маложирные молочные и кисломолочные продукты, творог;
- Яйца в небольшом количестве;
- Цельные злаки и крупы;
- Овощи, которые не содержат крахмал: капуста, тыква, брокколи, помидоры и др;
- Зелень;
- Фрукты с низким гликемическим индексом.
Профилактика высокого и низкого уровня инсулина

Если инсулин в организме вырабатывается в недостаточном или, наоборот, избыточном количестве, это приводит к изменению уровня глюкозы в крови. И хотя высокий и низкий сахар имеют разные симптомы, регулирование углеводного обмена требует соблюдения определённых правил:
- Если вы страдаете нарушением выработки и усвоения инсулина, обзаведитесь браслетом или положите в кошелек записку, чтобы окружающие могли быстро среагировать и оказать помощь;
- Регулярно наблюдайтесь у врача-эндокринолога и следуйте назначенному лечению;
- Не употребляйте алкоголь, так как он вызывает резкое изменение уровня сахара в крови;
- Постарайтесь вести спокойный, размеренный образ жизни – ведь, как известно, выработка гормона инсулина подавляется во время стресса. Кроме того, люди в состоянии стресса могут относиться к собственному здоровью наплевательски по принципу «хуже всё равно уже не будет», нанося этим большой ущерб;
- Регулярно проверяйте сахар крови портативными приборами (глюкометрами) – так можно оценить, справляется ли организм с нагрузкой, или требуется изменить текущую дозу лекарств. Контроль уровня глюкозы позволит избежать таких опасных для жизни состояний, как гипогликемическая и гипергликемическая кома;
- Разумно относитесь к физической нагрузке. Не стоит ставить спортивные рекорды, ведь выработка инсулина в момент упражнений не меняется, а вот утилизация глюкозы ускоряется, и уровень сахара в крови может упасть до недопустимо низкой величины. Бороться с этим можно, съев небольшое количество углеводной пищи перед началом занятий, либо введя меньше инсулина во время еды (если вам назначена инсулинотерапия);
- Не пренебрегайте профилактическими прививками, цель которых – защитить организм от гриппа и пневмококковой инфекции, ведь во время болезни вырабатываются гормоны, которые блокируют выработку и усвоение инсулина в организме, а это плохо отражается на состоянии здоровья и усугубляет течение диабета.
Вырабатываемый поджелудочной железой инсулин – пожалуй, самый популярный гормон. Буквально каждый школьник знает, что от при пониженном инсулине сахар крови увеличивается, и возникает сахарный диабет первого типа. Повышение уровня инсулина тоже может быть начальным признаком диабета, когда поджелудочная железа принимает плохое усвоение гормона тканями за его абсолютную нехватку, и начинает производить его даже с избытком – так появляется диабет второго типа.
Лечение заболеваний, связанных с недостатком или избытком инсулина – разное, и зависит от конкретной причины:
- При недостатке гормона назначается инсулинотерапия;
- При избыточной секреции инсулина и отсутствии чувствительности тканей к нему используют лекарства, снижающие инсулинорезистентность.
Важно помнить: нарушение выработки инсулина само по себе – не приговор, а повод обратиться к эндокринологу за квалифицированной помощью и поменять свои привычки на более здоровые. Недопустимо заниматься самолечением и экспериментировать с дозировками и препаратами – всю терапию должен назначить врач в зависимости от истории болезни и особенностей состояния здоровья.
Использованные источники
- Шестакова М. В., Ефремова Н. В., Болотская Л. Л. и др. // Сравнительный анализ эффективности гликемического контроля и частоты развития микроангиопатий у пациентов с сахарным диабетом 1 типа, получающих терапию генноинженерными инсулинами человека или аналогами инсулина человека: данные 10-летнего ретроспективного наблюдения // Сахарный диабет // 2016 // №19.
- Балаболкин М.И. // Диабетология // М.: Медицина, 2000.
- Дедов И.И., Шестакова М.В., Максимова М.А. // Федеральная, целевая программа «Сахарный диабет»: Метод. рекомендации // М., 2002.
- Старостина Е.Г.// Инсулин и инсулинотерапия: «темный лес» или стройная система? // В мире лекарств // 1998 // №2.
- Коледова Е.А. // Современные проблемы инсулинотерапии // Сахарный диабет // 2001 // № 12.