Несмотря на относительно небольшую продолжительность времени, в течение которого происходило совершенствование устройства шприцов и техники выполнения уколов, на сегодняшний день инъекции являются одними из самых распространенных медицинских процедур, выполняемых в мире. Так, ежегодно выполняется более 16 миллиардов инъекций в развитых и развивающихся странах. При этом более 95% инъекций выполняются в лечебных целях, 3% для проведения вакцинации, в то время как остальные для других целей, например переливания крови. Также следует учитывать, что для взятие общего, биологического или серологического анализов крови требуется сделать укол.
История уколов

Уколом называют инвазивную процедуру, проводимую с помощью шприца и полой иглы. В основе этой процедуры лежит прободение иглой кожи (нередко и глубже расположенных тканей) с последующим введением на определенную глубину жидкостей или забором биологического материала.
Уколы являются неотъемлемой частью современного арсенала медицинских вмешательств. Они имеют ряд несомненных преимуществ по сравнению с другими способами доставки лекарственных средств в организм.Однако, имеется и ряд недостатков, связанных с необходимостью строгого соблюдения правил антисептики.
История развития уколов имеет древние истоки, связанные с использованием такого оружия, как отравленные дротики и наконечники стрел, которые с успехом использовались воинами некоторых племен на протяжении тысяч лет для введения отравляющих веществ во внутренние среды организма. По сути, шприц представлен простым насосом, прототипом которого являлась клизма. Описание изобретений, похожих на шприц, можно найти в работах Кристофера Рена, Роберта Бойла и Паскаля, в то время как первые упоминания о внутривенных уколах датируются 17 веком.
В истории совершенствования уколов особо следует выделить 1656 год, в котором Реном (ученым) проводилось большое количество опытов на собаках по введению опиатов. Используемый шприц представлял из себя полую трубку с присоединенным мочевым пузырем, играющим роль емкости для лекарственного средства. Для того, чтобы получить доступ к вене, проводился надрез кожи, в связи с чем эта процедура была не стерильна.
Однако, один из первых в истории развития уколов, опыт на человеке, проведенный в том же году, провалился. Это было связано с тем, что для проведения опыта был выбран слуга, который не горел желанием участвовать в этом мероприятии. В связи с этим, во время выполнения надреза, он потерял сознание, и опыт был прекращен.
Прошло порядка 100 лет, пока был изобретен нормальный шприц с прикрепленной иглой, предназначенный для целенаправленного прокалывания кожи. В 1807 году в Эдинбурге был описан шприц как инструмент, позволяющий набрать жидкость, а затем изгнать ее с усилием.
Имеются данные о том, что история уколов связана с вливанием различных веществ в кровеносные сосуды трупов с целью проведения различных исследований. Как правило, эти упоминания датируются 17-м и 18-м веками.
Успешное проведение подкожной инъекции стало возможным лишь в 19-м веке, в качестве способа проведения прививки от болезни. Увеличение интереса к инъекциям было связано с введением наркотиков в организм человека. Также проводились попытки по удалению слоя кожи с последующим размещением лекарственных средств на поверхности дефекта. В 1836 году Лафаргом были предприняты попытки подкожного введения морфина в качестве твердых гранул через дефект кожи, созданный скальпелем, а позже и толстой иглой.
В конце 19 и начале 20 века подкожные инъекции вызывали больший интерес, чем внутривенные. Однако, лишь тогда стало известно о системном эффекте от введенного даже местно препарата, что на сегодня ни у кого не вызывает удивления.
Как правило, первые упоминания о применении внутривенных уколов для достижения обезболивания сопряжены с большим количеством негативных отзывов (возможно связанных с высокой концентрацией лекарств). Согласно ряду источников, до 1920 -х годов внутривенное введение препаратов считалось незаконным, в связи с широким распространением наркомании. Однако после 1925 года было обнаружено, что уменьшение доз лекарств существенно снизило количество осложнений.
Кроме введения опиатов, внутривенные инъекции после 1925 года также стали применяться для лечения сифилиса и малярии.
Также большой проблемой являлось использование многоразовых шприцов. Так, первые одноразовые шприцы применялись для уколов во время 1-мировой войны в качестве шприц-тюбика для обезболивания.
Позже металлические шприцы были заменены стеклянными, а, затем, и пластиковыми (первые прототипы появились в 1955 году), что связано с соблюдением правил асептики и антисептики. В настоящее время проведение уколов требует соблюдения ряда строгих правил, направленных на снижение возможных осложнений.
Уколы детям

Первые уколы, сделанные детям, проводились, как правило, для осуществления вакцинации по поводу тех или иных заболеваний. Как правило, в настоящее время также первые инъекции, сделанные новорожденному, проводятся, в большинстве случаев, для проведения прививок в соответствии с календарем вакцинации.
В связи с низким уровнем иммунной защиты (как правило, на протяжении полугода после рождения), проведение уколов детям должно сопровождаться максимальным соблюдением правил асептики и антисептики из-за высокой вероятности развития инфекционных осложнений.
Из-за особенного строения организма, уколы детям проводятся несколько иначе, чем взрослым. Особенно это актуально для новорожденных, детей грудного и дошкольного возрастов. Выполнение инъекций в школьном,подростковом и взросломпериоде не имеет существенных отличий.
Как правило, у новорожденных, по возможности, отдается предпочтение других способам введения лекарственных средств, однако достаточно сложно оценить количество препарата, которое попадает в системный кровоток. Так, при пероральном употреблении лекарственных средств у детей, по сравнению со взрослыми, интенсивность их всасывания гораздо ниже, чем у взрослых, что связано с менее выраженной васкуляризацией желудка и кишечника. В связи с этим парентеральное введение лекарств в ряде случаев является довольно оправданным.
Как правило, выполнение уколов детям следует доверить специалистам – либо врачу с соответствующим образованием, либо среднему медицинскому работнику, что связано с наличием знаний и навыков по оказанию необходимой помощи при развитии осложнений. В связи с этим уколы на дому делать не рекомендуется.
Также большое внимание следует уделить иглам и шприцам, которыми будет осуществляться инъекция, что напрямую коррелирует с выраженностью болевого синдрома. Так, предпочтение по возможности отдается тонким и острым иглам (исключением являются масляные растворы, для введения которых используются толстые иглы, имеющие больший просвет). Нередко для снижения выраженности болевых ощущений место укола после его обработки смачивают эфиром или хлорэтилом.
Если известно, что потребуется частое парентеральное введение препаратов (как правило, при лечении в условиях стационара), прибегают к установке катетера. Однако, в связи с возможными осложнениями (воздушной эмболией, пирогенными и аллергическими реакциями и тромбофлебитом), следует соблюдать осторожность. Кроме того, если показано введение больших объёмов жидкостей, детям нельзя быстро (за 2-4 часа) вводить суточный объём, так как это чревато развитием отека легких и мозга.
В связи с особенностями развития поверхностных вен конечностей (имеют маленькие размеры и плохо заметны) и хорошей развитостью подкожной жировой клетчатки, внутривенные уколы грудничкам делают в поверхностные вены головы (преимущественно в области виска или лба), что связано с их фиксацией фасциями. В возрасте старше 3 лет внутривенные уколы выполняются, как правило, в поверхностные локтевые вены, хотя, при их плохой визуализации, возможно проведение инъекций в вены кисти и стопы.
Как правило, ребёнок привыкает к уколам и уже не испытывает сильного страха перед этой процедурой. Однако, для этого требуется правильная подготовка детей. Так, требуется сразу предупредить ребёнка о болезненности процедуры, не вводя его в заблуждение. Также следует помнить, что скорость введения препарата также сказывается на выраженности болевых ощущений. Если выполнялись подкожный или внутримышечный уколы, после процедуры рекомендуется местная обработка раствором спирта, что позволяет не только уменьшить болезненность, но и улучшить всасывание лекарств.
Рекомендуется избегать проведения уколов в места, куда ранее уже проводились инъекции, что также позволяет снизить выраженность болевых ощущений.
Уколы взрослым
Сложно представить лечение взрослого населения без применения уколов, потому что огромное количество лекарственных средств вводится путем инъекций. Кроме того, большое значение имеет внутривенное введение растворов в острых, угрожающих жизни ситуациях. В таких случаях нередко вместо того, чтобы несколько раз делать укол, устанавливают катетер (в вены локтевого сгиба или подключичный), что позволяет в течение очень короткого времени (несколько десятков секунд) повлиять на состояние пациента.
Уколы взрослым проводятся в соответствии с установленными правилами. Как правило, внутримышечные и подкожные уколы проводятся на дому обычными обывателями, не имеющими специального медицинского образования. В то же время для проведения внутривенных, внутрикожных и других видов инъекций требуется специальное образование, что связано не только с высокой вероятностью нарушения введения препарата (что сведет на нет его эффективность), но и возможными осложнениями.
В настоящее время уколы взрослым выполняются исключительно одноразовыми шприцами, что связано с профилактикой передачи различных инфекций, к наиболее тяжелым из которых следует отнести ВИЧ, гепатиты В и С. Ранее (еще 20 лет назад) широко использовались многоразовые шприцы и, нередко, иглы, которые после каждого пациента проходили специальную обработку. В связи с этим существовала высокая вероятность заражения пациента при повторном использовании шприца, контактировавшего с зараженной кровью.
К сожалению, не всегда инъекции применяются в лечебных целях. Так, внутривенные уколы взрослым и сегодня в определенных кругах лиц имеют высокую вероятность развития самых разнообразных осложнений. Как правило, это наркоманы, использующие внутривенное введение наркотических веществ. Для этих групп населения характерно не только пренебрежение элементарными правилами асептики (проведение уколов ранее использованными шприцами), но и правилами антисептиками (по признанию самих наркоманов, для разбавления психотропных веществ, находящихся в форме порошка, использовались слюна и водопроводная вода).
В большинстве случаев это не остается без последствий. Так, у наркоманов нередко обнаруживается поражение створок трикуспидального клапана, что проявляется инфекционным эндокардитом и нередко приводит к развитию сердечной недостаточности. Кроме того, на фоне изменения состояния иммунной защиты, у наркоманов, использующих для введения наркотика внутривенные уколы, значительно выше вероятность развития септических состояний.
Уколы пожилым
У лиц пожилого возраста нередко возникает потребность в введении тех или иных лекарственных средств с помощью уколов на дому. Как правило, все более распространенным препаратом, вводимым людьми пожилого возраста с помощью инъекций, является инсулин у пациентов с сахарным диабетом. Также достаточно часто требуется проведение инъекций по поводу дефицита витаминов (как правило, В12 и ряда других). Также, внутривенные уколы играют большую роль в стабилизации состояния пожилого пациента при развитии острых, угрожающих жизни состояний.
Однако, проведение уколов у пожилых людей имеет свои особенности, что обусловлено возрастными изменениями кожи (истончается, теряет эластичность), подкожно-жировой клетчатки (уменьшение толщины слоя) и сосудов. В связи с этим у них гораздо чаще наблюдаются кровотечения из мест инъекции или образуются гематомы. Также отмечается снижение эффективности работы иммунной системы, что может быть связано с плохим питанием, приемом глюкокортикостероидов по поводу сопутствующих болезней. Это приводит к повышению вероятности развития тромбофлебита.
Нередко, при если игла плохо зафиксирована в вене, у пожилых лиц происходит травма сосуда с развитием подкожного кровоизлияния, из-за чего приходится пунктировать другую вену.
Также пожилым пациентам нередко приходится делать уколы в полость сустава, что связано с широким распространением остеоартроза и различных аутоиммунных заболеваний.
Виды уколов

Любой укол подразумевает прокол кожи или других тканей человека иглой с последующим введением или забором веществ. Однако, в соответствии с глубиной или органом, в который вводится игла, принято выделять несколько видов уколов, применяемых для лечения человека:
- внутримышечный;
- внутривенный;
- подкожный;
- внутрикожный;
- внутрикостный;
- внутрибрюшной;
- эпидуральный;
- интракардиальный;
- интраартикулярный;
- интравитреальный;
- интракавернозный.
Внутримышечный укол
Внутримышечный укол является одним из самых распространенных видов введения лекарственных веществ в медицине. При этом виде инъекции осуществляется введение лекарственного средства напрямую в мышечную ткань.
Как правило, внутримышечный укол проводится если существует потребность в введении определенных видов лекарственных средств в небольших объёмах. В зависимости от химических свойств лекарственного препарата, после укола он может быть рассасываться как быстро, так и медленно.
Как правило, возможность проведения внутримышечного укола обусловлена большим количеством сосудов, проходящих через мышечную ткань. В связи с этим при этом виде инъекций скорость всасывания лекарственного вещества в системный кровоток гораздо выше, чем при подкожных или внутрикожных инъекциях. Также, в зависимости от места инъекции, возможное количество введенного лекарственного средства составляет от 2 до 5 миллилитров жидкости.
При внутримышечных инъекциях проводится:
- укол в дельтовидную мышцу;
- укол в ягодицу;
- укол в бедро (прямую и латеральную широкие мышцы).
Укол в вену
Укол в вену осуществляется для непосредственного введения жидких веществ в венозное русло. Как правило, внутривенные инъекции используются для введения определенных препаратов, что прописано в инструкции по их применению. Внутривенный укол, В зависимости от количества вводимого лекарственного средства, может быть произведен как для введения препарата из шприца, так и из капельницы.
Внутривенное введение препаратов может быть использовано для:
- коррекции дисбаланса электролитов;
- доставки лекарственных средств (в том числе, химиотерапии);
- переливания крови;
- восстановления объёма циркулирующей крови.
Укол в вену, по сравнению с другими видами инъекций, является самым быстрым способом доставки лекарственного средства в системный кровоток. Кроме того, биодоступность вводимого препарата составляет 100%.
Подкожный укол
При подкожном уколе препараты вводятся в подкожный слой (под эпидермис и дерму). Подкожные инъекции являются весьма эффективным способом введения вакцин и лекарственных препаратов, таких как инсулин, морфин, диацетилморфин и гозерелин.
Ткань, находящаяся под кожей, имеет незначительное количество кровеносных сосудов, в связи с чем здесь достигаются устойчивые, но медленные темпы всасывания веществ. Так, лекарственные препараты после подкожного укола всасываются медленнее, чем после внутримышечных инъекций и быстрее, чем после внутрикожных.
При инъекциях под кожу проводятся:
- уколы в живот (переднюю поверхность);
- внешнюю часть плеча;
- внешнюю часть бедра;
- в область под лопатками.
Внутрикожный укол
При внутрикожном уколе производится введение препарата непосредственно в кожу (которая состоит из эпидермиса и дермы). Процедура может иметь как диагностический, так и обезболивающий характер. Для ее выполнения требуется специальное обучение. При правильной технике выполнения укола наблюдается появление беловатого бугорка в виде лимонной корочки.
Другие виды уколов
При внутрикостных инъекциях происходит вливание препаратов непосредственно в костный мозг, что, по совокупности свойств, является альтернативой внутривенным инъекциям. Как правило, этот метод используется для вливания лекарственных средств в центральный кровоток при недоступности внутривенного доступа. Сравнение скорости попадания веществ в системный кровоток из мышц, вен и костного мозга показало, что скорость реабсорбции препарата при внутривенной и внутрикостной инъекциях практически идентична (оценка производилась на детях).
При внутрибрюшных уколах осуществляется введение лекарственных веществ непосредственно брюшную полость. В связи с высокой вероятностью инфицирования, этот вид уколов практически не выполняется у людей. Могут быть использованы при возникновении необходимости во вливании большого количества жидкости взамен утраченной крови в условиях отсутствия возможности проведения внутривенного доступа. Также этот метод ранее широко применялся для введения химиотерапевтических препаратов при лечении яичников.
При эпидуральном уколе введение лекарственного препарата осуществляется в эпидуральное пространство спинного мозга. Этот вид инъекции используется для обеспечения анестезиологического пособия (для обезболивания), диагностики (введения рентгеноконтрастных веществ) и терапевтического вмешательства (например, глюкокортикоидов). Впервые этот вид укола для проведения обезболивания был применен в 1921 году испанским военным хирургом Фиделем Пагесом.
При интракардиальном уколе введение препарата (как правило, адреналина), осуществляется непосредственно в миокард через четвертое межреберье. Ранее этот метод использовался только в чрезвычайных ситуациях. В настоящее время более предпочтительным является введение лекарств в эндотрахеальную трубку или напрямую в кость.
В настоящее время внутрисуставные уколы проводятся как с диагностической (для забора синовиальной жидкости), так и с лечебной (при ревматоидном, псориатическом артритах, подагре, тендините, бурсите, кистевом туннельном синдроме и, иногда, при остеоартрите) целями. Игла вводится в пораженный сустав, где он обеспечивает дозу любого из противовоспалительных средств.
При интравитреальных уколах осуществляется введение лекарственных веществ в глаз. Как правило, этот способ введения препаратов используется при лечении офтальмологических заболеваний. Манипуляция осуществляется только специально обученным персоналом.
Интракавернозный укол проводится в основание внешних половых органов у мужчин и используется для проверки эректильной дисфункции у мужчин. Могут приводить к различным осложнениями.
Техника выполнения уколов и возможные осложнения
Уколы взрослым выполняются в соответствии с регламентированным алгоритмом действий. Это направлено в первую очередь на усиление эффекта от проведенной инъекции, а также на уменьшение вероятности развития возможных осложнений, сопровождающих уколы. Также инструкция по применению, в большинстве случаев, не содержит технику выполнения инъекций. В связи с этим проводящему процедуру нередко приходится прибегать к изучению специализированной литературы.
Укол в ногу
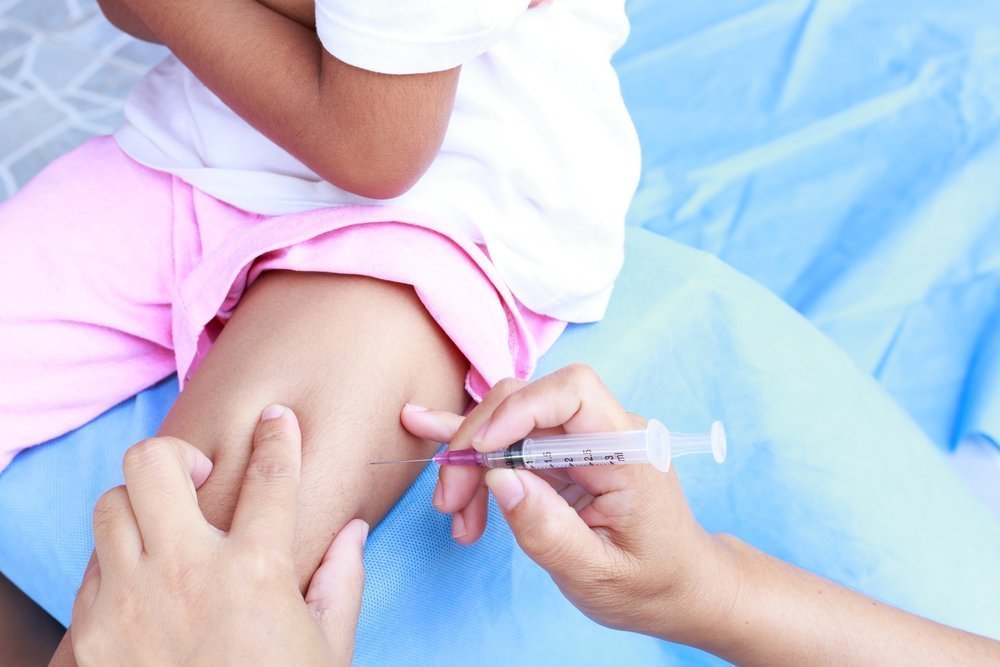
При внутримышечном уколе в ногу, в отличие от инъекции в дельтовидную мышцу, разрешается введение веществ, объёмом более 1 миллилитра. Как правило, при уколе в бедро вводятся лекарства на масляной основе, наркотические средства, антибиотики, седативные и противорвотные препараты.
Как правило, укол в бедро проводится в переднюю поверхность – в латеральную широкую и прямую части квадратной мышцы. Как правило, инъекции в прямую часть квадрицепса не рекомендуется проводить детям младше 7 месяцев и тем, кто не может ходить из-за потери мышечного тонуса (как правило, при ДЦП).
Укол в ногу, в большинстве случаев, делается в прямую часть квардрицепса произвольно в среднюю часть передней поверхности бедра. Как правило, если человек худощавый (в связи с чем толщина мышечного слоя и подкожной жировой клетчатки невелика), существует высокая вероятность повреждения надкостницы. В связи с этим рекомендуется создавать складку и держать шприц как «писчее перо».
Для того, чтобы найти место для укола в ногу в прямую часть квадрицепса, следует разделить переднюю поверхность бедра на три части по вертикали и горизонтали. Инъекцию проводят во внешний средний квадрант.
Как и при любой инъекции, предварительно обрабатывается место инъекции. После этого в обработанной области при фиксации кожи пальцами другой руки выполняется укол в ногу под прямым углом. При появлении крови (что говорит о попадании в сосуд), следует извлечь иглу и сделать инъекцию в другом месте. Если есть подозрение на слишком глубокое введение иглы (в надкостницу), следует немного оттянуть шприц.
Укол в бедро должен делаться в положении, при котором квадрицепс полностью расслаблен, что связано как с болезненностью проведения процедуры, так и с уменьшением вероятности перелома иглы. В таких ситуациях обломанный наконечник следует немедленно извлечь с помощью пинцета.
Уколы в живот
Подкожные уколы в живот, в большинстве случаев, осуществляются для введения инсулина у пациентов с сахарным диабетом 1 и 2 типов. Это связано с удобством проведения процедуры, а также с большой площадью поверхности, в которую возможно введение препарата без попадания в места предыдущих инъекций. Также подкожно могут вводиться камфора, кордиамин, морфин, промедол и ряд витаминов.
Уколы в живот делаются только после тщательной обработки места инъекции. После этого кожу захватывают пальцами левой руки в складку и делаются вкол иглы под углом 45 градусов в нижнюю часть складки на пару сантиметров. Препарат вводится медленно (со скоростью 1 миллилитр за 10 секунд). После извлечения иглы прикладывают вату, смоченную спиртом.
При уколах в живот возможно развитие осложнений, связанных с попаданием масляных растворов в сосуды (может стать причиной их эмболии). Также при этом способе введения имеется высокая вероятность развития осложнений, как правило, инфекционной природы, что обусловлено более низкими регенеративными возможностями подкожной жировой клетчатки. Как правило, при развитии инфекционного процесса отмечаются местные и общие признаки воспаления. При покраснении или уплотнении кожи в области введения лекарственного средства ставится согревающий компресс из 40% раствора спирта. Однако, эта манипуляция должна осуществляться специалистом.
Укол в ягодицу
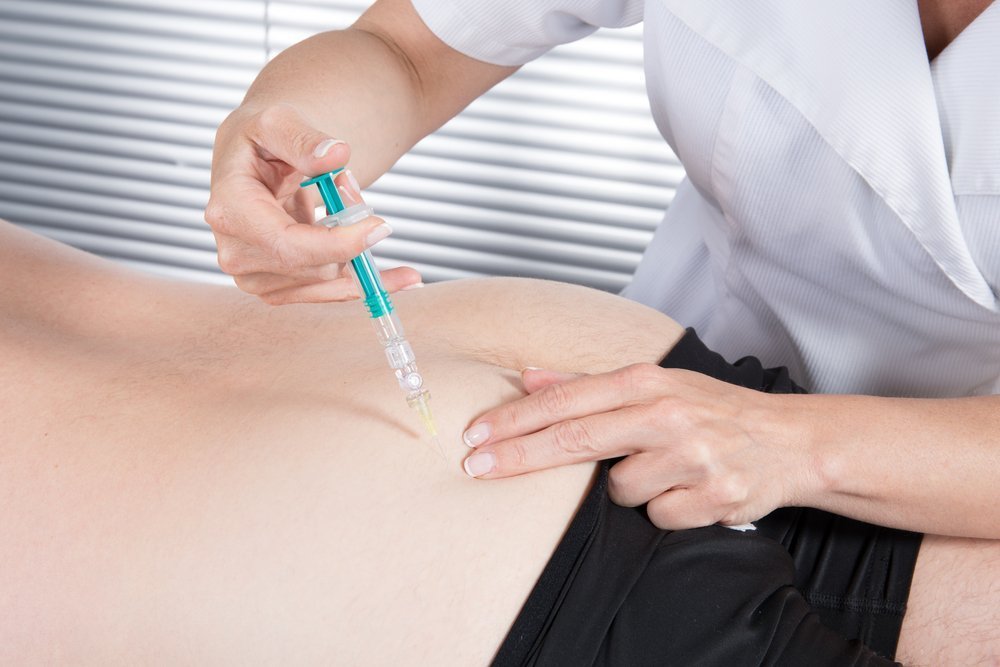
Укол в ягодицу делается только в верхний наружный квадрант, что связано с прохождением седалищного нерва и крупных сосудов. В связи с этим при этом виде внутримышечных инъекций зарубежными сообществами рекомендуется попытка аспирации перед введением лекарственного вещества.
Техника выполнения укола в ягодицу совпадает с процедурой проведения инъекции в бедро. Так, после предварительной обработки планируемого места инъекции кожа фиксируется (для облегчения прокола), после чего под прямым углом происходит введение иглы практически на всю длину (у грудных детей на 3 см) для того, чтобы при переломе проще было вытащить металлический обломок из мышцы. Скорость введения лекарственного средства зависит от его структуры. Так, гидрофильные вещества можно вводить достаточно быстро, в то время как препараты на масляной основе следует предварительно подогреть и вводить как можно медленнее (для снижения болевых ощущений).
Техника выполнения внутримышечных инъекций не имеет особых сложностей. В связи с этим эти уколы выполняют на дому достаточно часто. В то же время большинство осложнений связаны с незнанием места проведения инъекций, а также большим количеством подкожной жировой клетчатки у некоторых индивидуумов.
При уколах другой локализации
Укол в вену также является одним из самых частых видов инъекций, применяемых в современной медицине. Для проведения этой манипуляции требуется обучение специальным навыкам, что связано с высокой вероятностью развития осложнений.
Процедуру установки иглы в вену для дальнейшего использования с лечебной, диагностической и профилактической целями называют венепункцией. Как правило, у взрослых людей при проведении инъекции предпочтение отдают срединной вене локтевой ямки, что обусловлено отсутствием крупных нервов, проходящих в этой области.
Перед тем, как сделать укол в вену, осуществляется обработка спиртом области предполагаемой венепункции, после чего на плечо накладывается жгут с целью повышения давления в поверхностных венозных сосудах (для облегчения ввода иглы). Также для ввода иглы в просвет вены требуется зафиксировать кожу и только потом прокалывать ее. После проведения иглы в кожу нужно убедиться о нахождении внутри сосуда путем оттягивания поршня шприца на себя.
К наиболее частым осложнениям, связанным с внутривенными инъекциями, относят:
- воздушную эмболию;
- развитие тромбофлебита;
- пирогенные и аллергические реакции.
Осложнения при уколах в попу и бедро
Осложнения при внутримышечных уколах в попу и бедро при соблюдении правил выполнения процедуры развиваются достаточно редко и могут быть представлены:
- переломом иглы;
- повреждением нервных стволов;
- повреждением крупных сосудов;
- инфильтратом.
К перелому иглы при внутримышечных уколах в попу и бедро происходят при резком сокращении мышц во время инъекции, что в большинстве случаев связано с использованием тупой иглы. Также на вероятность развития этого осложнения влияет положение пациента (при уколе стоя частота несколько выше).
Повреждение нервных стволов при внутримышечных уколах в попу и бедро связано, как правило, с неверным выбором места инъекции с последующим введением лекарственного средства слишком близко к нерву. У пациента возникают жалобы на боль в месте укола и вдоль нерва, а также нередко развивается хромота. Симптомы могут наблюдаться в течение недели. В ситуациях, когда произошло непосредственное повреждение нерва (тупым концом иглы) или тромбирование сосуда, отвечающего за кровоснабжение нерва, могут возникать неврит, паралич, парез и нарушение чувствительности в конечности. Для лечения этого осложнения рекомендуется проконсультироваться со специалистом.
У здоровых людей, при своевременном обнаружении повреждения крупного сосуда при внутримышечных уколах в попу, тяжелых последствий, в большинстве случаев, не возникает. Если же повреждение вовремя не обнаружить и ввести лекарственное средство в системный кровоток, имеется высокая вероятность развития побочных эффектов, обусловленных лекарственным средством.
Внутримышечный укол в ягодицу и бедро, при нарушении правил асептики и антисептики, а также при введении раздражающих веществ, приводящих к воспалению, возможно образование инфильтрата, что проявляется краснотой, припухлостью и болезненностью. Также у пациента появляются жалобы на ограничение движений и локальную болезненность. При несвоевременном оказании медицинской помощи имеется высокая вероятность развития абсцесса – острого гнойного осложнения, при котором происходит расплавление тканей и сильная лихорадка.
Что лучше – укол в ягодицу или в бедро
Всасывание веществ в системный кровоток имеет примерно одинаковую скорость, в связи с чем преимуществ в лечении при внутримышечном выполнении укола в ягодицу перед инъекцией в бедро, нет. Однако, принято считать, что укол в бедро делается в ситуациях, когда в области ягодиц имеются ожоги, воспалительные процессы и абсцессы.
Имеется ли разница между уколом стоя и лежа
Как правило, укол стоя может выполняться при большинстве видов инъекций. Исключением являются внутримышечные уколы в бедро и внутривенные инъекции, что обусловлено высокой вероятностью развития осложнений.
Внутривенный укол стоя выполнять не рекомендуется. Это связано с тем, что в случае развития анафилактической реакции или эффекта от лекарственного препарата, пациент может потерять сознание, что чревато получением черепно-мозговой травмы при падении.
Допускается делать внутримышечный укол стоя в ягодицу и бедро, однако необходимым условием для выполнения этой процедуры является полное расслабление мышцы. Это связано с тем, что болезненность при выполнении инъекции в расслабленную мышцу гораздо выше.
В связи с этим, внутримышечный укол в ягодицу можно делать как стоя (перенося массы тела на другую ногу), так и лежа. Внутримышечный укол в бедро лучше делать лежа.
Что лучше – обезболивающие уколы или таблетки
Обезболивающие уколы представлены широким спектром лекарственных средств, которые делятся на две большие группы:
- центрального действия (наркотические и ненаркотические);
- периферического действия.
В соответствии с объёмом обезболивания, выделяют местный и системный эффекты. Как правило, местное обезболивание требуется для проведение оперативных вмешательств в амбулаторных условиях, в то время как системный обезболивающий требуется при тяжелых травмах, а также обширных вмешательствах в составе анестезиологического обеспечения.
Также на эффективность обезболивающих уколов оказывает значительное влияние место проведения инъекции. Так, эпидуральные уколы оказывают стойкий и быстрый (в течение нескольких десятков секунд) эффект по ликвидации болевых ощущений. В то же время внутривенные или внутримышечные уколы оказывают обезболивающий эффект с некоторой задержкой. В то же время внутрикожные и подкожные уколы обладают лишь локальным анестетическим эффектом.
Наиболее эффективные обезболивающие уколы представлены наркотическими анальгетиками, однако их применение сопровождается большим количеством осложнений. В момент введения лекарственного препарата наиболее тяжелым осложнением является остановка дыхания, что связано с угнетением дыхательного центра в продолговатом мозге. К отдаленным осложнениям относят развитие привыкания (при приеме тех же доз, что и раньше, обезболивающий эффект снижается) и зависимости (возникает сильное влечение к опиатам).
Существуют и менее эффективные обезболивающие уколы, более доступные для широкого использования (как правило, неопиодиные системные анальгетики, а также периферические местного действи).
Наиболее распространенный аналог обезболивающих уколов – таблетки. Однако, в связи с тем, что при внутривенных и внутримышечных инъекциях скорость попадания лекарственных средств в системный кровоток значительно выше, чем при пероральном применении, время достижения анестетиком рецепторов – мишеней также гораздо ниже. Кроме того, при внутримышечном введении препарат всасывается более равномерно, что позволяет добиться продолжительного обезболивающего эффекта.
Таким образом, обезболивающие уколы гораздо эффективнее, чем таблетки. Однако, они также менее удобны для применения, так как требуют наличия определенных инструментов и не всегда доступны на работе (при головных болях) или месте аварии.
Имеются ли аналоги уколов, не уступающие им по эффективности
К аналогам уколов можно отнести как методы по введению препаратов в организм, обеспечивающие местное действие лекарственных средств, так и методы, направленные на создание системного эффекта (которые подразделяются на энтеральные и парентеральные).
Аналог местных уколов может быть представлен мазями, пластырями, кремами, пастами и каплями. В то же время к аналогам для достижения системного эффекта действия лекарственных веществ, относят энтеральные и парентеральные средства (в соответствии со способом введения). К энтеральным относят сухие и жидкие лекарственные формы. Их попадание в системный кровоток обеспечивается всасыванием препарата из слизистой желудочно – кишечного тракта.
Аналогом внутривенных уколов при возникновении потребности в регулярном введении лекарственных препаратов в системный кровоток, являются катетеры (подключичный и периферический), а также порт-системы. Как правило, при установке катетеров требуется осуществление прокола вены иглой, которая в дальнейшем используется для устранения
Для установки порт-систем требуется проведение малоинвазивного хирургического вмешательства (не сопровождающегося обширной интраоперационной травмой). После установки порта не только облегчается введение лекарственных препаратов в системный кровоток, но и снижается частота осложнений. По сути, этот вид центральных катетеров на сегодняшний день широко используются для лечения онкологических заболеваний.
Чем чреват самостоятельный прием витаминов в уколах
Нередко люди начинают принимать витамины в уколах. Это может быть связано как с реально существующим дефицитом тех или иных витаминов в организме, так и с потребностью пациента в достижении тех или иных целей (как правило, это молодые люди, желающие достигнуть более выраженного анаболического эффекта).
Также, нередко под «витаминами» в уколах подразумевают различные соединения, не имеющие отношения к этому виду веществ. Так, к витаминам относят соединения, связывающиеся с активным центром ферментов организма и необходимые для его функционирования. Ферменты не выполняют энергетической или пластической функции.
Осложнения, связанные с приемом витаминов в уколах, делятся на связанные:
- с проведением процедуры;
- действием лекарственного вещества.
Как правило, чаще всего витамины вводятся внутримышечно, в связи с чем возможно развитие всех осложнений, характерных для этого вида инъекций.
В то же время при слишком большом количестве введенного лекарственного вещества осложнения, которые вызывают витамины как в уколах, так и таблетках, проявляются симптомами гипервитаминоза. Как правило, внешние проявления этого состояния определяются конкретным витамином.
Отличаются ли показания для уколов на дому и в больнице
Показания для уколов на дому и в больнице определяются в соответствии с клинической конкретной ситуацией, которая зависит от состояния пациента и сложности проведения манипуляции.
Так, тяжелое состояние пациента нередко связано с развитием острых состояний, представляющих угрозу жизни. В таких случаях уколы проводятся в имеющихся условиях при наличии квалифицированного персонала. Проведение инъекций в таких ситуациях направлено на спасение жизни. В то же время, если показания для уколов возникли у пациента в тяжелом состоянии при нахождении в медицинском учреждении, их проведение более безопасно в связи с наличием реанимационной бригады, которая, как правило, и будет проводить необходимые процедуры.
В последнее время реформы здравоохранения в России ставит перед медицинским учреждением такую цель, как сокращение койко-дня. То есть пациент должен быть выписан как можно быстрее. Однако, в большинстве случаев, прием препаратов должен носить длительный характер (10 и более дней, в зависимости от основного заболевания), в связи с чем показания для уколов сильно расширяются.
Также показания для уколов на дому существенно расширяются при наличии хронических заболеваний, требующих длительного приема препаратов (наиболее ярким примером является сахарный диабет). Пациент сам отслеживает время проведения уколов, и проводит их в соответствии с инструкцией.
Следует ли изучать инструкцию по применению уколов
Перед тем, как сделать уколы, инструкция по применению должна быть внимательно изучена выполняющим процедуру. Это связано, в первую очередь, с тем, что неверная дозировка, а также место введения препарата может стать причиной развития различных осложнений при практически любом виде инъекций.
Вне зависимости от вида проводимых уколов, инструкция по применению лекарственного средства содержит следующие данные:
- форму выпуска, состав и упаковку;
- показания;
- противопоказания;
- дозировку;
- влияние на беременность;
- взаимодействие с другими препаратами;
- условия и сроки хранения;
- возможные побочные эффекты.
Существует ли оптимальное время для уколов
Как правило, оптимальное время для уколов определяется свойствами вводимого лекарственного препарата и целями его введения.
Так, если это препараты инсулина, то различают препараты длительного действия (направлены на поддержание постоянного уровня глюкозы в плазме крови, в связи с этим вводятся 1 или 2 раза в сутки) и короткого (направлены на компенсацию уровня глюкозы после еды, в связи с чем принимаются до употребления пищи).
В то же время, если необходимо осуществить введение антибиотиков, то предпочтение отдают длительно действующим препаратам, обладающим наименьшим количеством побочных эффектов. В таком случае введение препаратов осуществляется в то время, когда концентрация лекарственного средства снижается ниже порогового уровня.
Какие особенности имеют препараты для уколов
Препараты для уколов должны обладать рядом свойств, что связано с их непосредственным введением в ткани организма. Так, они обязательно должны быть стерильными (исключением являются вакцины, цель которых – создание иммунной защиты).
В то же время, в соответствии со свойствами, некоторые препараты для уколов могут быть введены только определенным способом. Так, внутривенно нельзя вводить масляные растворы и вещества, обладающие раздражающими свойствами.
Также не следует вводить раздражающие средства в подкожную жировую клетчатку (из-за высокой вероятности развития инфильтрата), хотя нередко снижение концентрации препарата снижает его повреждающие свойства.