Гайморит
Голубев Михаил Аркадьевич
Диденко Владимир Андреевич
Описание
Гайморит – это воспалительный процесс слизистой оболочки верхнечелюстных придаточных пазух носа.
Симптомы
При гайморите отмечаются заложенность носа и обильные выделения. Отделяемое из полости носа может быть слизистым, слизисто-гнойным, гнойным и отходить при сморкании, либо стекать по задней стенке глотки Больные жалуются на чувство боли, распирания, давления в области воспаленной пазухи, общую головную боль. Головные боли являются одним из ведущих симптомов острых синуситов. Боль локализуется в области лица, переносья и надбровья, может отдавать в верхние зубы. Боль усиливается, если пациент опускает лицо вниз. Усиление боли происходит и при пальпации. Обоняние снижается или пропадает совсем, голос становится гнусавым. Нарушение носового дыхания при синуситах может носить как периодический, так и постоянный характер, быть односторонним или двусторонним и являться результатом обструкции носовых ходов, вызванной отеком или гиперплазией слизистой оболочки, полипами или патологическим секретом. При односторонних синуситах затруднение носового дыхания обычно соответствует стороне поражения.
При выраженном остром процессе интенсивность указанных симптомов может возрастать, присоединяются признаки общей интоксикации. Возможны развитие реактивного отека век и орбитальные осложнения (чаще у детей), отечность мягких тканей лица.
Могут отмечаться симптомы общей интоксикации: повышение температуры тела, утомляемость. Острая фаза заболевания длится обычно 2 недели и если ее не лечить, то гайморит переходит в хроническую форму, проявляющуюся постоянной заложенностью носовых пазух, периодическим отхождением сгустков слизи по задней стенке глотки, гнусавым голосом. Температура при этом обычно не повышается. Для аллергической формы гайморита характерно волнообразное течение с периодическими обострениями и улучшениями общего состояния.
Формы
В зависимости от первичного очага инфекции выделяют риногенный, гематогенный, одонтогенный, травматический гайморит.
Причины
Как правило, гайморит развивается на фоне других воспалительных инфекционных заболеваний носоглотки, а также как следствие воспаления корней четырех задних верхних зубов.
Острый синусит может иметь инфекционную этиологию: вирусную (90-98% случаев), бактериальную (2-10% случаев) или грибковую, а также вызываться факторами, такими как аллергены и раздражающие вещества.
Вторичная бактериальная инфекция околоносовых пазух после перенесенной
вирусной инфекции верхних дыхательных путей развивается у 0,5–2% взрослых и у 5% детей.
Среди бактериальных возбудителей наиболее значимыми в настоящее время являются – Streptococcus pneumoniae (19 - 47%), Haemophilus influenzae (26 -47%), ассоциация этих возбудителей (около 7%), реже – β - гемолитические стрептококки не группы А (1,5-13%), S. pyogenes (5 - 9%), не β- гемолитические стрептококки (5%), S. aureus (2%), M. сatarrhalis (1%), H. Parainfluenzae (1%), редко - грамотрицательные патогены. Отмечается увеличение доли (около 10%) «атипичных» возбудителей - хламидий, микоплазм и доля грибковой инфекции.
Патогенетическим фактором острых синуситов может быть привычка к частому высмаркиванию. Очищение полости носа посредством высмаркивания создает давление порядка 60-80 мм рт. ст., которого достаточно для проталкивания инфицированного секрета из среднего или верхнего носового хода в полость пазухи.
Предрасполагающими факторами развития гайморита могут быть снижение иммунитета, общее переохлаждение, травмы носовой перегородки, аллергические заболевания.
Методы диагностики
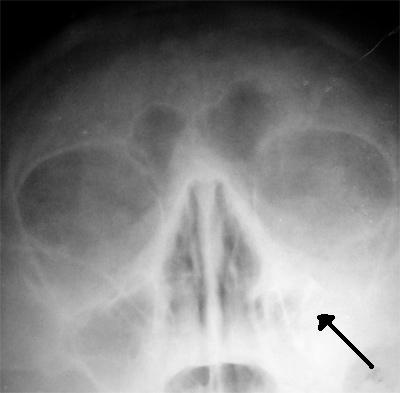
Диагноз гайморит устанавливается на основании симптомов и визуального осмотра. Для гайморита характерно появление тянущей боли при медленном наклоне туловища вперед. Подтверждается диагноз с помощью рентгеновского исследования, при котором выявляется очаг затемнения в проекции верхнечелюстной пазухи. Проведение диафаноскопии позволяет выявить снижение пневматизации верхнечелюстной и лобной пазух. Проведение компьютерной томографии – наиболее значимый метод диагностики синуситов. При необходимости назначают проведение мультиспиральной томографии верхнечелюстного синуса.
При физикальном осмотре: выявляются риноскопические признаки синуситов: отделяемое в носовых ходах, гиперемия, отечность и гиперплазия слизистой оболочки.
Из лабораторных исследований рекомендуется выполнить - бактериологическое исследование отделяемого из придаточной пазухи носа с определением вида возбудителя и его чувствительности к антибактериальным препаратам.
Основные используемые лабораторные исследования:
Клинический анализ крови (общий анализ крови, лейкоцитарная формула, СОЭ):
Отмечаются лейкоцитоз и ускорение СОЭ при обострении.
Посев содержимого пазух на микрофлору (включая Haemophilus influenzae, Streptococcus pneumoniae, Staphylococcus aureus, гемолитический стрептококк группы А).
Посев на грибы рода Aspergillus, Candida.
Диагностика возбудителей ОРВИ, ПЦР-методом (аденовирусной инфекции, риновирусов).
Основные используемые инструментальные исследования:
- Рентгенография околоносовых пазух.
- Ультразвуковое исследование околоносовых пазух.
- Эндоскопическое исследование полости носа и околоносовых пазух.
- Диафаноскопия.
- Проведение диагностической пункции и зондирование.
Дополнительные используемые инструментальные исследования:
- Компьютерная томография.
- Мультиспиральная томография верхнечелюстного синуса.
Лечение
Лечение гайморита заключается в назначении антибиотиков широкого спектра действия. Возможно промывание придаточных пазух антисептиками. Для улучшения носового дыхания и уменьшения отека слизистой назначают сосудосуживающие препараты (отривин, галазолин и др.). В случае аллергической природы гайморита назначают антигистаминные средства. При развитии тяжелого гнойного процесса в пазухах и неэффективности фармакотерапии, назначают пункционное промывание пазух. При этом выполняется пункция пазухи («прокол») через ротовую полость под местной анестезией с дальнейшим промыванием её физрастворами и растворами антисептиков. При развитии хронического гайморита, не поддающегося консервативному лечению, проводят операцию, которая заключается в формировании постоянного отверстия между верхнечелюстной пазухой и полостью носа.
Осложнения
Грозными осложнениями гайморита могут быть развитие менингита, тромбозов кавернозных синусов (венозные синусы твердой мозговой оболочки), абсцесс мозга, отит, поражение сердца.
Профилактика
Профилактикой гайморитов является предотвращение и своевременное лечение всех возможных первичных очагов инфекций (заболеваний носоглотки, зубов).
Какие вопросы следует задать врачу
Какие исследования нужно провести для уточнения диагноза?
Насколько опасно заболевание?
Нужно ли в данном случае оперативное лечение?
Советы пациенту
При подозрении на наличие гайморита нужно обязательно обратиться к врачу.
Следует пить больше жидкости. Это способствует разжижению секрета и увлажнению слизистых оболочек синусов.
Полезны паровые ингаляции – для снятия симптомов раздражения слизистой и ее сухости. Можно использовать ингаляции через небулайзер с обычным стерильным физраствором.
Следует избегать резкого высмаркивания с большим давлением. Это может протолкнуть бактерии из носа в пазухи.
Следует орошать полость носа солевыми растворами, чтобы увлажнить слизистую и очистить нос от слизи.
Не нужно переохлаждаться.
Использованные источники
Читайте также