Кардиомиопатия — собирательное определение болезней сердца, при которых происходит изменение сердечной мышцы без поражения коронарных артерий. Иногда такая патология возникает под действием внешних факторов — злоупотребление алкоголем, отравления, другие болезни и прочее. Однако в некоторых случаях кардиомиопатия является первичной, то есть возникает как отдельное заболевание. Чем может быть вызвано перерождение миокарда, как его обнаружить и лечить, расскажет MedAboutMe.
Причины болезни сердца кардиомиопатии
Первичная кардиомиопатия, в отличие от вторичной, часто проявляется уже в подростковом или молодом возрасте. Иногда установить точные причины болезни сердца сложно, в этом случае она диагностируется как идиопатическая. При этом все же врачи выделяют возможные факторы, которые приводят к перерождению клеток мышечного слоя (кардиомиоцитов):
- Наследственность, которая приводит к спонтанной мутации генов.
- Гормональные нарушения (прежде всего, воздействие соматотропина и катехоламинов).
- Аутоиммунные заболевания, в частности, системная склеродермия.
- Аллергии.
- Воспаления сердечной мышцы в прошлом. Причиной болезни сердца могут стать перенесенные ранее вирусы гриппа, Коксаки, простого герпеса и прочих, а также бактериальные миокардиты. Если болезнь развивается на фоне инфекции, диагностируется вторичная кардиомиопатия.
- Токсическое воздействие на миокард, радиационное поражение.
И все же в большинстве случаев причины болезни сердца остаются невыясненными.
Виды болезни сердца первичная кардиомиопатия
Под понятием первичной кардиомиопатии объединяется ряд болезней сердца, поэтому при постановке диагноза очень важно установить конкретный вид патологии. Как правило, речь идет о трех типах:
- Дилатационная — расширение предсердий и желудочков, увеличение сердца в размерах. Патология сказывается на сократительной способности миокарда, вызывает существенные нарушения гемодинамики, поскольку сердцу сложно перекачивать кровь по широким полостям.
- Гипертрофическая — утолщение всей мышечной сердечной ткани, в размерах увеличиваются стенки и перегородка, при этом само сердце остается таким же по размеру. В результате размер камер существенно уменьшается вплоть до того, что в некоторых случаях отток крови из левого желудочка практически прекращается. Такие болезни сердца провоцируют застой крови в легких, аритмии, коронарную недостаточность.
- Рестриктивная — замещение мышечной ткани фибринозной. Чаще всего патология развивается в левом желудочке, стенки теряют способность сокращаться, становятся жесткими, а перегородка расширяется. В результате камера сердца не может адекватно сокращаться и перекачивать кровь. Это наиболее редкий вариант первичных кардиомиопатий.
Иногда в отдельную группу выделяют аритмогенную правожелудочковую кардиомиопатию. При этой болезни сердца страдает стенка правого желудочка — мышечная ткань стенки замещается соединительной или жировой. Правая часть сердца отвечает за перекачивание венозного потока крови, поэтому у пациентов с такой патологией наблюдается венозный застой.
Симптомы нарушений работы сердца
Кардиомиопатии сказываются на работе сердца и, в первую очередь, на его сократительной способности. При всех формах патологии миокард не способен полноценно перекачивать кровь, это вызывает застойные явления, ишемию, аритмии и другие опасные состояния. При этом далеко не всегда кардиомиопатия проявляется ярко выраженными симптомами. Например, рестриктивная форма может приводить к внезапной остановке сердца, при этом до приступа человек не жалуется на существенные недомогания.
Однако в большинстве случаев болезни сердца все же проявляются некоторыми симптомами. Среди них:
- Одышка (бывает при всех формах, один из характерных признаков нарастающей сердечной недостаточности).
- Удушье.
- Длительная ноющая боль в груди или приступы острой боли.
- Общая слабость, головокружения.
- Отечность нижних конечностей.
- Нарушение периферического кровообращения — синие или белесые кончики пальцев, невозможность согреть руки и ноги в холодное время.
- Нарушения ритма, в том числе брадикардия (уменьшение частоты сердечных сокращений) и тахикардия (учащение сердцебиения).
Диагностика: УЗИ сердца и другие методы
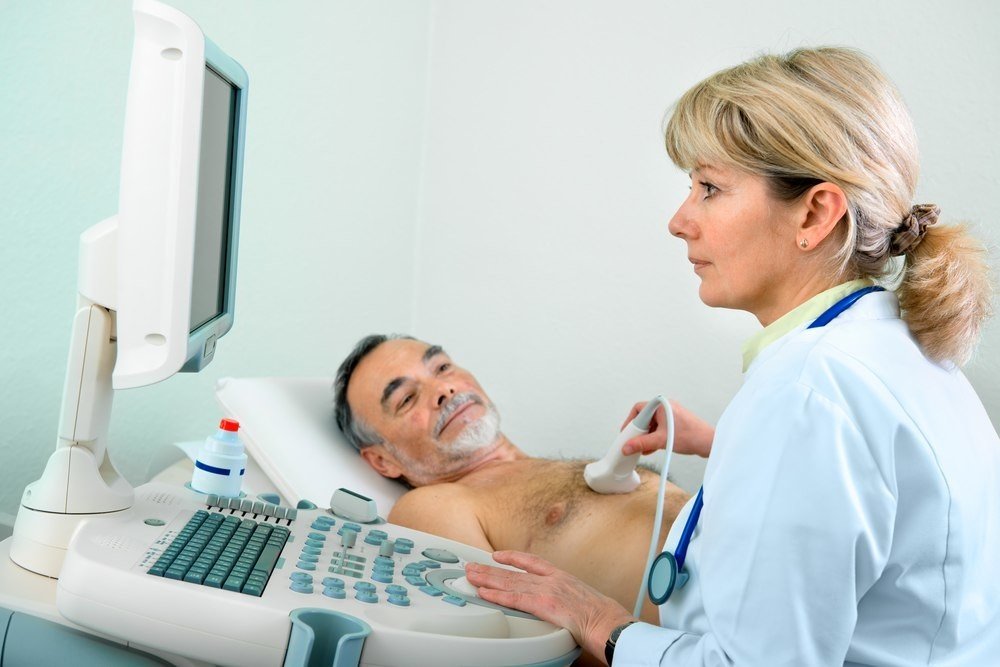
Заподозрить кардиомиопатию можно при плановом осмотре у кардиолога и прохождении ЭКГ. При этом нужно понимать, что электрокардиограмма не является достаточным диагностическим методом при патологиях миокарда, а может лишь указать на нарушения, вызванные этой болезнью сердца.
Поэтому при подозрении на кардиомиопатию пациенту, прежде всего, назначается УЗИ сердца (эхокардиография). Поскольку этот метод диагностики позволяет подробно рассмотреть миокард и камеры, он помогает врачу увидеть гипертрофические изменения, уплотнения, расширения желудочков и прочее. Кроме этого, кардиолог порекомендует дополнительные обследования. В число важных процедур при кардиомиопатиях входят такие:
- Рентгенография.
- МРТ и КТ сердца.
- Эндомиокардиальная биопсия (помогает выявить изменения в кардиомиоцитах).
- Суточный ЭКГ-мониторинг.
Все обследования призваны отличить кардиомиопатию от других заболеваний. Например, у людей старше 40 лет ее часто путают с распространенной ишемической болезнью сердца, а у детей нарушения связывают с врожденными или приобретенными пороками.
Лечение болезни сердца
Прогноз для пациентов с кардиомиопатиями неблагоприятный. Перерождение сердечной мышцы вызывает нарастающую сердечную недостаточность, которая, в конце концов, приводит к смерти. Например, пятилетняя выживаемость людей с дилатационной кардиомиопатией составляет всего 30%. Рестриктивная форма, кроме этого, опасна еще и образованием тромбов, которые приводят к инфаркту миокарда.
К сожалению, сейчас нет эффективного метода лечения болезни сердца первичной кардиомиопатии. При таком диагнозе врачи назначают поддерживающую терапию. Основной целью в данном случае является устранение риска развития опасных для жизни состояний, но вернуть сердечную мышцу в норму с помощью медикаментов на сегодняшний день невозможно.
Консервативное лечение болезни сердца предполагает такие препараты:
- Диуретики (помогают снять застойные явления в легких и сердце).
- Сердечные гликозиды (улучшают сократительную способность миокарда).
- Противоаритмические средства (устраняют разные виды аритмий).
- Антикоагулянты (предотвращают образование тромбов).
Пациентам важно придерживаться здорового образа жизни. В первую очередь, это касается отказа от вредных привычек — курения и употребления алкоголя. Также благоприятно на общее состояние сердца влияет бессолевая диета с минимальным содержанием животных жиров.
Если медикаментозное лечение болезни сердца не улучшает состояние больного, может быть назначена операция. При гипертрофической и рестриктивной кардиомиопатии проводят удаление разросшихся уплотненных частей миокарда, иногда с протезированием клапанов. Однако наиболее эффективным, хотя и наиболее радикальным, методом лечения является пересадка сердца.











