Спондилит — общее название для целого ряда заболеваний, при которых возникает воспаление позвоночника. Поначалу человек ощущает лишь незначительные боли и дискомфорт, но если суставы не лечить, рано или поздно процесс приведет к их сращиванию и одеревенению позвоночного столба. MedAboutMe разбирался, почему может возникнуть такое воспаление суставов и можно ли его устранить.
Причины воспаления суставов позвоночника
Врачи разделяют две группы спондилитов — специфический и неспецифический. В первом случае причиной воспаления становятся различные инфекции, как правило, бактериальные. Так, большая часть специфических спондилитов возникает вследствие заражения туберкулезом. В этом случае инфекция поражает грудной и шейный отделы позвоночника и постепенно приводит к формированию горба и параличу рук. Такое развитие заболевания крайне неблагоприятно, поскольку постепенно воспаление распространяется на спинной мозг, вызывает серьезные гнойные процессы.
Среди других причин воспаления врачи выделяют такие заболевания:
- Бруцеллез (чаще страдает поясничный отдел позвоночника).
- Тиф (в этом случае спондилит отличается быстрым прогрессированием и разрушением позвонков).
- Сифилис (редкое осложнение, встречающееся у людей с ослабленным иммунитетом).
- Гонококковая инфекция.
- Стафилококковое и стрептококковое поражение.
- Заражение трихомонадой.
- Инфицирование грибками.
Неспецифические причины воспаления не связаны с конкретным возбудителем. Спондилит в этом случае развивается как следствие нарушения работы организма. Так, поражение позвоночника часто происходит на фоне псориаза или ревматизма. К этой группе воспалений врачи относят наиболее распространенный вид заболевания — анкилозирующий спондилит (болезнь Бехтерева). Первые симптомы проявляются уже в молодом возрасте, патологический процесс затрагивает верхнюю часть позвоночного столба. С прогрессированием болезни поражение распространяется на плечи, тазобедренные суставы, ноги и даже ребра. Причины воспаления в данном случае — аутоиммунные процессы, поэтому лечением анкилозирующего спондилита занимаются ревматологи.
Симптомы воспаления: боль в спине, онемение
Симптомы специфических спондилитов, как правило, проявляются на фоне основного заболевания, поскольку такие воспаления суставов являются вторичными. При бактериальном поражении позвоночника может появляться лихорадка и общее ухудшение самочувствия, а на коже спины — открываться гнойные раны. В самых тяжелых случаях инфекция разносится с кровью по всему телу, возникает опасный для жизни сепсис.
Характерным симптомом спондилитов любой этиологии является выраженная ноющая боль в спине. Наиболее интенсивна она вечерами или после нагрузок. В зоне пораженного участка позвоночника кожа может краснеть, наблюдается локальное повышение температуры.
Среди других признаков воспаления врачи также называют следующие:
- Утрата подвижности в спине.
- Боль в тазобедренном и других суставах тела.
- Боль в ногах, увеличивающаяся при движении.
- Онемение, потеря чувствительности (симптом связан с повреждением спинномозговых нервов).
- Недержание мочи и кала.
- Параличи конечностей.
Анкилозирующий спондилит может со временем давать осложнения на глаза, такое течение болезни наблюдается у трети пациентов. В этом случае у человека проявляются такие симптомы:
- Боль в глазах.
- Покраснение, чувство жжения.
- Светобоязнь.
- Понижение остроты зрения.
Воспаление суставов позвоночника дает осложнение на другие органы и системы. Поэтому если пациент со спондилитом не начинает лечение вовремя, у него могут возникать инфекции мочевого пузыря, расстройства желудочно-кишечного тракта, миалгия и прочее.
Со временем воспаленные суставы сращиваются, это приводит к одеревенению спины и искривлениям позвоночника. Если процесс локализируется в грудном отделе, деформация сказывается на работе легких и сердечно-сосудистой системы. Передавливание сосудов в области шеи приводит к нарушению кровообращения в головном мозге. В результате человек страдает от головокружений и головных болей, может падать в обмороки, ему сложно концентрироваться.
Диагностика воспаления суставов

Предварительный диагноз «спондилит» врач может поставить уже в ходе осмотра пациента и на основе его жалоб. После этого человек направляется на дополнительные обследования, которые помогут выявить причину воспаления и его стадию.
Рекомендуемая диагностика при подозрении на спондилит включает в себя:
- Анализы крови (общий и биохимический). Помогают выявить наличие воспалительного процесса и его интенсивность.
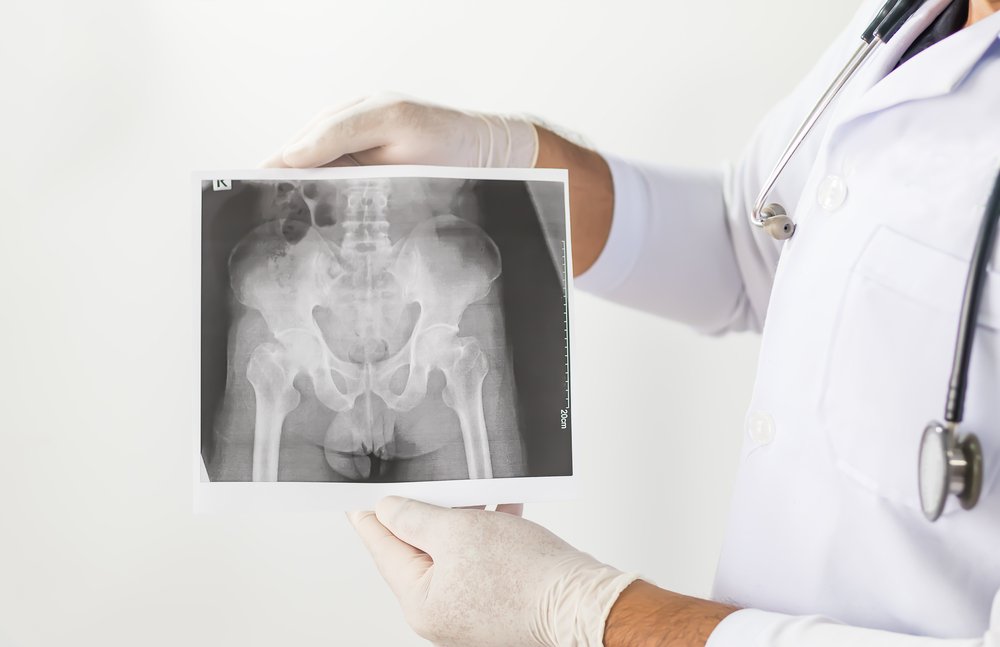
- Рентген позвоночника. Наиболее информативный метод обследования, который дает возможность точно увидеть воспаление, его локализацию, а также состояние позвонков (в том числе их сращение).
- Компьютерная томография (КТ). Назначается как дополнительный метод диагностики, если рентген был малоинформативен. С помощью КТ можно выявить очаг воспаления с высокой точностью.
- Биопсия. Исследование дает возможность точно установить причину болезни, в частности, выявить инфекцию.
Лечение суставов позвоночника
Лечение спондилита зависит от его причины. Основой терапии специфических форм являются антибактериальные препараты. Назначаются они после анализов на чувствительность к антибиотикам и точного выявления возбудителя болезни. Если курс подобран правильно, а лечение начато вовремя, воспаление суставов удается полностью устранить.
Неспецифические спондилиты аутоиммунной природы, в том числе и болезнь Бехтерева, лечатся глюкокортикостероидами (прендизолон) и иммунодепрессантами (метотрексат). Болезни этой категории являются хроническими, поэтому лекарства помогают замедлить их прогрессирование, свести к минимуму рецидивы. Дополнительно при любых формах спондилита, для снятия симптомов, назначаются нестероидные противовоспалительные препараты, анальгетики и миорелаксанты.
Кроме медикаментов, пациентам рекомендована дополнительная терапия:
- Массажи.
- ЛФК и плаванье.
- Дыхательная гимнастика.
- Ношение ортопедических корсетов.
- Физиотерапия.
- Прогревания.
В крайних случаях, если воспаление привело к необратимым последствиям, а консервативная терапия не дает нужного эффекта, назначается операция. В ходе хирургического вмешательства удаляются секвестры (омертвевшие участки тканей), при необходимости вставляются стабилизирующие металлические конструкции.