Осенне-зимний период — пора простудных и вирусных болезней, в том числе уха, горла и носа. Как понять, что пора посетить врача-оториноларинголога, расскажем в этой статье.
Болезни холодного периода: ринит
Ринит (насморк) — это заболевание, которое может иметь самостоятельную природу или являться симптомом инфекции. Причиной развития ринита в большинстве случаев становятся случаи переохлаждения отдельных областей тела, к примеру, поясницы и ног. В случае ослабления защитных сил организма возможно присоединение инфекции — вирусной либо бактериальной.
Медики выделяют основные стадии болезни:
- первая — появление озноба, ощущение дискомфорта, сухие слизистые оболочки;
- вторая — наблюдаются обильные носовые выделения, сильные головные боли, появление общей слабости, случаи повышения температуры тела;
- третья — слизь, выделяемая из носа, становится густой, усиливается головная боль, а также развивается общая слабость.
В случае неправильного лечения болезней подобного рода или полного его отсутствия возможна активизация воспалительных процессов в области среднего уха либо околоносовых пазух, то есть развитие синусита.
Основным направлением лечения ринита является ликвидация симптоматики и профилактика осложнений. Первые дни болезни лучше провести дома и не выходить на улицу. Лечение болезней такого рода предполагает применение сосудосуживающих препаратов. Но к ним следует относиться осторожно, потому как длительное использование такого рода медикаментов (больше семи дней) способно спровоцировать увеличение отека слизистой оболочки и лекарственное привыкание. Поэтому в целях увлажнения слизистой, а также очищения дыхательных ходов врач иногда назначает солевой раствор либо препарат, изготовленный на основе соленой морской воды. Если причиной ринита становится бактериальный возбудитель, лечение болезней проводится с использованием антибиотиков. В случае значительного скачка температуры допускается прием жаропонижающих препаратов.
Отит: симптомы болезни и причины развития
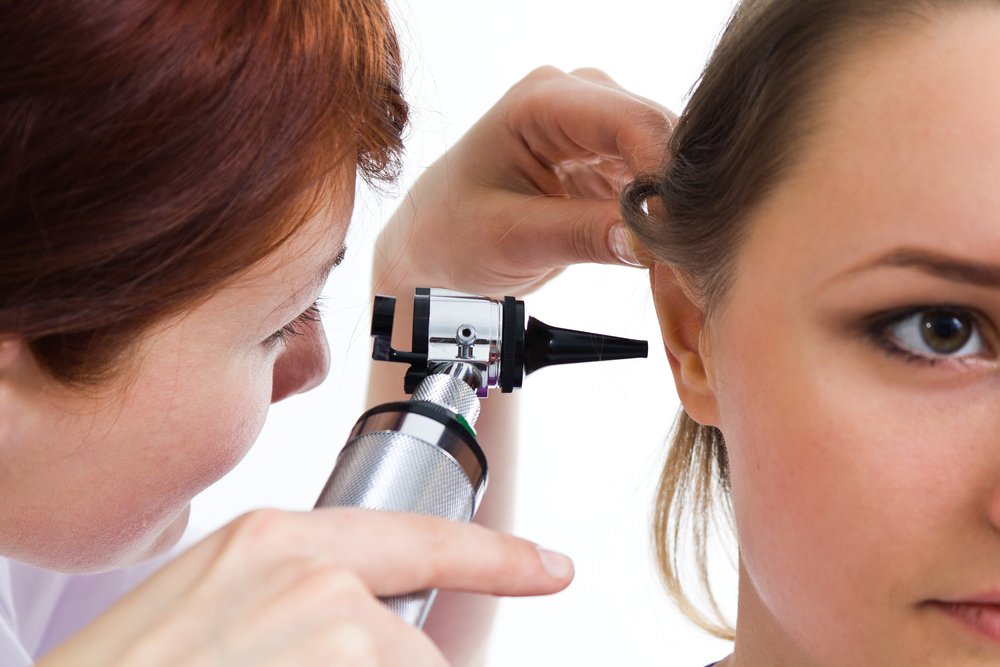
Отит — это процесс воспаления, развивающийся в среднем либо наружном ухе. Отиты составляют почти четвертую часть всех ЛОР-болезней. Факторов заболевания немало — оно способно развиваться на фоне ОРЗ, ОРВИ, гриппа, ринита и прочих недугов. Помимо того, причиной отита иногда становится переохлаждение, к примеру, попадание холодной воды в ушную раковину или долговременное воздействие холодных воздушных масс.
Симптомы болезни способны появиться из-за:
- Неправильного выполнения гигиенических процедур — не следует проявлять особое усердие во время чистки ушей ватными палочками. Это иногда приводит к появлению микротравм, через которые возможно проникновение инфекции.
- Воздействия необычных для человеческого организма возбудителей — допустим, во время поездок в жаркие страны.
При неграмотной организации лечения отит способен перейти из острой формы в хроническую, поэтому игнорировать его нельзя. Если появились симптомы болезни, затягивать с визитом к врачу не стоит.
При лечении отита наружного уха, как правило, назначаются антибиотики, антисептики, противогрибковые, а также противовоспалительные средства. Важное значение имеет соблюдение гигиены уха.
В процессе лечения среднего отита, в особенности на начальной стадии заболевания, основным направлением является улучшение вентиляционных способностей уха. В случае необходимости врач назначает жаропонижающие и обезболивающие средства. При появлении осложнений (гнойный отит) проводится антибактериальное лечение. Консультация врача при появлении симптомов болезни необходима и для грамотного подбора капель, так как не все из них можно применять при повреждении барабанной перепонки.
В случае гнойной, экссудативной или хронической формы отита, а также при развитии осложнений (менингит либо мастоидит), которые сопровождаются резкой болью и интоксикацией, может быть назначена хирургическая операция. Допустим, острый гнойный отит лечат путем разрезания барабанной перепонки и очищения полости среднего уха. Процедура проводится с использованием анестезии. Более продолжительное дренирование обеспечивается способом введения в среднее ухо шунта. Для избавления от хронического отита проводят санирующие хирургические вмешательства и последующую тимпанопластику — восстановление барабанной перепонки, а также слуховых косточек.
Основные симптомы гайморита
Признаками гайморита являются:
- головная боль;
- общая слабость;
- слизистые, а иногда и с примесью гноя выделения из полости носа;
- затрудненное носовое дыхание.
Если вовремя не провести лечение этого недуга, он может приобрести хроническую форму, а воспалительный процесс — распространиться на область околоносовых пазух, ушных раковин, глазниц, головного мозга.
В процессе лечения гайморита для улучшения оттока слизи врач может назначить сосудосуживающие лекарства, муколитики. В целях уменьшения воспалительного процесса применяются топические кортикостероиды. В случае гнойного воспаления используется антибактериальное лечение.
В некоторых ситуациях врач может назначить прокалывание стенки пазухи верхней челюсти и последующую процедуру промывания, которая проводится с использованием общего либо местного наркоза.
Тонзиллит: хирургическое лечение болезней
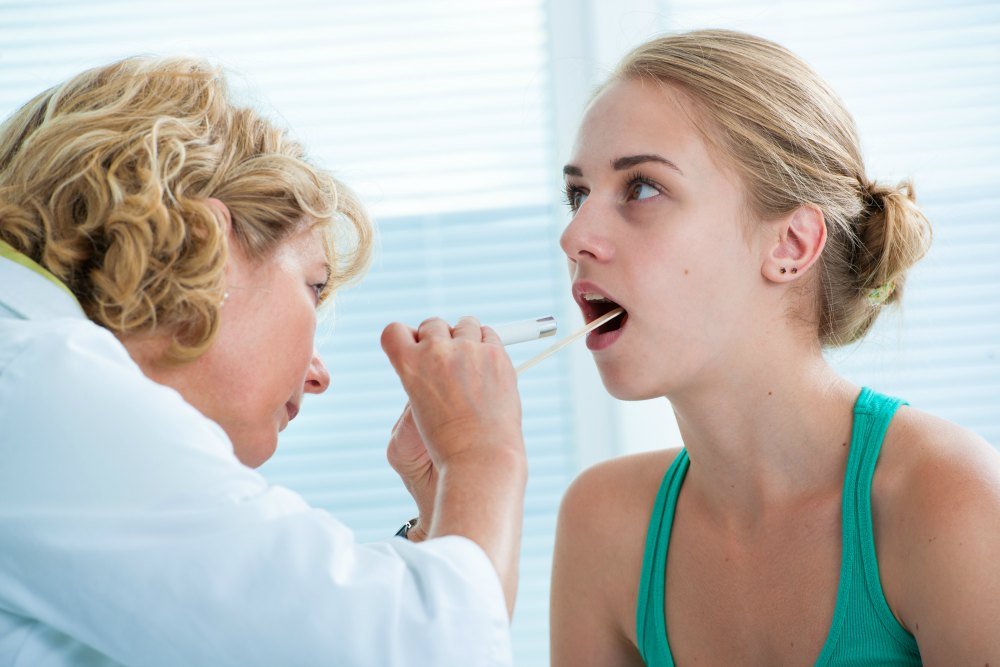
Тонзиллит — это воспаление глоточных, небных либо язычных миндалин. Это заболевание может наблюдаться как у взрослых, так и у малышей. Вероятность развития болезни увеличивается в случае охлаждения организма, ослабления иммунитета, сильного переутомления и т. д.
Симптомами хронического тонзиллита можно назвать сильные боли в области горла, «пробки», которые образуются в миндалинах, регулярные головные боли, повышение температуры. При осмотре в горле больного можно обнаружить покраснение и желтые точки (гнойники).
Для терапии хронического тонзиллита медики рекомендуют процедуру промывания лакун. Миндалины необходимы организму для защиты, однако в некоторых случаях (неэффективность консервативного метода) единственным способом избавления от болезни является их удаление. Оперативное вмешательство проводится под общим наркозом либо местным обезболиванием. Первые сутки после операции больному следует как можно меньше говорить. В продолжение последующих нескольких дней назначается диета и прием препаратов для обезболивания. Полное выздоровление наступает через 30—60 дней (в зависимости от особенностей организма пациента).