«Я прививки не боюсь: если надо — уколюсь!», так говорит герой небезызвестного стихотворения. Однако уколов «в мягкое место» обоснованно опасаются детки всех возрастов, особенно неприятна эта процедура для самых маленьких. Разберемся, являются ли внутримышечные инъекции столь неотъемлемым атрибутом современного лечения детей, и какие препараты не нужно доставлять в заболевший организм через укол, так как будет только хуже?
Историческая ремарка
Вот уже несколько десятилетий, как западные врачи находят не так уж много поводов для назначения внутримышечных уколов маленьким детям, по сравнению с российскими коллегами. И этому есть как фармакологическое обоснование, так и элементарный накопленный клинический опыт — уколы далеко не столь безобидны, как может показаться, и дело не только в субъективном дискомфорте, но и в осложнениях, которые могут сопровождать любое инвазивное вмешательство.
Однако ранее такая форма доставки препарата в организм была достаточно широко популярна. Почему? Активное вещество в отдельно взятых таблетках прошлого века быстро разрушалось в пищеварительном тракте или всасывалось в кровоток в недостаточном объёме — и тогда уколы были лучшим выходом из положения и действительно помогали быстрее выздороветь. Появление пенициллина в 1940-х годах без преувеличения спасло миллионы детей и взрослых, и укол был возведен в ранг спасителя здоровья и жизни. Но на дворе стоит XXI век, фармацевты нашли способ улучшить свойства многих пероральных лекарств (тех, что положено принимать, запивая небольшим количеством воды), и в настоящее время привилегированное положение внутримышечных инъекций понизилось.
Чем неприятны уколы, кроме боли?
- В отличие от всех лекарственных форм, принимаемых через рот (сиропы, капли, драже, суспензии, таблетки и прочие), необоснованное применение внутримышечных инъекций может принести ребёнку:
- Повреждение нерва. Редкое, но весьма болезненное осложнение.
- Гематомы и инфильтраты, или как их называют в народе, «шишки». Ребёнок и так страдает от основного заболевания, зачем дополнять его неприятности? Тем более, такой назойливый дискомфорт будет дополнительно нарушать сон и настроение.
- Абсцесс — «шишка» может нагнаиваться, и в некоторых случаях нельзя обойтись без скальпеля. И антибактериальных препаратов — хорошо, если на этот раз они будут назначены перорально (через рот).
- Заражение инфекциями. Несмотря на то, что в большинстве стационаров используют одноразовые шприцы и иголки, кое-где еще в ходу многоразовые инструменты, которые нужно стерилизовать. В таком случае всегда присутствует риск заражения инфекциями, которые передаются с кровью — в первую очередь гепатиты, ВИЧ и прочие.
Для маленьких детей боль, вызванная инъекциями, является серьезным стрессовым фактором. У малышей с особо чувствительной психикой может сформироваться устойчивое недоверие к всему медицинскому персоналу, которое будет наблюдаться в течение всей последующей жизни.
Каких внутримышечных назначений можно избежать с чистой совестью?
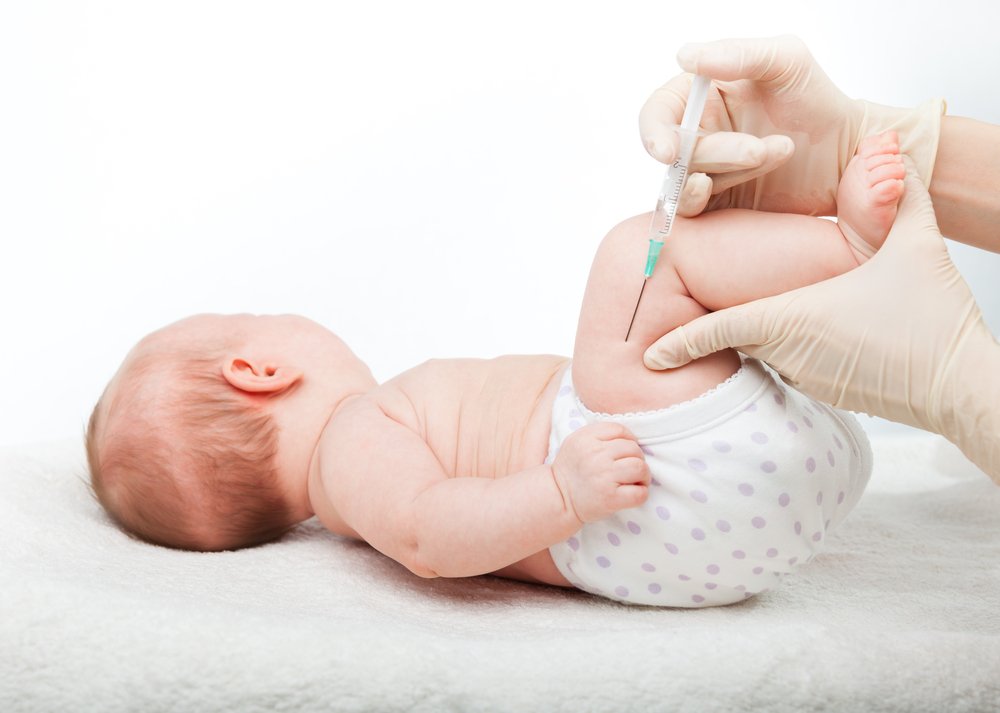
Итак, несмотря на устойчивую веру (особенно старшего поколения в капельницы и уколы) в то, что вместе с уколом ребёнку непременно будет даровано быстрое выздоровление, накоплено немало данных в пользу отсутствия насущной необходимости колоть малыша. Рассмотрим частные группы лекарств.
Антибиотики
Существуют частные случаи, когда антибактериальные препараты в инъекциях более эффективны, однако следует признать, что речь идет о достаточно редких болезнях у малышей. Так, хороший эффект оказывают инъекции цефтриаксона при гонорее и пенициллина — при сифилисе. Кроме того, высокий уровень доказательности (А) имеет рекомендация инъекционного введения пенициллина при фарингите, который спровоцирован бета-гемолитическим стрептококком группы А (для этого должно быть микробиологическое подтверждение возбудителя путем обнаружения в мазке). В превалирующем большинстве случаев инфекционных заболеваний, с которыми приходится иметь дело педиатрам, применение лекарств в таблетках и инъекциях имеют равную эффективность, что подтверждено в многочисленных клинических исследованиях.
[ending]При легком течении внебольничной пневмонии, когда малыш лечится в домашних условиях, Американское торакальное общество (локомотив клинических указаний) рекомендует прием пероральных форм антибиотиков. При синуситах и отитах FDA (агентство здравоохранения США) также не находит преимуществ инъекционного введения антибиотиков перед пероральными формами. То же касается и инфекций, вызванных золотистым стафилококком. В случае инфекции мочевыводящих путей (даже тяжелого течения) указанные способы введения имеют одинаковую клиническую эффективность, что доказано в многочисленных исследованиях, систематизированных в обзоре Pohl A.
Кортикостероиды
Препараты, используемые в лечении таких патологий, как бронхиальная астма, обструктивный бронхит, также были исследованы в многочисленных клинических испытаниях, и при сравнении различных путей введения существенных различий не было получено. Впрочем, в случае категорического неприятия «плохого» вкуса таблеток или если ребёнок не в состоянии принимать таблетки (маленький возраст, мышечная слабость, затруднение глотания и т. п.), внутримышечное введение препарата позволяет отрегулировать прием лекарства.
Анальгетики
Подросткам от 15 лет уже могут «ставить уколы» кеторолака или кетонала в случае почечной колики, скелетных или мышечных болях, приступе мигрени, обострении подагры. Однако следует знать, что заметных отличий от приема ибупрофена или опиоидных анальгетиков (трамадол) внутримышечное введение НПВС не имеет. Опиаты могут потребоваться в лечении сильной боли при травме, обширных ожогах и прочих клинических ситуациях. В острой ситуации врачи, конечно, выбирают инъекционный способ введения препарата, но в случае хронического болевого синдрома следует уточнить у лечащего врача варианты адекватного обезболивания с помощью таблеток.
Практический вывод для родителей

Как правило, добрый педиатр назначит курс внутримышечных инъекций в одном из двух случаев — если растворенная форма препарата достоверно обладает преимуществом перед пероральным аналогом или если доктор наблюдает недобросовестное выполнение маленьким пациентом врачебных рекомендаций (таблетки отправляются под подушку, а сиропы — в раковину), но вылечить «нарушителя режима» специалист все же хочет. Кроме того, внутривенное или внутримышечное введение препарата выбирается в случае выраженных диспепсических расстройств, когда имеют место тошнота, рвота, диарея или в случае обезвоживания.
В остальных случаях, учитывая высокую болезненность внутримышечных инъекций и реальный шанс получить постинъекционное осложнение, уколов в «мягкое место» следует избегать.