Рак матки
Голубев Михаил Аркадьевич
Ширинский Владислав Геннадьевич
Описание
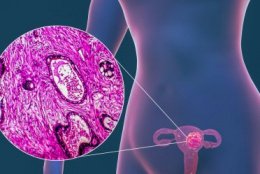
Рак тела матки (РТМ) – злокачественная опухоль, исходящая из слизистой оболочки тела матки (эндометрия). Это — самая частая злокачественная опухоль женских половых органов в развитых странах мира и вторая по частоте после рака шейки матки злокачественная опухоль женских половых органов в мире в целом.
В структуре смертности от онкологических заболеваний в России в 2016 году среди женщин РТМ занимал 9 место (4,9%).
Рака матки обычно диагностируется у женщин в период менопаузы (после прекращение менструаций) и редко выявляется у лиц моложе 40 лет.
Симптомы
Симптомы при данной патологии могут быть разнообразными, они зависят от стадии развития рака, но чаще их три – патологические выделения из половых путей, кровотечение и боль.
На первой стадии, как правило, симптомы отсутствуют. Женщины могут отмечать незначительные патологическое отделяемое из влагалища с наличием крови.
Вторая стадия характеризуется ростом выраженности симптомов, которые можно отнести по схожести течения к менструальной дисфункции. Регистрируются ациклические кровотечения, увеличивается продолжительность менструации и обильность кровотечения. В ряде случаев могут наблюдаться и скудные кровотечения.
Третья стадия характеризуется регионарным распространением опухоли, т. е. злокачественный рост охватывает окружающие ткани. Поэтому, присоединяется болевой синдром – боли могут быть схваткообразными или постоянными. Выделения могут иметь неприятный запах и иметь цвет мясных помоев за счет наличия измененной крови. Сдавление растущей опухолью окружающих тканей (синдром сдавления органов малого таза) может привести к развитию симптомов нарушения органов, например к гидронефрозу (накопление мочи в почках). Возможно нарушение мочеиспускания и дефекации.
Четвертая стадия опухолевого роста характеризуется усилением болей, развитием слабости и кахексии (истощение). Боли локализуются внизу живота, в пояснице. Поскольку на этой стадии опухоль переходит в мочевой пузырь и толстый кишечник, то, соответственно, появляются следующие симптомы: кровь в моче (гематурия), признаки кишечной непроходимости – вздутие, запоры, кровь в кале. В запущенных случаях и при метастазировании в печень и легкие определяются соответствующие симптомы (кашель, одышка, выделение мокроты с кровью, боль в правом боку, асцит, анорексия и другие).
Формы
Разработана морфологическая классификация рака тела матки:
- Злокачественные эпителиальные опухоли - аденокарциномы, вариант с плоскоклеточной метаплазией, виллогландулярный вариант, секреторный вариант, муцинозный рак, серозный эндометриальный интраэпителиальный рак, нейроэндокринные опухоли, светлоклеточный рак, недифференцированный рак;
- Злокачественные смешанные эпителиальные и мезенхимальные опухоли - аденосаркома, карциносаркома.
По степени дифференцировки аденокарциномы эндометрия различают высокодифференцированная; умеренно дифференцированную; низкодифференцированная или недифференцированная.
Стадии развития РТМ определяют с помощью классификации TNM (Т/tumor – опухоль; N/nodus – узел; М – metastasis/метастазы) исходя из результатов предоперационного обследования и результатов послеоперационного гистологического исследования.
Данная классификация подразумевает: Т - обозначения стадия развития рака от 0 до 4; N - для обозначения наличия метастазов в регионарных лимфоузлах (N0 – нет признаков вовлечения лимфоузлов, N1- наличие метастазов в регионарных лимфоузлах); М - для обозначения наличия отдаленных метастазов, где М0 – их отсутствие, М1- наличие отделенных метастазов.
По локализации опухолевого процесса различают – рак перешейка матки (нижний сегмент матки), эндометрия, миометрия, дна матки и поражение тела матки, выходящее за пределы одной и более вышеуказанных локализаций
Причины
К причинам, которые могут спровоцировать развитие данной опухоли, относят: нарушение обмена веществ; ожирение; нарушения менструального цикла (дисменорея и аменорея); ранние роды; прерывание беременности; поздний климакс (после 55 лет); заболевания – диабет и поликистоз яичников; наличие заболеваний, передающихся половым путем. Вредные привычки – табакокурение, алкоголизм.
В качестве факторов риска развития рака матки рассматриваются: гиперэстрогения (повышение уровня эстрогенов), ранние менархе (месячные), отсутствие родов. Применения ряда лекарств, в частности тамоксифена (противоопухолевое средство), и оральных контрацептивов также относят к факторам риска развития РТМ.
Наличие гиперэстрогении, раннего менархе, эндокринных нарушений позволило ряду исследователей предполагать гормональную природу РТМ.
Выделяют предраковые - фоновые - заболевания: эндометриоз, полипы, папилломы, эрозии эпителия шейки матки.
У большинства пациенток рак тела матки носит спорадический характер (случайный). Примерно в 5% случаев РТМ ассоциирован с наследственными синдромами, в частности с синдромом Линча.
Синдром Линча (наследственный неполипозный колоректальный рак) относится к заболеваниям, наследуемым по аутосомно-доминантному типу, причиной которого является мутация одного из генов, отвечающих за поддержание нормальной ДНК (гены - MLH1, MSH2, MSH6, PMS2).
Методы диагностики
Диагностика рака матки осуществляется врачом онкологом или гинекологом на основании жалоб, данных анамнеза, клинического осмотра, обязательного применения лабораторных (включая генетические) и инструментальных методов обследования. Диагностика направлена на определение клинической формы заболевания, тяжести состояния и возникающих осложнений.
Из данных анамнеза можно выяснить – раннее наступление месячных (до 12 лет), наличие эндокринных патологий (ожирение диабет), поздний климакс, эндометриоз, прием препаратов (оральные контрацептивы, тамоксифен).
Основное значение в диагностике рака матки имеют инструментальные методы обследования - аспирационная биопсия эндометрия или раздельное диагностическое выскабливание матки, гистероскопия (эндоскопическое исследование), ультразвуковое исследование (УЗИ) брюшной полости, забрюшинного пространства и малого таза, компьютерная томография (КТ), магнитно-резонансная томография (МРТ), позитронно-эмиссионная томография (ПЭТ), ПЭТ совмещенная с КТ, для визуализации распространения опухоли назначают выполнение диагностической лапароскопии.
Проводят также забор мазков с шейки матки и из канала шейки матки, выполняют кольпоскопию и цервикогистероскопию.
УЗИ является наиболее доступным метод визуализации образований в брюшной полости, забрюшинном пространстве и полости таза. Исследование позволяет оценить распространенность опухолевого процесса в пределах малого таза, оценить состояние регионарных лимфатических узлов и возможное метастатическое поражение других органов брюшной полости и забрюшинного пространства (печени, большого сальника, брюшины, лимфатических узлов выше уровня почечных сосудов и др.)
Если по данным УЗИ выявлено увеличение размеров лимфатических узлов или изменение их структуры, для исключения или подтверждения наличия их метастатического поражения рекомендуется назначить КТ с контрастированием.
МРТ малого таза с внутривенным контрастированием позволяет более четко определить локализацию опухолевого процесса и состояние окружающих органов. Следует учитывать, что МРТ информативнее КТ при оценке глубины инвазии и перехода опухоли на шейку матки и смежные органы.
При подозрении на распространение опухолевого процесса на другие органы и ткани (отдаленные метастазы, метастазы в лимфатических узлах) желательно выполнить позитронно-эмиссионную томографию (ПЭТ) или ПЭТ, совмещенную с КТ (ПЭТ-КТ), что позволит выбрать правильную тактику лечения.
Стандартные биохимические и общеклинические исследования на начальных стадиях рака матки могут быть не изменены.
При прогрессировании опухоли и наличии метастазов в клиническом анализе крови можно увидеть признаки нарушения функции тех или иных органов – повышение содержания креатинина и мочевины при нарушении функции почек, изменение активности трансаминаз при метастатическом поражении печени.
В общем анализе мочи возможно появление эритроцитов, в анализе кала при поражении кишечника – наличие прожилок крови.
Рекомендуется определение содержания опухолевого маркера в сыворотке крови - углеводного ангигена 125 (СА-125). Данные тест не рекомендуется использовать в качестве скринингового при диагностике рака. Его используют для оценки метастазирования и при оценки эффективности проводимого лечения.
Повышение уровня СА-125 является признаком распространения опухоли в другие органы, рецидива опухоли после лечения и дальнейшего роста опухоли. Следует учитывать, что повышение содержания этого маркера определяется и при воспалительных процессах в малом тазу, не связанных с опухолевым ростом.
Повышение содержания трофобластного гормона (ТБГ) также может указывать на наличие рака матки и его прогрессирования.
Больным моложе 50 лет или с семейным анамнезом РТМ или колоректального рака рекомендуется консультация генетика (на предмет наличия синдрома Линча, мутации в гене EPCAM).
При гинекологическом исследовании визуально осматривается слизистая шейки матки и влагалища с цель выявления возможного перехода опухоли на эктоцервикс или метастазов в стенке влагалища. При бимануальном гинекологическои исследовании оценивается состояние клетчатки малого таза, окружающей матку. При объективном исследовании обязательно пальпируются паховые, надключичные и подключичные лимфатические узлы с целью выявления возможного их увеличения (признак возможного метастазирования)
Окончательный диагноз устанавливают по результатам раздельного диагностического выскабливания матки (гистероскопией или без нее) и последующей биопсии эндометрия.
Основные используемые лабораторные исследования:
- Клинический анализ крови (с лейкоцитарной формулой, СОЭ).
- Биохимический анализ крови (расширенный).
- Онкомаркер СА 125.
- Трофобластный гормон (ТБГ).
- Цитологическое исследование аспирата из полости матки.
- Гистологическое исследования ткани матки (биопсия - аспирационная биопсия эндометрия, удаленной ткани при операции).
- Иммуногистохимическое исследование препарата матки (дифференциальная диагностика пролиферирующей лейомиомы и лейомиосаркомы матки).
- Гистологическое и иммуногистохимическое исследование с определением рецепторного статуса прогестерона и эстрогена при раке матки.
Дополнительные используемые лабораторные исследования:
- Генетические исследования (рак матки, соматические мутации), ген EPCAM.
- Генетические исследования (синдром Линча), мутации в генах - MLH1, MSH2, MSH6, PMS2.
Основные используемые инструментальные исследования:
- Гистероскопия.
- Ультразвуковое исследование матки и придатков.
- Транвагинальное УЗИ матки и придатков.
- МРТ малого таза с внутривенным контрастированием.
- Позитронно-эмиссионная томография при подозрении на метастазы.
- Позитронно-эмиссионную томографию с КТ (ПЭТ-КТ) при подозрении на метастазы.
- Диагностическая лапароскопия (оценка метастазирования).
Лечение
Лечение рака матки определяет врач-онколог. В зависимости от стадии развития опухоли происходит выбор тактики и методов лечения РТМ. Основные методы лечения – хирургическое, химиотерапия, гормональная терапия и лучевая терапия.
Хирургическое вмешательство (удаление матки) рекомендуется как наиболее эффективный метод лечения РТМ независимо от стадии как самостоятельно, так и в комбинации с другими методами.
При РТМ I стадии рекомендуется начинать лечение с хирургического вмешательства. При РТМ I стадии объем хирургического вмешательства состоит в экстрафасциальной экстирпации матки с придатками. При серозном, светлоклеточном раке и карциносаркоме первой клинической стадии рекомендуется удаление лимфатических узлов.
У больных моложе 45 лет при высокодифференцированном РТМ с инвазией менее половины толщины миометрия при отсутствии признаков распространения опухоли за пределы матки возможно сохранение яичников и удаление матки с маточными трубами. Однако сохранение яичников не рекомендуется при обнаружении мутаций в генах BRCA и при синдроме Линча.
При высоком риске имплантационного метастазирования (карциносаркоме) рекомендуется удаление большого сальника.
При обнаружении рака матки на 3-4 стадиях лечение начинать с хирургического вмешательства.
Гормонотерапию назначают при гормонозависимом варианте рака матки.
Химиотерапия, лучевая терапия применяется при неоперабельных раках и как компоненты при комплексном лечении РТМ.
Осложнения
К наиболее грозному осложнению можно отнести метастазирование опухоли в различные органы и наступление смерти от раковой кахексии и дисфункции пораженных тканей организма.
Осложнения со стороны различных органов будут проявляться в зависимости от степени их поражения при метастазировании и роста опухоли. Могут определяться гидронефроз (поражение почек), кашель, одышка, боли в грудной клетки (поражение легки), асцит (метастазы в печени), нарушение мочеиспускания и акта дефекации (поражении мочевого пузыря и кишечника).
Профилактика
Профилактика рака матки заключается в своевременном устранение причин, способствующих злокачественному перерождению тканей матки - своевременное лечение эндокринной патологии (сахарного диабета и ожирение), лечение гиперэстрогении и причин ее вызывающих (нормализация гормонального фона), наблюдение за женщинами, имеющих фоновые заболевания для РТМ и их лечение (эндометриоз, полипоз). Необходимо наблюдение за женщинами, входящими в группу риска по развитию рака матки – наличие синдрома Линча, рак матки у ближайших родственников, раннее наступление менструаций. Необходимо проводить терапию по нормализации менструальной функции. С этой целью назначение оральной контрацепции (как и других видов) может проводиться только врачом. Нужно исключить табакокурение и злоупотребление алкоголем.
Какие вопросы следует задать врачу
Какая основная причина развития рака матки?
Какие наиболее вероятные осложнения следует ожидать от данного заболевания?
Следует ли сразу прибегать к оперативному вмешательству или разработаны альтернативные методы лечения?
Советы пациенту
Учитывая, что данная форма рака на первых стадиях развития может протекать практически бессимптомно, при появлении какого-либо небольшого дискомфорта со стороны урогенитального тракта необходимо безотлагательно обратиться к врачу. При наличии факторов, способствующих развитию рака (диабет, ожирение, эндометриоз, нарушение менструального цикла, появление боли в малом тазу, патологические выделения др.) следует обязательно проходить регулярные медицинские осмотры у гениколога.
Использованные источники
Читайте также