Акушерство
Изучением наступления и развития беременности, таинства появления малыша на свет, а также период наблюдения женщины после родов занимаются квалифицированные врачи акушер-гинекологи в рамках акушерской науки.
Что изучает акушерство?
Акушерство как наука охватывает весь раздел о беременности и всего, что с ней связано – ведение беременности, роды (естественные или оперативные) и послеродовой период.
Деятельность врача в рамках клинического акушерства направлена на минимизацию рисков развития осложнений на всех этапах беременности, предотвращение развития заболеваний во время гестации и обострений хронических нозологий. Помимо проведения комплекса профилактических мероприятий, клиническое акушерство занимается также и лечением возникших патологий. Однако цель всех проводимых мероприятий одна – благополучное течение и исход беременности, появление на свет жизнеспособного, здорового ребёнка с минимизацией рисков для здоровья будущей матери.
Традиционное акушерство
Традиционное акушерство – это именно то акушерство, которое мы знаем в настоящее время, ассоциация с которым всплывает в наших головах при произнесении слова «акушерство». Многофункциональные медицинские учреждения и специализированные родильные дома, родблоки и палаты в стационаре, врачи акушер-гинекологи и средний медицинский персонал (акушерки), неонатологи (врачи, которые осуществляют наблюдение и уход за ребёнком в первые дни жизни) – все это является частью традиционного акушерства.
Традиционное акушерство представляет собой базу, основу для множества ответвлений от данного медицинского направления науки. Что это означает? В последние годы появились различные направления и альтернативные способы ведения беременности и родов. Многие женщины стали делать выбор в пользу других методов ведения беременности и родоразрешения. Роды на дому, роды в воде (искусственных и природных водоемах, в ванной) пользуются среди населения все большей популярностью.
История акушерства
История акушерства как науки уходит корнями в далекое прошлое. Акушерство существует ровно столько же, сколько существует и сам человек. Роды и помощь при родах (родовспоможение) неотделимы друг от друга. С момента появления человека тысячи лет назад до настоящего момента акушерство прошло множество этапов эволюции, совершенствования медицинских технологий, накопления опыта и знаний, которые базировались в основном на эмпирическом методе познания – методе проб и ошибок.
Не так давно, еще в начале двадцатого века смертность во время родов матери и ребёнка считалась своеобразной нормой – она находилась на высоком уровне. Отсутствие понимания того, как вести роды правильно, незнание правил асептики и антисептики, а также недостаток и отсутствие лекарственных препаратов (в том числе антибиотиков и кровоостанавливающих средств), религиозные предубеждения, оказывали колоссальное влияние на рождаемость и смертность среди населения.
Развитие акушерства
История акушерства и его развития шли непрерывно на протяжении многих веков. Краеугольным моментом в истории акушерства стало создание обучающих курсов, медицинских школ. Развитие акушерства в России наиболее активно происходило на рубеже девятнадцатого и двадцатого веков. Целая плеяда выдающихся умов, среди которых были В.Ф.Снегирев, В.В.Строганов, А.А.Китер внесли бесценный вклад в развитие акушерства. Первые медицинские школы, родильные дома стали базисом для традиционного акушерства.
Акушерство: болезни
Индивидуальные особенности каждой женщины и каждого плода предполагают существование значительного количества заболеваний и осложнений во время беременности. Какую именно тактику ведения беременности и родов выбрать, определяет специалист врач акушер-гинеколог после получения всех лабораторных и инструментальных методов исследования.
Заболевания матери

Материнская заболеваемость и смертность напрямую коррелирует с возрастом: чем старше становится женщина, тем выше риск развития осложнений, как во время беременности, так и во время родов. Неблагоприятное воздействие окружающей среды, наличие вредных привычек в прошлом и настоящем, эмоциональное перенапряжение, стрессовые ситуации, нарушения сна, малоподвижный образ жизни лишь способствуют усугублению ситуации. Выход из «порочного» круга кроется в ведении здорового образа жизни, регулярном выполнении дозированных физических нагрузок, наличии времени на восстановление сил и энергии, а также умении получать положительные эмоции. Женщинам, которые находятся в «положении» необходимо внимательно прислушиваться к себе, следить за прибавкой веса, а также регулярно посещать врача с целью выполнения медицинских осмотров. Следование рекомендациям медицинского сообщества позволяет минимизировать риск развития заболеваний и осложнений во время беременности.
Вирусы и инфекции
Инфекции, передаваемые половым путем, существовали всегда. Незащищенный половой акт, систематическая смена половых партнеров, несоблюдение гигиенических процедур повышают риск проникновения инфекционного агента. Во время беременности наличие инфекции особенно опасно, поскольку заражение плода может происходить, как внутриутробно, так и во время родов.
Некоторые вирусы, в том числе и относящиеся к группе TORCH-инфекций, оказывают тератогенное действие на ребёнка внутриутробно. Формирование грубых дефектов развития плода, в частности, несовместимых с жизнью, врожденные уродства и инвалидизация – все это относится к тератогенному действию на плод.
С целью предотвращения попадания вирусов и бактерий в организм, врачи рекомендуют проводить вакцинацию согласно календарю прививок, а также не использовать барьерные методы контрацепции при половых сношениях исключительно с одним, постоянным партнером.
Воспалительные заболевания
Наличие очагов воспалительного процесса приводит к нарушению работы иммунной системы женщины. В результате этого, в кроветворной системе начинают циркулировать специфические антитела, которые борются с инфекцией. Сбой в работе иммунной системы может привести к тому, что возникнет угроза прерывания беременности. Развитие лихорадочного синдрома, который сопровождается повышением температуры тела, повышает риск выкидыша.
Заболевания крови

Практически у каждой третьей беременной женщины беременность сопровождается снижением количества кроветворных клеток крови. Дефицит гемоглобина носит названием анемии. Зачастую анемия беременных обусловлена несбалансированным питанием на фоне возросших потребностей организма в железе. Красные кровяные тельца (эритроциты), в составе которых содержится гемоглобин, являются переносчиками кислорода. Опасность заболевания заключается в недостаточном поступлении кислорода с током крови к ребёнку и возникновении внутриутробной гипоксии плода, а также отставании в росте и развитии малыша по сравнению с акушерским сроком.
Отеки беременных
Отеки беременных могут возникать как на фоне полного здоровья будущей матери, так и являться симптомом развития угрожающего дальнейшему пролонгированию беременности состояния – преэклампсии.
По мере роста срока беременности, с каждой неделей матка все сильнее давит на кровеносные сосуды и внутренние органы. Нарушается отток крови из нижних конечностей, возникает застой крови. Женщина может обнаружить следы от носочков на щиколотках, а также обратить внимание на то, что привычная повседневная обувь стала мала.
При возникновении отеков, беременной рекомендуется незамедлительно обратиться в женскую консультацию для постановки точного диагноза и выбора тактики дальнейшего ведения беременности.
Истмико-цервикальная недостаточность
ИЦН представляет собой несостоятельность шейки матки для вынашивания беременности, которая возникает вследствие врожденных или приобретенных причин. Угроза самопроизвольного выкидыша повышается при несоблюдении медицинских рекомендаций по половому покою и физическому покою, отказе от консервативной терапии и оперативного лечения.
Гормональные нарушения

Во время беременности гормональный фон претерпевает колоссальные изменения. Выработка гормонов направлена на создания благоприятной среды для прогрессирования гестации. Ожирение и дефицит массы тела приводят к возникновению метаболических нарушений. Следствием является нарушение гормонального фона. Достижения в области медицины привели к разработке широкого спектра лекарственных препаратов, которые позволяют скорректировать практически любые гормональные отклонения. Самым главным в данном случае будет являться своевременная постановка диагноза.
Заболевания плода
Развитие акушерства испокон веков было направлено на поддержание беременности, а также на коррекцию возникших заболеваний плода в том случае, если это представлялось возможным.
Пороки развития плода
Пороки развития плода, несовместимые с жизнью, чаще всего заканчиваются самопроизвольным прерыванием беременности в первом триместре гестации. Данная патология носит название «грубых» дефектов плода.
В рамках клинического акушерства на основании опыта и на фоне совершенствования медицинских технологий, были разработаны рекомендации по ведению беременности. Выполнение биохимического, ультразвукового скрининга в каждом из триместров гестации позволяет своевременно заподозрить пороки развития плода и прервать беременность при наличии медицинских показаний.
Задержка роста плода

ЗРП – это синдром, в результате которого ребёнок отстает в росте и развитии от акушерских сроков. Согласно статистическим данным, задержка роста плода встречается у каждой девятой-десятой беременной женщины. Разные форма задержки – симметричная, асимметричная или смешанная – влияют и на тактику ведения беременности. Нарушение толерантности к глюкозе во время гестации (гестационный сахарный диабет), наличие вредных привычек, чрезмерные эмоциональные перенапряжения повышают риск возникновения задержки роста плода.
Неотложное акушерство
Неотложное акушерство подразумевает экстренное оказание медицинской помощи беременной женщине с целью купирования возникшего угрожающего жизни матери или плода состояния. Неотложное акушерство включает в себя проведение всех необходимых мер помощи беременной, в том числе и выбор тактики ведения родов. К неотложному акушерству относится, как проведение экстренных оперативных родоразрешений, так и реанимационных мероприятий.
Диагностика в акушерстве
Накопление знаний и опыта, научно-технический прогресс, совершенствование медицинских технологий позволили совершить переворот в области медицины. Двадцать первый век открывает колоссальные возможности для познания процессов, происходящих в организме, а также изучения способ влияния на человека. Диагностика в акушерстве основана на получении данных лабораторных анализов и инструментальных методов исследований с целью постановки диагноза, выбора тактики ведения беременности и родов.
УЗИ в акушерстве
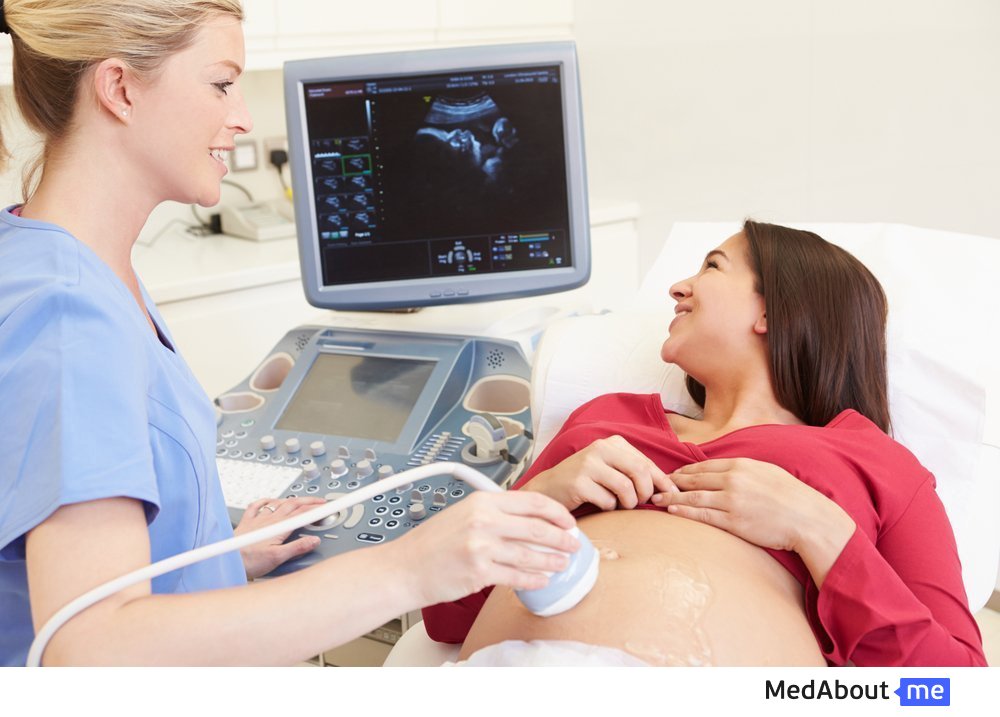
В настоящее время УЗИ в акушерстве относится к скрининговым методам исследования во время беременности и выполняется каждой женщине, которая обращается в женскую консультацию. Ультразвуковая диагностика является рутинным методом исследования, не представляющим угрозу для беременной и плода.
Исследование основано не регистрации сигналов от ультразвукового датчика. Во время исследования врач наносит на область исследования гель, который является проводником волн. УЗИ в акушерстве представляет важный этап оценки развития беременности.
Цели выполнения УЗИ в акушерстве
- Инструментальное подтверждение беременности после положительного теста на беременность
- Определение локализации плодного яйца – маточное или внематочное прикрепление.
- Определение срока беременности по размерам плода
- Оценка состояния плода, количества сердцебиений
- Выявление генетической патологии, пороков развития плода
- Оценка маточного тонуса и длины шейки матки
- Определение количества околоплодных вод
- Диагностика хронических заболеваний у беременной женщины.
Скрининги в акушерстве
На протяжении всей беременности врачи рекомендуют женщинам проходить плановые медицинские осмотры с целью контроля за состоянием беременной и развитием плода. Скрининги в акушерстве подразумевают анализ показателей, по меньшей мере, во время четырех ультразвуковых исследований.
УЗИ малого срока
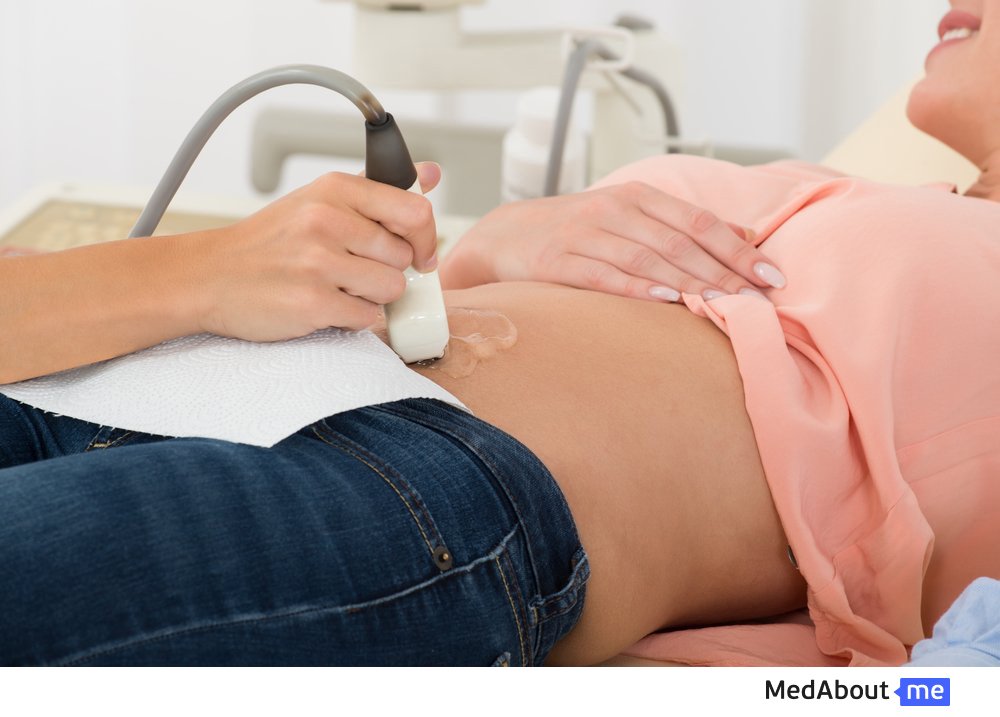
УЗИ в акушерстве на малых сроках проводится с целью определения срока беременности, поиске места, где беременность развивается. Случаи бывают разные, и далеко не всегда положительный тест на ХГЧ является знаком того, что прикрепление плодного яйца произошло в полости матки, а не в маточной трубе, яичнике или брюшной полости. Помимо этого определяется количество плодов. Первое обращение в медицинское учреждение обычно происходит на сроке пять недель гестации. Сердцебиение плода можно выявить, начиная с пятой с половиной недели беременности.
Скрининг первого триместра
После выполнения первого биохимического скрининга рекомендуется выполнить ультразвуковое исследование. Оптимальным для проведения исследования считается срок двенадцать-тринадцать недель. Специалист ультразвуковой диагностики определяет длину носовой кости, копчиково-теменной размер, оценивает толщину воротникового пространства. Скрининг первого триместра позволяет определить ранние пороки развития плода и своевременно прервать беременность при наличии медицинских показаний.
Скрининг второго триместра
Проводится на восемнадцатой-двадцать второй неделе беременности. Данный скрининг позволяет определить пороки развития, которые не были выявлены во время первого ультразвукового контроля. Врач дает заключение и о месте прикрепления плаценты. Скрининг второго триместра наименее информативен, однако, его выполнение необходимо для минимизации рисков рождения ребёнка с пороками развития, которые несовместимы с жизнью.
Скрининг третьего триместра
Скрининг третьего триместра выполняется перед переходом в заключительный этап гестации на тридцать второй-тридцать четвертой недели беременности. На данном этапе удается своевременно распознать задержку внутриутробного развития плода, степень зрелости плаценты, выявить пороки развития, которые не определялись ранее, оценить длину шейки матки, количество околоплодных вод.
Кардиотокография (КТГ)
Диагностика в акушерстве не обходится без оценки состояния ребёнка. Кардиотокография представляет собой метод диагностики, основанный на регистрации сердечных сокращений плода. КТГ выявляет взаимосвязь между биением сердца, сокращениями матки, а также движениями плода. С помощью прибора оценивается состояние малыша – комфортно ли он себя ощущает, не испытывает ли кислородного голодания.
Техника выполнения КТГ
В день проведения КТГ рекомендуется хорошо выспаться, настроиться на выполнение процедуры. Женщина занимает комфортное положение на кушетке или кресле – полусидя или лежа на боку. Медицинский персонал прикрепляет на живот беременной женщины специальные датчики – ультразвуковой датчик регистрирует сердцебиения плода, а другой (тензодатчик) – сокращения матки. Эластичные ленты фиксируют датчики и обеспечивают плотное прилегание к брюшной стенке.
Во время исследования в руке у беременной находится кнопка. Когда малыш совершает движения – ручками, ножками или переворачивается – женщина нажимает на кнопку столько раз, сколько движений было совершено.
Запись КТГ во время беременности осуществляется на протяжении тридцати-шестидесяти минут, а при выявлении каких-либо отклонений и дольше. Во время первого и второго периода родов регистрация сердцебиений плода происходит непрерывно, что позволяет врачу акушер-гинекологу своевременно определить тактику дальнейшего ведения родов.
Расшифровка КТГ

Расшифровку данных, полученных в ходе кардиотокографии, осуществляет врач на основании оценки базального ритма, эпизодов учащения и урежения сердцебиений, а также их амплитуды колебаний. Полученная информация позволяет оценить состояние плода, его двигательную активность, а также оценить его подвижность.
По результатам КТГ выставляются баллы, при этом восемь-десять баллов считаются нормой во время беременности. В том случае, если данные КТГ вызывают сомнения и настораживают врача, женщина направляется на допплерометрию с целью оценки состояния кровотока и определения тактики ведения беременности.
Допплерометрия
Диагностика в акушерстве дополняется допплерометрическим исследованием сосудов, которое позволяет оценить состояние кровотока в сосудах. Метод основан на свойстве ультразвуковой волны отражаться от крови в сосудах, при этом меняя частоту колебаний. Полученные данные выводятся на монитор в виде кривых скоростей кровотока. Анализируя данные, квалифицированный специалист может с уверенностью сделать заключение о состоянии плода. Недостаточное поступление кислорода к тканям приводят к гипоксии малыша, в результате этого процесса клетки организма не получают достаточное количество необходимого для адекватного развития плода химического элемента. В том случае, если диагноз внутриутробная гипоксия плода, был поставлен, женщине назначается терапия для коррекции нарушения поступления кислорода.
МРТ в акушерстве
Магнитно-резонансная томография представляет собой ультрасовременный метод диагностики. Метод основан на явлении ядерного магнитного резонанса. Врач задает на компьютере интересующую область для сканирования. Полученные сигналы позволяют сделать заключение о состоянии структур и органов человеческого тела. Несмотря на популярность данного метода исследования, МРТ во время беременности следует выполнять при наличии строгих показаний к его проведению, при сопоставлении риска развития возможных осложнений у плода.
Магнитно-резонансная томография проводится при подозрении на приращение плаценты – состояния, когда плацента плотно частично или полностью прикрепляется к стенке матки. Данное состояние чревато развитием кровотечения во время родов. Ведения родов при подтверждении диагноза «приращение плаценты» проводится в специализированном медицинском учреждении бригадой квалифицированных специалистов при участии гемотрансфузиологов и реаниматологов.
Анестезия в акушерстве
Снижению смертности в родильных домах общество обязано проведенной реструктуризацией. С середины двадцатого века в составе роддомов появились анестезиологи и отделения реанимации и интенсивной терапии. Анестезия в акушерстве выполняется в основном исключительно для купирования болевого синдрома. Выбор метода анестезиологического пособия во время родов осуществляется анестезиологами с согласия женщины на тот или иной способ обезболивания после разъяснения возможных негативных последствий, как для беременной, так и для плода.
Опасность влияния на плод обусловлена попаданием лекарственных препаратов через трансплацентарный барьер в кровеносную систему плода, откуда они под действием тока крови, проникают через гематоэнцефалический барьер, и оказывают седативное, угнетающее воздействие на центральную нервную систему.
Анестезия в акушерстве выполняется, как во время естественных, так и во время оперативных родов.Показания к проведению анестезиологического пособия варьируют в зависимости от страны, медицинского учреждения, а также предпочтений самой роженицы.
Эпидуральная анестезия
Эпидуральная анестезия чаще всего применяется во время естественных родов. При выполнении процедуры анестезиолог вводит через иглу-катетер лекарственный препарат в эпидуральное пространство. Вследствие этого блокируется прохождение болевых импульсов от нижней части тела. Данный вид анестезии выполняется при наличии желания у женщины при отсутствии противопоказаний. Сильные схваткообразные боли и неправильное, излишне эмоциональное восприятие болевого синдрома, медленное раскрытие шейки матки на фоне раскрытия канала на три-четыре сантиметра – являются показанием к эпидуральной анестезии.
Спинальная анестезия
Основное отличие спинальной анестезии от эпидуральной в рамках акушерства является введение лекарственного препарата в спинномозговой канал. Спинальная анестезия применяется во время оперативных родов путем операции кесарева сечения.
Зачем делать анестезию?
Анестезия в акушерстве оказывает воздействие на процесс родов сразу с нескольких сторон.
- Купирование болевого синдрома
Медикаментозное обезболивание естественных родов позволяет восстановить силы для второго периода родов – изгнания плода.
- Снижение риска возникновения разрывов
Сильная боль, которую роженица испытывает во время родов, вызывает нарастание мышечного перенапряжения вплоть до возникновения спазмов. Напряженные ткани теряют свою естественную эластичность, в результате риск появления разрывов шейки матки, влагалища и промежности увеличивается.
- Эмоционально-физическое расслабление
Отсутствие боли в результате действия анестезии позволяет эмоционально-физически расслабиться. Правильный настрой на роды в совокупности с умением правильно дышать оказывают благотворное влияние – роды переносятся легче, продолжительность первого и потужного периода родов сокращаются, снижается риск развития осложнений.
Развитие практического акушерства и анестезиологических пособий позволило сделать самый сложный этап в жизни женщины – роды – приятным временем, о котором большинство мам вспоминают с особым трепетом.
Подготовка будущих специалистов
После окончания института перед юными специалистами стоит выбор – куда дальше пойти. Подготовка будущих специалистов – сложный, кропотливый процесс, требующий как от обучающегося, так и от педагога значительных усилий и старания. После института учеба продолжается в рамках интернатуры или ординатуры. Люди, которые выбрали для себя профессию врача, вынуждены учиться всю жизнь, постоянно повышая свою квалификацию с помощью обучающих циклов, а также посещения симпозиумов и конференций.
Задачи по акушерству
В рамках учебного процесса проводится решение ситуационных задач по акушерству. На тематических семинарских занятиях и во время сдачи экзаменов ординаторам предоставляется возможность вытянуть билет. Задачи по акушерству составляются ассистентами кафедры для обучения молодых специалистов и развития клинического мышления. Задачи по акушерству основаны на случаях личной практической деятельности каждого врача. В описании задачи описывается пациент, его возраст и жалобы, анамнез заболевания, соматический статус. В приложении обычно предоставляется информация по выполненным лабораторным и инструментальным методам диагностики. На основании полученных данных, молодой доктор ставит предварительный диагноз или, в том случае, если информации достаточно, – клинический диагноз, а также рассказывает о тактике дальнейшего ведения пациентки, включая подбор адекватной терапии и оперативного лечения.
Практика по акушерству

Система образования в области здравоохранения на протяжении последних лет претерпела значительные изменения. Доказано, что отдельные, отрывочные знания, почерпнутые из учебников недостаточны и зачастую устаревши. Вследствие этого практика по акушерству стала неразрывно связана с получением теоретических знаний на лекциях, семинарах. Именно такой комплексный и всесторонний подход позволяет подготовить высококвалифицированных специалистов.
Практика по акушерству и гинекологии проводится в рамках родильных домов. Попав туда, выпускник института овладевает всеми навыками, которые потребуется для дальнейшей врачебной деятельности. Практика по акушерству подразумевает работу специалиста в условиях стационара и родильного блока, ведение амбулаторно-поликлинического приема, выполнение комплекса лечебно-диагностических мероприятий, в том числе и забор во время гинекологического осмотра материала для анализов.