Лицо, предоставляющее свою кровь или орган для переливания или пересадки другому лицу.
Общие представления о донорстве, значимости донорства и способах стать донором
В современной медицине все чаще используется донорский материал. Донорская кровь и ее компоненты широко используются в медицинской практике для лечения тяжелых клинических ситуаций. Органное донорство позволяет возвращать к нормальной жизни безнадежно больных пациентов. Донорство яйцеклетки и спермы позволяет бесплодным парам обрести детей. Однако до сих пор процесс донорства сопряжен со многими вопросами, ответы на которые вы можете найти в данной статье.
Общие понятия о донорстве
Само понятие «донорство» происходит от латинского термина, который означает дарить, жертвовать. На протяжении всей истории человечества высказывались различные теории о переливании чужеродной крови, замене пораженного болезнью органа на здоровый, взятый у другого человека. Однако подобные эксперименты стали осуществимы лишь совсем недавно с развитием современной науки и медицины. Современная медицина широко использует донорский материал в лечении различных заболеваний и тяжелых клинических состояний. Сам процесс организации донорства достаточно сложен и трудоемок, он требует научно-практическую подготовленность персонала, нормативно-правовую основу и широкую информированность среди населения. Существует множество мифов и предрассудков, связанных с процессом донорства, особенно с посмертным органным донорством. В настоящей статье мы постараемся наглядно показать необходимость донорства в современном обществе и значимость этого процесса для поддержания здоровья населения.
Кто такой донор
Донором называют человека, который предоставил донорский материал для медицинских или научных целей. Донорским материалом может послужить кровь и ее компоненты, красный костный мозг, ткани, органы или их фрагменты и т.п. Человек, который получил донорский материал, называют реципиент. Не достаточно просто взять биологический материал из тела донора и пересадить его в тело реципиента. Для осуществления данной манипуляции необходим обоснованный научный подход, необходима биологическая совместимость между донорским материалом и организмом реципиента. В методике переливания крови, для предотвращения реакции отторжения, должно быть совпадение о системе АВ0 и резус-фактору, однако в случае органного донорства ситуация обстоит гораздо сложнее. В случае пересадки донорского органа не достаточно одной иммунологической совместимости в паре донор и реципиент. Для предотвращения отторжения и продления функционирования пересаженного органа реципиент должен постоянно принимать лекарственные препараты, подавляющие иммунную систему организма. Исключением из этого правила может служить роговица человека, которая не обладает иммунной активностью и практически не подвержена реакции отторжения.
Донором чего можно стать
Донорским материалом может послужить практически любая ткань или орган тела человека. Донорство как таковое подразделяется на две обширные группы – это прижизненное донорство и посмертное донорство. Наиболее распространено прижизненное донорство крови, а также компонентов крови, плазмы и форменных элементов. Также при жизни можно стать донором красного костного мозга, спермы, яйцеклетки, почки, фрагмента печени. Для того, чтобы стать прижизненным донором необходимо письменное добровольное согласие донора на изъятие донорского материала. В случае прижизненного органного донорства донору необходимо также являться родственником для реципиента.
В случае посмертного донорства донорским материалом могут послужить почки, печень, сердце, легкие, поджелудочная железа, фрагмент кишечника, роговица глаза. В данном случае в нашей стране действует презумпция согласия на посмертное изъятие донорских органов. Изъятие донорских органов происходит исключительно после констатации смерти донора и выполняется по всем правилам хирургического вмешательства. Сразу следует отметить, что посмертное донорство является актом милосердия и социальной помощи для нуждающихся групп населения, чье лечение (а порой и жизнь) целиком и полностью зависит от предоставления донорского органа.
Для каких целей нужны доноры

Существует множество различных заболеваний и клинических состояний, лечение которых невозможно без использования донорского материала. Так, например, показаниями к переливанию компонентов крови могут послужить: острая кровопотеря, шок, тяжела анемия, обширное хирургическое вмешательство и т. п. Плазма крови используется при нарушениях свертывания крови, лечении шоковых состояний, заболеваниях печени и др. Донорская роговица применяется в офтальмологии для восстановления зрения в результате травм, ожогов, бельма на роговице. Пересадка донорского органа осуществляется в тех случаях, когда собственный пораженный орган утрачивает свою функцию и консервативное его лечение не представляется возможным. И если пациенты с дисфункцией почки могут поддерживать жизнедеятельность при помощи аппарата гемодиализа, то люди с сердечной недостаточностью попросту не могут осуществлять жизнедеятельность и смертность таких пациентов в листе ожидания довольно велика. Без донорства не может существовать такое направление современной медицины как трансплантология. В нашей стране вопрос донорства обстоит достаточно остро и связан с нехваткой донорского материала.
История донорства
С древнейших времен люди пытались исцелить заболевания и восстановить жизненные силы путем переливания крови. О такой возможности писали еще Гиппократ и Цельс в эпоху античности. В письменных источниках XVII-XVIII веков упоминаются случаи успешного переливания крови от человека к человеку. Однако такие попытки носили единичный характер и зачастую оканчивались гибелью реципиента. Все большее распространение приобретало переливание крови в XIX веке благодаря работам Д.Бланделла, А.Вольфа и С.Лейна. Однако их методы все еще оставались далекими от совершенства. Настоящее открытие в области переливания крови произвел К.Ландштейнер в 1900 году, открыв группы крови. Спустя 30 лет за проделанную научную работу ему была вручена Нобелевская премия. День рождения К.Ландштейнера, а именно 14 июня, был признан международным днем донора крови. Открытие групп крови произвело мощный толчок в развитии донорства крови и послужило основанием для создания науки трансфузиологии.
Развитие органного донорства и трансплантологии как таковой началось совсем недавно. Первые удачные эксперименты в этой области были осуществлены во второй половине XX века. Наш соотечественник В.П.Демихов разработал и экспериментально доказал возможность осуществления подобных операций. С разработкой лекарственных препаратов, которые подавляют иммунную систему и тем самым продлевают жизнеспособность донорского органа в организме реципиента, связан новый скачок в развитии трансплантологии. Продолжает совершенствоваться хирургическая составляющая органного донорства, способы консервации донорских органов и расширяться сфера их применения в медицинской практике.
Благодаря этим открытиям на сегодняшний день возможно относительно безопасно осуществлять переливание крови и пересадку жизненно важных органов и тканей.
Посмертное органное донорство
Большим прорывом в медицинской науке стало использование органов для трансплантации от умершего человека. Выплаты донорам при посмертном изъятии не производятся и весь данный процесс носит благотворительный характер. Один посмертный органный донор может спасти жизнь многим неизлечимо больным людям. В листах ожидания на пересадку жизненно важных органов находятся тысячи человек, многие из которых так и не успевают дождаться выздоровления. Рассматривая посмертное донорство на примере донорства почки, можно сказать следующее: трансплантация одной почки помогает двум больным людям. Во-первых, реципиент получает донорскую почку и способен вернуться к нормальной жизнедеятельности. Во-вторых, освобождается место гемодиализа для другого пациента, страдающего почечной недостаточностью. С экономической точки зрения медицинское обеспечение пациента с пересаженной донорской почкой обходится бюджету вдвое дешевле, чем содержание такого же пациента на аппарате гемодиализа. И если жизнеспособность пациента с почечной недостаточностью можно поддерживать при помощи диализа, то пациент с печеночной или сердечной недостаточностью обречен на гибель при отсутствии донорского органа.
Несчастные случаи, в результате которых гибнут люди, иногда происходят. Их гибель может быть не напрасной, а направленной на благие цели – спасение жизни нуждающихся в трансплантации пациентов.
Посмертное донорство в России и за рубежом
Передовыми странами в сфере реализации посмертного органного донорства остаются Испания, США, Великобритания, Германия. Среди стран СНГ лидирует Беларусь. В сфере реализации посмертного донорства Россия существенно отстает от зарубежных коллег. В странах западной Европы и США существует развитая сеть координации органного донорства, которая охватывает различные города и страны (штаты). Такая система позволяет оперативно и своевременно осуществлять пересадку жизненно важных органов нуждающейся группе населения. Важным аспектом поддержания высокой донорской активности является участие средств массовой информации и прессы. Разъяснение населению всей важности этого процесса и создание благодушного отношения в обществе к посмертному органному донорству осуществляется путем социальной рекламы, проведением семинаров и интервью среди реципиентов. Прозрачная с информационной точки зрения система донорства позволяет избегнуть распространения ложных мифов об органном донорстве.
Проблемы посмертного донорства в России

Система организации посмертного органного донорства России еще далека от совершенства. Существуют проблемы в законодательной базе, которая на настоящий момент уже устарела. В настоящее время ожидается выход нового закона, который урегулирует юридические вопросы посмертного органного донорства. Помимо юридической стороны, важным является проблема адекватного освещения донорства среди средств массовой информации. Ежегодно выходят статьи или репортажи, где в черном свете выставляется весь процесс посмертного донорства России. Причем данные статьи пишутся людьми совершенно далекими от трансплантологии и донорства в частности. Такая ситуация пагубно влияет на отношение общества к донорству и препятствует его развитию.
Однако, не смотря на все трудности, посмертное органное донорство в нашей стране существует, и у многих людей имеется возможность получить донорский орган, вернувшись тем самым к нормальной жизни.
В нашей стране действует презумпция согласия на изъятие донорских органов после смерти. Это означает, что спрашивать разрешение у родственников погибшего на проведение операции по изъятию донорского материала не требуется. Данная мера необходима и существенно упрощает процесс донорства. Не следует рассматривать презумпцию согласия как негуманную меру, напротив она не позволяет родственникам погибшего совершить серьезную ошибку. Гибель одного человека может спасти жизнь нескольким людям. Согласие на посмертное изъятие донорских органов является проявлением любви и сострадания к нуждающимся людям.
Прижизненное органное донорство
Развитие современной медицинской науки позволяет использовать для трансплантации донорский орган, полученный от прижизненного донора. Наиболее часто таким органом является донорская почка или фрагмент печени. Как показывают недавние исследования, качество жизни прижизненных доноров не страдает и такая операция не приводит к инвалидизации. В тех странах, где по культурным и религиозным особенностям посмертное органное донорство не распространено (например, в странах Юго-Восточной Азии, Японии), прижизненное органное донорство является выбором в трансплантологии. В нашей стране стать прижизненным донором может только кровный родственник реципиента. Причем у потенциального донора должны отсутствовать хронические инфекционные заболевания, психиатрическая патология, патология со стороны самих донорских органов. Прижизненное органное донорство позволяет расширить количество и качество трансплантаций, особенно в условиях дефицита донорских органов.
Перспективы и преимущества прижизненного органного донорства

Довольно интересной и перспективной альтернативой посмертному органному донорству является прижизненное органное донорство. Донорский материал, получаемый в данном случае, обладает более высокими показателями качества. Это обстоятельство достигается уменьшенным временем консервации, транспортировки, заблаговременным расширенным обследованием донора. Довольно часто (а в России в обязательном порядке) прижизненным донором является кровный родственник, что позволяет снизить риски отторжения трансплантата в теле реципиента. Однако выполнение подобных операций требует от хирургической бригады определенного опыта и научно-практической подготовленности, поскольку операции подвергается не больной человек, а здоровый донор. Особенно важно подробное обследование прижизненного донора на предоперационном этапе, когда необходимо выявить все противопоказания для оперативного пособия. Вдумчивая оценка рисков и безопасность оперативного вмешательства для донора является важнейшей составляющей прижизненного органного донорства. Популяризация прижизненного органного донорства и его внедрение в медицинскую практику позволит существенно расширить количество трансплантаций жизненно важных органов.
Донор почки
Почка – это парный орган. При утрате или повреждении одной из почек здоровая почка берет на себя функцию поврежденной. Данное обстоятельство позволяет воспользоваться одной донорской почкой в целях трансплантации, причем практически без ущерба для здоровья донора почки. Пересадка почки необходима тем людям, чьи собственные почки не способны выполнять выделительную функцию. Почечная недостаточность приводит к гибели пациента, если ему не проводится курс гемодиализа или не пересажена донорская почка. Одна донорская почка спасает сразу двух человек: непосредственно реципиента и очередного пациента, получившего освободившееся диализное место. Согласно законодательству в нашей стране при жизни стать донором почки может только кровный родственник реципиента, достигший совершеннолетия. Важным является совпадение групп крови в паре донор и реципиент. Как правило, донор почки вскоре после проведенной операции возвращается к привычной повседневной жизни, качество жизни при этом не страдает и сама операция не приводит к инвалидизации. Однако всегда существуют риски, связанные с оперативным вмешательством и относиться к акту донорства необходимо серьезно и тщательно.
Донор фрагмента печени
Печень – непарный орган и резекция фрагмента печени сопряжена с определенными трудностями. В качестве донорского материала может быть использована правая доля, левая доля или фрагмент левой доли печени. Выбор объёма донорского материала определяется размерами реципиента: если это взрослый человек, то используется правая доля, если ребёнок, то левая или ее часть. Также как и при прижизненном донорстве почки, подход к донорству печени должен быть максимально тщательным. Перед операцией следует максимально расширенное обследование донора, вплоть до биопсии ткани печени. Печень обладает уникальной способностью к восстановлению своей утраченной части. Спустя примерно 6 месяцев она восстанавливает прежний объём. Однако прижизненный донорский процесс сопряжен с возможными осложнениями, в том числе возникшими в результате самой операции. Прежде чем становиться донором печени следует здраво оценить возможные осложнения и последствия подобной операции. Как правило, при благоприятном исходе операции доноры печени возвращаются к прежней жизнедеятельности без потерь со стороны здоровья и качества жизни.
День донора
Благодаря донорам были спасены многие жизни. Общество глубоко ценит этих самоотверженных людей. Чтобы увековечить особый социальный статус доноров, был учрежден день донора.
День донора в России
В России национальный день донора отмечают 20 апреля. Именно в этот день впервые в акушерской практике А.М. Вольф осуществил успешное переливание крови пациентке с послеродовым кровотечением. В качестве донора крови выступил ее супруг. Переливание крови оказалось успешным и роженица была спасена. Отмечая день донора в России, вспоминают не только самих доноров и их реципиентов, но и медицинский персонал донорской службы. В этот день организуют проведение различных мероприятий (выставки, лекции, встречи) на тему донорства крови. Рассказывают о важности данной процедуры, проблемах и перспективах донорства и многое другое. Пункты сдачи крови принимают всех желающих стать донором. Проведение такого рода мероприятия особенно важно в нашей стране, где ощущается дефицит донорской крови в медицинской практике.
Всемирный день донора
Всемирный день донора крови отмечается 14 июня. Именно в этот день родился К.Ландштейнер, врач и ученый, лауреат нобелевской премии за открытие групп крови. Всемирный день донора крови был утвержден сравнительно недавно в 2005 году, однако значение данного праздника невозможно переоценить. С развитием современной медицины потребность в донорской крови ежегодно возрастает и популяризация донорства крови просто необходима. В этот день особо уважительно вспоминают тех доноров крови, которые безвозмездно пожертвовали собственной кровью. Большое внимание уделяется информированию населения о важности донорства крови и ее компонентов. Проводятся конференции, выставки, интервью с почетными донорами, врачами донорских служб. В целом всемирный день донора отмечают также как и национальный, но более широко и с участием различных стран. В этот день многие люди изъявляют желание выступить в качестве безвозмездного донора крови.
Донор крови
Донорство крови – наиболее распространенный и востребованный вариант донорства. Однако просто перелить взятую кровь от человека к человеку не безопасно. Прошло немало времени до тех пор, когда были открыты группы крови, усовершенствовались методы ее забора, консервации и транспортировки. На сегодняшний момент основная масса вопросов в этой области решена: забор донорской крови превратился в безопасную процедуру, методы ее консервации, анализа и способы переливания изучены, однако вопрос наличия доноров крови еще остается. С развитием медицинской науки возросло потребление донорской крови. Она расходуется при заболеваниях крови, анемиях, шоковых состояниях, травмах, операциях и многих других клинических состояниях. Вместо цельной крови в настоящее время для переливания используют ее составляющие: эритроцитарную массу, плазму, тромбоциты, что позволяет более избирательно производить лечение пациентов.
Основные принципы, используемые в процессе донации крови:
- Кровь, получаемая от донора, должна соответствовать нормам безопасности
- Граждане становятся донорами крови по собственному желанию
- Донорство крови не должно влиять на здоровье донора
- Соблюдение правовой составляющей и социальная поддержка для донора крови
- Развитие безвозмездного донорства крови
Донору крови предоставляются права на:
- Безвозмездную донацию крови или в ряде случаев за денежное вознаграждение
- Защиту здоровья донора и соблюдение его прав
- Предоставление информации касательно его медицинского обследования
- Предоставление информации касательно возможных нежелательных результатов донорства крови
- Предоставление медицинской помощи бесплатно, если развились осложнения в процессе донорства крови
- Возмещение ущерба, полученного в результате донорства крови
- Необходимую поддержку согласно действующему законодательству
Помимо прав донору крови присущи следующие обязанности:
- Предъявить паспорт, или другой документ, удостоверяющий личность (например, военный билет)
- Предоставить информацию о ранее перенесенных инфекциях и пребывании в очагах неблагоприятных с эпидемиологической точки зрения, применении наркотических препаратов, вакцинации, хирургических вмешательствах, вредных рабочих условиях
- Пройти врачебное обследование
Донор, сдающий кровь, ответственен за всю информацию, которую он лично предоставил.
Сдача крови донором
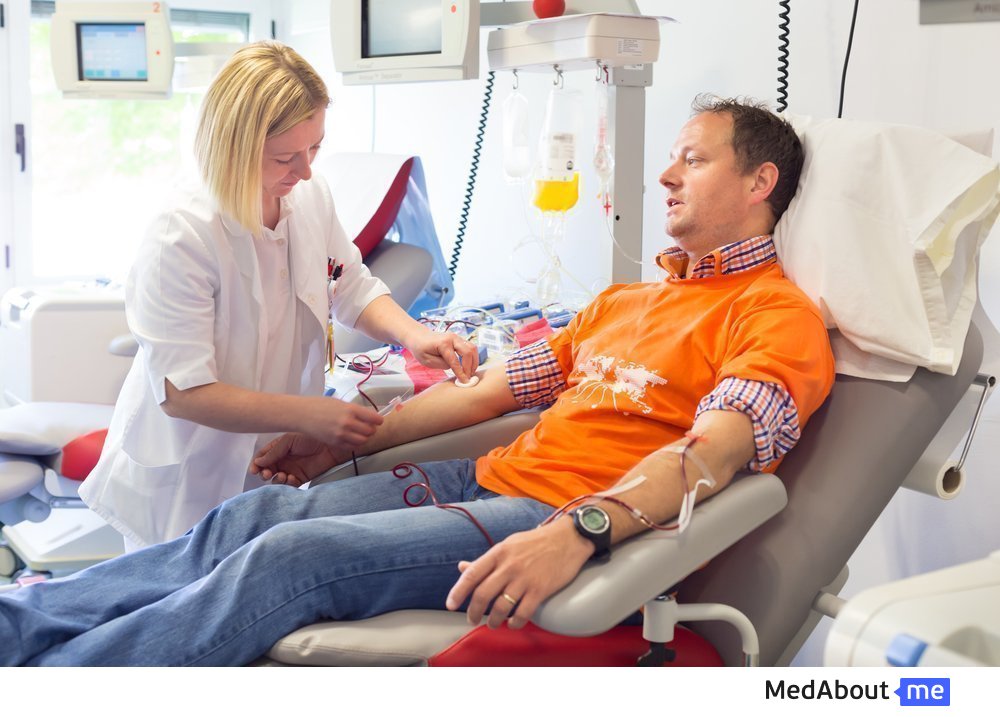
Согласно действующему законодательству донором крови может стать дееспособный совершеннолетний гражданин России или иностранный гражданин, проживающий на территории России более года. Для сдачи крови необходимо письменное согласие со стороны донора, пройденное медицинское обследование и отсутствие противопоказаний к донорству крови.
Абсолютными противопоказаниями являются:
- Хроническая инфекция, передающаяся через кровь: вирусные гепатиты, сифилис, туберкулез, вирус иммунодефицита человека
- Онкология
- Психиатрические расстройства, алкоголизм и наркомания
- Паразитарные инфекции: токсоплазмоз, эхинококкоз, лейшманиоз, ришта и др.
- Патология сосудистой системы: гипертоническая болезнь 2-3 ст, пороки сердца, эндокардит, ишемическая болезнь сердца, атеросклероз
- Органическая патология центральной нервной системы, абсолютная глухота и немота
- Патология дыхательной системы: бронхиальная астма, бронхоэктатическая болезнь, эмфизема
- Патология желудочно-кишечного тракта: язвенная болезнь гастродуоденальной зоны
- Патология почек и мочевыделительных путей: хроническая болезнь почек, мочекаменная болезнь
- Патология эндокринных желез, стойко нарушающая метаболизма
- Патология глаз: тяжелая миопия, трахома
- Заболевания кожи: псориаз, экзема, микозы, фурункулез и др.
- Перенесенные обширные оперативные вмешательства, органная трансплантация
- Хроническая патология соединительной ткани: склеродермия, системная красная волчанка
- Лучевая болезнь
Абсолютные противопоказания запрещают становиться донором крови, даже если заболевания находятся в фазе ремиссии. Помимо абсолютных противопоказаний следует помнить, что масса тела донора крови в момент сдачи должна быть больше 50 килограммов, артериальное систолическое давление не ниже 90 и не выше 160 мм. рт. ст., а диастолическое не ниже 60 и не выше 100 мм. рт. ст. Частота пульса не должна быть ниже 50 и выше 100 ударов в минуту.
Существуют также относительные противопоказания, наличие которых приводит к временной утрате возможности сдать донором крови.
- Оперативные вмешательства
- Прививки вакцинами
- Контакт с больными, страдающими инфекционными заболеваниями
- Трансфузии крови
- Нанесение татуировки
- Менструации
- Пребывания в очагах инфекции
- Перенесенные инфекционные заболевания, которые не отнесены в список абсолютных противопоказаний (например, ОРВИ, грипп и др.)
- Аллергия в фазе обострения
- Удаление зуба
- Периоды беременности и грудного вскармливания
- Изменения параметров в биохимическом анализе крови
Спустя определенный период времени после разрешения относительных противопоказаний донор будет допущен к сдаче крови.
Весь процесс донации крови занимает около 10 минут. Единовременно из вены донор сдает 480 мл крови, часть которой идет на анализ. Однако в случае донации компонентов крови процедура займет больше времени. Все дело в том, что сдача компонентов крови осуществляется при помощи афереза – аппарат забирает кровь донора, затем вымывает из нее нужный компонент (например, эритроциты), а оставшуюся кровь возвращает обратно в вену донора. Название такой процедуры может быть эритроцитаферез, плазмаферез, тромбоцитаферез, в зависимости от изымаемого компонента крови.
Решил, что стану донором крови, что дальше?

Допустим, вам уже исполнилось 18 лет, вес превышает 50 килограмм и проблемы со здоровьем обходили вас стороной, то вы вполне подходите для того, чтобы стать донором крови. Сперва необходимо определить, где вы собираетесь сдать кровь. Таких пунктов достаточно много, например, в Москве работает более 30 пунктов и донорских станций для осуществления переливания крови. Можно посещать какой-то один пункт сдачи крови или производить процесс донорства в разных местах. Заблаговременно желательно позвонить на искомый пункт донации крови и задать все интересующие вас вопросы. Попутно необходимо определиться с типом сдачи крови: будет ли это цельная кровь или взвесь эритроцитов, тромбоцитов или плазма. Также необходимо запомнить ряд простых рекомендаций:
- Нет необходимости сдавать кровь будучи уставшим, вялым, с выраженным недомоганием
- Не следует перед сдачей крови употреблять пищу, богатую жирами и специями, также не рекомендуют молоко, орехи и бананы
- Становиться донором натощак тоже нет необходимости, простой завтрак необходим
- Не следует перед сдачей крови принимать спиртосодержащие напитки
- От курения в день донации также следует воздержаться
- Желательно осуществлять донацию утром, поскольку было установлено, что именно в это время потеря крови переносится организмом проще
Донорство крови в современных условиях – это безопасная процедура. То количество крови, которое изымается, не оказывает значимого влияния на работу организма в целом. Организм легко восстанавливает такой объём кровопотери, однако это происходит постепенно.
После сдачи крови рекомендуется:
- Первые 10 минут проведите в спокойной обстановке, резко не вставайте, после выпейте сладкого чая
- Повязку, наложенную на место прокола кожи, не снимайте сразу
- Не рекомендуется после донации употреблять алкоголь и сигареты
- В день, когда вы сдали кровь, не осуществляйте тяжелых физических нагрузок
- Не управляйте автотранспортом, особенно если присутствует слабость и кружится голова
- Почувствовали себя плохо – обратитесь за медицинской помощью
Доноры крови часто задаются вопросом о риске заразиться какой-либо инфекцией на станции переливания крови. Такая вероятность практически полностью исключена, поскольку все системы переливания крови являются одноразовыми и подлежат утилизации после применения.
Существует риск заразить реципиента посредством использования зараженной донорской крови. Такая вероятность, к сожалению, имеет место быть, хотя и в минимальном проценте случаев. Из-за наличия такой вероятности необходимо внимательно обследовать потенциального донора, исключая все возможные противопоказания.
Сколько платят донорам крови
Довольно часто, спрашивая о донорстве крови, задают следующий вопрос: «Сколько платят донорам крови?» Следует помнить, что существует не только денежное поощрение доноров крови. Согласно законодательству донору крови предоставляется оплачиваемый отпуск на 1 день и бесплатный обед. Количество и качество пищи установлено законодательно. Однако донор крови вправе отказаться от питания в пользу денежной компенсации, которая составит 5% от прожиточного минимума в регионе. Политика развития донорства крови в Российской Федерации направлена на безвозмездную сдачу донорского материала. Однако существует также и платная сдача крови. Сумма выплаты донорам регулируется законодательно и зависит от количества, качества донорской крови, прожиточного минимума в регионе. Станет ли это платное донорство или акт бесплатной сдачи крови решает донор.
Люди, которые удостоены звания «Почетный донор России» каждый год предусмотрена денежная выплата. Стоимость данной выплаты может изменяться, а на 2016 год оценивается в размере 12 373 рубля. Кроме денежной премии почетный донор России вправе претендовать на:
- оказание врачебной помощи по ОМС без очереди
- отпуск (независимо от времени года и условий труда)
- льготную путевку в санаторий
В настоящее время в развитых странах поощряется и популяризируется бесплатное донорство крови. Такая тенденция прослеживается и в России.
Льготы донорам
Действующее законодательство предусматривает донорам крови некоторые льготы. Характер и количество льгот прописаны в законе «О донорстве крови и ее компонентов». Важно учитывать количество процедур донации крови гражданином, обладает ли он званием почетный донор или впервые осуществляет сдачу крови.
Донор, после сдачи крови обеспечивается обедом. От питания можно отказаться, заменив его денежными средствами. Тогда отказ оформляется в форме письменного заявления. Финансовая выплата составит 5% от прожиточного минимума в том регионе, где был осуществлен акт донации.
Почетный донор

Когда человек решил не останавливаться на достигнутом, и донорство крови превратилось в добрую традицию, то со временем есть шанс получить звание почетный донор. Чтобы добиться звания почетного донора необходимо осуществить донацию цельной крови определенное число раз. Звание почетный донор гарантирует ряд предусмотренных льгот. Конечно, следует помнить о социальной значимости процесса донации. Социальные льготы и выплаты не являются целью донации. Донорская кровь впоследствии может спасти жизнь нуждающемуся человеку, и эта награда действительно имеет огромную ценность.
Почетный донор России
Почетным донором России становятся доноры РФ, которые сдали:
- кровь 40 раз и более
- плазму 60 раз и более
- и кровь и плазму свыше 25 и 15 раз соответственно
К этому званию полагается значок «Почетный донор России». Знак учрежден 26 августа 1995 года и соответствует знаку «Почетный донор СССР». Люди, которые были удостоены звания «Почетный донор СССР» располагают теми же привилегиями, что и «Почетные доноры России». Сам значок изготавливается из латуни (томпака), покрыт эмалью и обрамлен имитацией позолоты. В центре знака изображена красная капля, внутрь которой вписан широкий равноконечный крест. По периферии сверху на белом фоне надпись «почетный донор», снизу на белом фоне надпись «России». С боковых сторон рельеф из лавровых листьев с имитацией позолоты.
Почетный донор Москвы
Почетным донором Москвы становятся доноры РФ, которые сдали:
- кровь 20 раз и более
- плазму 30 раз и более
- и кровь и плазму свыше 20 и 13 раз соответственно
Таким донорам вручается отличительный знак, удостоверяющий их особый статус. Им предоставляются некоторые льготы, которые действуют на территории Москвы. Денежные поощрения почетным донорам Москвы не предусмотрены.
Почетный донор, льготы
Всем лицам, удостоенным звания «Почетны донор», гарантированы определенные льготы.
Для людей, обладающих званием «Почетный донор Москвы» льготы такие:
- Безвозмездный ремонт и изготовление зубных протезов в соответствии с медицинскими показаниями
- Льгота при оплате коммунальных услуг (половина от их стоимости)
- Пользование всеми видами общественного транспорта по городу Москва бесплатно, исключение составляет коммерческие транспортные службы (например, такси)
- Льгота на обеспечение лекарствами (половина от их стоимости)
Для продления льгот необходимо каждый год сдавать кровь 3 раза или плазму 7 раз на московских станциях переливания крови.
Для людей, обладающих званием «Почетный донор России» льготы следующие:
- Предоставление медицинской помощи без очереди
- Ежегодный не зависимый от времени года отпуск
- Получение по месту трудоустройства или учебы путевки в санаторий без очереди
- Денежное вознаграждение, которое предоставляется раз в год и на данный момент составляет 12373 рубля. Данная выплата не подлежит налогообложению
Выплаты донорам
Нет единых ценовых выплат донорам крови. Сумма выплаты донорам регулируется законодательно и зависит от количества, типа и компонентов донорского материала, прожиточного минимума в регионе. Интересующую вас информацию необходимо уточнить в пункте переливания.
Почетным донорам Москвы финансовые поощрения не осуществляются
Почетным донорам России предусмотрено финансовое поощрение составляющее 12373 рубля, которое не подлежит налогообложению.
Прижизненное органное донорство подразумевает исключительно безвозмездную основу.
Донорство красного костного мозга является безвозмездной и анонимной процедурой. Такому донору могут оплатить проезд проживание и питание, необходимые для осуществления донорства костного мозга.
Донорство спермы и яйцеклетки оплачивается индивидуально и зависит от количества и качества донорского материала, успеха со стороны реципиента. Денежные выплаты донорам в данном случае прописываются в договоре, предшествующему акту донации. Так, например, при регулярном донорстве спермы можно заработать 9-12 тысяч рублей в месяц. Сумма выплат донору яйцеклетки существенно выше и составляет 30-50 тысяч рублей.
Донор года
Ежегодно донорское движение поддерживают новые люди. Кто-то сдает кровь из чувства гражданской ответственности, кто-то из личных побуждений. В любом случае донорский материал послужит на благо общества, поможет спасти чью-либо жизнь и сохранить здоровье. Как такового звания «Донор года» не существует, в данной области не должно быть конкуренции. Каждый донор сдает кровь в меру индивидуальных возможностей. Конечно, дефицит крови все еще ощущается и популяризация донорства необходима. Для этих целей проводится масштабная работа. В основу донорского процесса положена безвозмездная сдача крови, однако это не отменяет денежной компенсации. Далеко не все доноры получают знаки отличия в виде «Почетного донора России», однако даже если вы стали донором крови всего один раз, то уже совершили большое дело, и возможно именно ваша донорская кровь подарит жизнь нуждающемуся пациенту.
Частные случаи донорства
Помимо донорства крови и ее компонентов существуют и другие способы стать донором. Прижизненный донорский материал также может быть представлен красным костным мозгом, спермой и яйцеклеткой. Для каждого из этих видов донации предусмотрены свои особенности и далеко не каждый желающий может выступить в данном случае в качестве донора.
Донор яйцеклетки

Донорские яйцеклетки используются в тех случаях, когда женщина самостоятельно не способна зачать ребёнка из-за заболевания яичников. Данный вид донорства может являться безвозмездным, а может носить сугубо коммерческий характер. Донорами яйцеклетки могут стать женщины в возрасте от 20 до 30 лет, у которых есть собственные здоровые дети. Перед актом донации такие женщины проходят подробный медицинский осмотр, включающий исключение:
- Опасных инфекций (гепатиты, ВИЧ, сифилис)
- Инфекций, передающихся половым путем (хламидиоз, генитальный герпес и др.)
- Генетических отклонений
- Избыточной массы тела
- Сопутствующих соматических и психиатрических патологий
Предварительно донора яйцеклетки осматривает терапевт и психолог. Выполняется ультразвуковое обследование яичников и малого таза. Затем берется мазок и кровь для анализа. Все обследование донора яйцеклетки выполняется бесплатно и конфиденциально. Донор яйцеклетки заключает договор, где обговариваются все детали донации яйцеклетки.
Сам процесс донорства яйцеклетки включает следующие этапы:
- Медикаментозная стимуляция роста и созревания яйцеклетки: подбор лекарственных препаратов осуществляется индивидуально, в качестве метода оценки их эффективности используют УЗИ
- Пункция яичника и получение яйцеклетки: пункция осуществляется под наркозом, вся процедура занимает 15 минут, проходит в стерильных условиях
После акта донации донора переводят в палату, где она отдыхает и получает необходимый уход в течение дня. Поскольку донорство яйцеклетки – это инвазивное вмешательство, то возможны следующие осложнения:
- Кровотечение
- Воспалительная реакция
- Синдром гиперовуляции
После акта донации яйцеклетки и до завершения первых месячных запрещено:
- Жить половой жизнью
- Париться в бане
- Осуществлять тяжелые физические нагрузки
- Злоупотреблять алкоголем
Женщина может становиться донором яйцеклетки не более шести раз.
Донор спермы

Стать донором спермы потенциально может здоровый совершеннолетний мужчина до 35 лет, прошедший медицинское и генетическое обследования. Донорство спермы может быть анонимным и открытым, с предоставлением данных о своей внешности и иных данных.
Список обследований потенциального донора спермы:
- Осмотр врачей-специалистов: терапевта, генетика, психиатра, уролога
- Исключение хронических инфекций: ВИЧ, вирусные гепатиты, герпес
- Спермограмма
- Мазок из уретры: выявление хламидии, гонококков и других возбудителей заболеваний, передающихся половым путем
Все данные исследования для донора спермы проводятся бесплатно.
Для того, чтобы стать донором спермы необходимо:
- Обратиться в учреждение, осуществляющее донорство спермы
- Заполнить анкету
- Пройти необходимое медицинское обследование
- Сдать донорский материал: перед первой сдачей спермы необходимо воздерживаться от эякуляции на протяжении от 3-х до 7 дней, не употреблять алкоголь, лекарственные препараты, не париться в бане, горячей ванне
- Если качество донорского материала и результаты медицинского обследования окажутся удовлетворительными, то заключается договор и разрешается сдача донорского материала
Сумма оплаты донорам спермы напрямую зависит от кратности сдачи донорского материала. В ряде случаев оплата осуществляется после шестимесячного карантина.
Донором спермы можно стать не чаще 8 раз в месяц. Если сдавать сперму чаще, то ее репродуктивные возможности снижаются. При регулярной донации спермы половую жизнь следует исключить. Таким образом, в месяц можно заработать от 10 до 20 тысяч рублей. Сумма может быть и больше, если здоровье и генетика донора отличаются особым благополучием.
Следует уделить внимание правовой составляющей процесса донорства спермы. Могут ли в дальнейшем женщины-реципиенты вашего донорского материала высказывать претензии на ваше отцовство? Дело в том, что женщина, перед оплодотворением донорской спермой заключает договор, где прописано, что на донора не распространяются родительские обязательства. Следовательно, никаких прав и связанными с ними обязательств на родившихся детей донор не имеет.
Донор костного мозга
Красный костный мозг также используют для трансплантации нуждающимся пациентам. Такие пациенты страдают достаточно тяжелыми заболеваниями:
- Лейкозы (это заболевание иногда называют раком крови)
- Апластическая анемия
- Лимфомы
- Врожденные расстройства иммунной системы и обмена веществ
- Аутоиммунные заболевания: системная красная волчанка, системный склероз
Донация костного мозга – исключительно добровольная и безвозмездная процедура.
Красный костный мозг представлен предшественниками клеток крови и иммунной системы. Иногда такие клетки называют стволовыми. Пересадка реципиенту красного костного мозга способствует увеличению числа клеток крови, восстанавливает утраченный иммунитет. Поскольку подобный донорский материал создавать искусственно на данный момент невозможно, то доноры костного мозга являются единственным его источником.
Донором костного мозга может стать любой человек в возрасте от 18 до 50 лет. Требования, предъявляемые к донору костного мозга, в целом аналогичны таковым при донорстве крови. Потенциальных доноров костного мозга заносят в специальный регистр.
Забор красного костного мозга осуществляется из тазовой (подвздошной) кости посредством пункции. Процедура безболезненная, осуществляется под наркозом.
Потеря костного мозга незаметна для донора, через пару недель объём красного костного мозга восстанавливается. Иногда развиваются болевые ощущения в костях, но они успешно купируются обезболивающими препаратами.
Донор мозга
Иногда доноров красного костного мозга называют «донорами мозга». Данный термин не является информативным и может ввести в заблуждение. Красным костным мозгом называют гемопоэтические клетки, которые расположены в полостях костей. Под мозгом же понимают нервную ткань, ничего общего с красным костным мозгом не имеющую.
Возможно, когда-нибудь в будущем станет реальна трансплантация мозга как такового, но на сегодняшний момент развития медицинской науки такая возможность недостижима.