Боковое искривление позвоночника.
Жизнь человека уже длительное время связана с прямохождением, в связи с чем нагрузки на позвоночник многократно выросли и привели к формированию как физиологических его изгибов, таких как лордозы и кифозы, так и патологических – сколиозов. Причин, вызывающих боковое отклонение оси позвоночника, значительное количество, а последствия могут быть как исключительно косметическими, что не сказывается в большинстве случаев на качестве жизни, так и серьезными, вплоть до инвалидности. В большинстве случаев формирование этой патологии происходит в детском возрасте, что обуславливает важность своевременного ее выявления и коррекции.
Сколиоз позвоночника
Сколиозом позвоночника принято называть его трехмерную деформацию более чем на 10 градусов в вертикальном положении. Симптомы этого заболевания широко варьируются в зависимости от возрастной группы и медицинской истории пациента Принято разделять сколиоз на структурный, который можно корректировать, так и неструктурный (корректируемый).
- К некорректируемому сколиозу относят такие виды, как идиопатический, при врожденных аномалиях развития и вызванные структурными изменениями;
- К корректируемому сколиозу относят такие виды, как вызванные разной длиной ног, воспалением и острой болью.
В норме кривизна позвоночника может доходить до 10 градусов, торакальный кифоз (от Т2 до Т12) от 20 до 40 градусов, а поясничный лордоз (от Т12 до S1) от 30 до 60 градусов.
До сих пор не определено единой этиологии сколиоза. Как правило, сколиоз – многофакторный процесс. Тем не менее, последние проведенные исследования выявили определенные ассоциации, которые повышают риск развития сколиоза:
- Остеопения и остеопороз в популяции связаны с развитием сколиоза. Низкий уровень минеральной плотности костей был выявлен у подростков с более серьезными искривлениями;
- Подростковый идиопатический сколиоз может быть результатом аномально низкой степени минерализации костной ткани во время быстрого роста костей;
- Уровень тромбоцитарного кальмодулина был снижен у пациентов с прогрессивно нарастающим сколиозом по сравнению с устойчивой формой заболевания. Было высказано предположение, что поскольку тромбоциты и мышцы имеют сходные сократительные белки, миопатия в основе патологического процесса может внести свой вклад в развитие сколиоза;
- Дефицит мелатонина был связан с развитием сколиоза в моделях у животных, но это еще не было продемонстрировано на приматах или людях;
- CHD7 – это первый ген, связанный с развитием идиопатического сколиоза.
Выделяют три основные многокомпонентные этиологии, в связи с чем по причине возникновения следует выделять идиопатический, дегенеративный и нейромышечный тип сколиза.
Возможные причины развития сколиоза:
- в 90 % случаев, когда причину определить не удается, его называют идиопатическим;
- в ряде случаев деформация позвоночника может быть врожденной;
- Нервно-мышечные заболевания, сопровождающиеся асимметрией тонуса мышц;
- Неодинаковая длина ног;
- Местные воспалительные изменения;
- Острая боль, возникающая при поражении межпозвоночного диска;
- Хронические дегенеративные заболевания диска с изменением его формы;
- Киари I мальформация с или без сирингомиелии;
- Синдром Элерса-Данлоса;
- Заболевание Шарко-Мари-Тута;
- Синдром Прадера-Вилла;
- Церебральный паралич;
- Спинально мышечная атрофия;
- Мышечная дистрофия;
- Атаксия Фридриха;
- Протея синдром;
- Марфана синдром;
- Нейрофиброматоз;
- Системные нарушения соединительной ткани;
- Спинальная дизрафия.
Сколиоз у детей

Примерно у 2-3% детей до 16 лет угол Кобба составляет более 10 градусов, однако в то же время только у 0,3-0,5% случаев угол Кобба превышает 20 градусов.
Идиопатический сколиоз у детей – это деформация спины во фронтальной плоскости с увеличением угла Кобба более, чем на 10 градусов, с или без отклонения в сагиттальной плоскости (с затрагиванием кифоза или гиперлордоза) с постановлением диагноза до 18 лет.
Угол Кобба определяют с помощью рентгеновского снимка в переднезадней проекции по следующему алгоритму:
- Определяется верхний позвонок сколиотической дуги (самый смещенный позвонок с наименее наклоненными поверхностями);
- Проводится линия через верхний и нижний позвонки, которые наименее смещены и при этом имеют максимально наклоненные края. Линии проходят через верхнюю поверхность верхнего позвонка и нижнюю поверхность нижнего позвонка в сторону вогнутости;
- Угол между этими линиями или угол между взаимными перпендикулярами, опущенными от этих взаимных линий, и называется углом Кобба.
- При S-образной деформации нижний позвонок верхней дуги является верхним позвонком нижней.
Нейродегенеративный сколиоз спины развивается как результат нейро-мышечного дисбаланса. Это можно объяснить тем, что за поддержание идеальной осанки отвечает баланс между костными структурами, связочным и мышечным аппаратом, соответственно дефицит одного из этих компонентов приводит к появлению патологических изгибов. Нейромышечный тип сколиоза развивается с раннего возраста и быстро прогрессирует во время роста скелета. Также степень искривления нарастает после созревания скелета. Длина искривления продолжительна и часто связана с перекосом таза.
Раннее начало сколиоза у детей было приводит к более тяжелым спинальным искривлениям. Кроме того, с увеличением возраста возрастает жесткость сколиоза, что усложняет проведение адекватной хирургической коррекции для достижения хорошего эффекта.
Идиопатический сколиоз у детей встречается в 2-4 % случаев. Большая часть искривлений встречается у подростков старше 11 лет.
Идиопатический сколиоз подразделяют на следующие категории в зависимости от возраста его манифестации (L.A.Goldestein, 1973):
- инфантильный (от 0 до 3-х лет);
- ювенильный (от 4 до 9 лет);
- подростков (от 10 лет).
Это подразделение на категории обусловлено периодами увеличения скорости роста. Тем не менее, скорость роста у детей относительно стабильна, поэтому термин раннего начала сколиоза применяется для детей в возрасте до 5 лет. У детей с формированием сколиоза до 5 лет высок риск развития проблем с сердечно-легочной системой, таких как рестриктивное поражение легких, артериальная гипертензия и легочное сердце.
Инфантильный идиопатический сколиоз
Инфантильный идиопатический сколиоз – это структурная деформация позвоночника с формированием верхушечной ротации и заклиниванием, которая развивается в первые 3 года жизни. Распространенность этой патологии составляет менее 1 процента всех случаев идиопатического сколиоза. Впервые этот вид сколиоза позвоночника был описан в 1930 году.
Считается, что распространенность среди мальчиков выше в 3-5 раз.
Были предложены две теории для объяснения патогенеза инфантильного сколиоза:
- нарушения внутриутробного развития;
- послеродовое давление на позвоночник в положении на спине.
Изначально Броуном была высказана идея, что высокое внутриматочное давление может деформировать позвоночник и привести не только к развитию сколиоза, но и к плагиоцефалии (асимметрии черепа), ограничению отведения бедра и деформации грудной клетки. Противоречие этой теории состоит в том, что патологии нет при рождении и она развивается с течением времени. Поскольку частота инфантильного сколиоза выше в Европе, Мау предположил, что причиной сколиоза может быть послеродовая деформации позвоночника, которая развивается в положении на спине. Эта теория поддерживается сочетанием ипсилатеральной плагиоцефалии, ограничением отведения бедра, контрактурами шеи и ног у этих детей.
Дифференциальный диагноз идиопатического сколиоза включает:
- врожденные заболевания;
- нервно-мышечные заболевания (миеломенингоцеле, мышечные дистрофии, спинномозговые аномалии);
- нейрофиброматоз.
Большую важность в установлении диагноза имеют подробный анамнез и физическое обследование. Начинать следует с записей о рождении ребёнка и основных этапах его развития, а также наследственности (наличие этой патологии у родственников).
Физическое обследование начинается с общей оценки здоровья ребёнка, в том числе роста и веса. Раздевание младенца облегчает тщательный осмотр кожи, что может помочь в определении других заболеваний, вызвавших развитие сколиоза. Кроме того, у младенца оценивается асимметрия плеч, грудной клетки и таза.
Ребёнка с подозрением на сколиоз следует подвергнуть передне-задней и боковой полной рентгенографии, захватывающей всю длину позвоночника. Это обследование может определить аномалии позвоночника и определить врожденную основу сколиоза. Кроме того, возможно использование компьютерной томографии, что существенно повышает информативность исследования. При повторных исследованиях следует сохранять то же положение тела. После того, как ребёнок начинает стоять, следует проводить исследование в двух положениях – лежа и стоя.
Ювенильный идиопатический сколиоз
Распространенность ювенильного идиопатического сколиоза, по различным оценкам, составляет от 8% до 16 % всех пациентов с идиопатическим сколиозом. Этот вид сколиоза по определению наблюдается у пациентов в возрасте от 4 до 10 лет. Причина до сих пор не установлена – теории предполагают влияние дисфункции задней колонны позвоночника (поперечные отростки, остистые отростки, ножки дужек позвонков, ламинарные части дужек, фасеточные суставы, межостистые, надостистые и желтая связки), дефицит нейромедиаторов (связанных с работой шишковидной железы), генетическая предрасположенность.
Для этой формы болезни характерна распространенность у мальчиков левостороннего, а не правостороннего сколиоза, который сам может разрешиться.
При оценке распространенности следует учитывать возраст развития сколиоза:
- от 3 до 6 лет у мальчиков и девочек заболеваемость одинакова;
- от 6 до 10 лет среди девочек распространенность в 8 раз выше.
Картина сколиоза при ювенальной его форме напоминает пациентов подросткового возраста. Отношение правостороннего сколиоза к левому в грудном отделе составляет 3:1. В проведенном американскими учеными исследовании описано 109 пациентов с ювенильным сколиозом. Прогрессирование искривления было отмечено у 104 из 109 пациентов (95%), а в дальнейшем у 77 из них потребовалось проведение спинного артродеза.
Для постановки диагноза ювенильного идиопатического сколиоза следует исключить другие вероятные причины этого заболевания. Проводится исследование анамнеза заболевания и тщательное физическое обследование. Проводится изучение функции двигательных, чувствительных нервов и рефлексов.
Первоначальное рентгенографическое обследование включает в себя проведение рентгенографии в переднезадней и боковой проекциях на всю длину позвоночника.
Прогрессирование сколиоза в растущем организме может создавать уникальные проблемы. Сколиоз часто приводит к формированию сердечно-легочной патологии. Проведение спондилодеза (хирургического вмешательства, проводимого с целью обездвиживания смежных позвонков) может оказывать негативный эффект на рост позвоночника и грудной клетки.
Многие хирургические процедуры были разработаны для контроля прогрессирования сколиоза незрелого позвоночника. Общий принцип этих процедур состоит в том, что короткий, прямой позвоночник лучше, чем длинный, но кривой. Явление коленчатого вала – патологическое кручение позвоночника вокруг фиксирующей конструкции происходит, когда происходит фиксация только задней части позвоночника. Передние отделы продолжают расти, несмотря на заднюю фиксацию, что приводит к заметному вращению позвоночника. В связи с этим необходимо проводит как переднюю, так и заднюю фиксацию. Однако такой подход приводит к негативным последствиям для растущих грудной клетки и легких. В связи с этим проведение операции со взаимным обездвиживанием позвонков рекомендуется после закрытия зон роста.
С целью торможения роста позвонков на выпуклой стороне позвоночника проводится эпифизиодез. В 1963 году группа ученых предоставила первые результаты эффективности проведения этого оперативного вмешательства. И, хотя 23% пациентов продемонстрировали значительное улучшение, у 40% искривление осталось практически неизмененным.
В связи с этим разрабатываются методики, включающие контроль прогрессирования сколиоза с некоторой начальной коррекцией и сохраняющие при этом рост позвоночника.
Адолесцентный идиопатический сколиоз

Адолесцентный (подростковый) вариант болезни поражает до 3 % населения и имеет большее распространение среди женщин с формированием правостороннего сколиоза в области грудной клетки и левостороннего грудопоясничного сколиоза. Его прогрессирование наиболее выражено в период бурного роста.
Адолесцентный идиопатический сколиоз может проявляться деформацией позвоночника в 3-х измерениях: венечной, сагиттальной и осевой плоскостях. Его можно диагностировать при любом искривлении, равным или превышающим 10° во фронтальной плоскости у пациентов от 10 до 18 лет. Как правило, ставится этот диагноз после исключения других возможных причин (врожденных, нервно-мышечных или синдромальных). Возможно проведение магнитно-резонансной томографии для исключения нервных причин сколиоза, таких как сирингомиелии или мальформации Киари, хотя использование этого метода исследования в качестве скрининга является спорным вопросом.
Подозревается, что генетический компонент имеет значение в отношении формирования идиопатического адолесцентного сколиоза позвоночника. Так, отмечается его развитие с частотой 11% среди родственников первой степени родства, в связи с чем обращение за медицинской помощью целыми семьями не является редкостью.
Подростковый идиопатический сколиоз затрагивает от 2% до 3% подросткового населения, но меньше, чем 10% пациентов с этой этиологией, нуждаются в лечении. Чем выше степень сколиоза, тем ниже его распространенность. Так, угол искривления выше 30 ° имеют всего от 0,1% до 0,3%. При незначительной степени искривления распространенность среди мужчин и женщин одинакова, однако при значительной степени сколиоза он встречается в 10 раз чаще среди женщин.
В течение многих лет, классификация Кинг-Моу была наиболее востребована для выбора лечения подросткового идиопатического сколиоза. К ее недостаткам следует отнести то, что оценка сколиоза проводится только во фронтальной плоскости. Кроме того, не все варианты грудного сколиоза могут оцениваться по этой системе.
Классификации Ленке лишена этих недостатков и в настоящее время считается золотым стандартом для классификации подросткового идиопатического сколиоза спины и выбора тактики лечения.
Лечение подразделяется на консервативное, которое показано при величине угла от 20° до 40° или прогрессировании не более чем на 5° в год, и оперативное. Более сильное отклонение и младший возраст имеют худший прогноз.
Оперативное вмешательство показано, когда болезнь прогрессирует или степень искривления достигает от 45° до 50°. Основная цель состоит в том, чтобы остановить дальнейшее развитие процесса, приводя к потенциально серьезным осложнениям, таким как поражение легочной системы и боли в спине. Серьезные отклонения (угол Кобба более 110 градусов) часто ассоциируются с сердечно-легочными отклонениями.
Другие цели, которые преследуют сами пациенты, направлены на улучшение внешнего вида и носят чисто косметический характер. Исследование, которое проводилось американскими учеными с помощью опросников для обследования качества жизни показало, что у пациентов с подростковым идиопатическим вариантом заболевания более низкая самооценка и они застенчивее, своих сверстников.
Таким образом, психологическое воздействие деформации также следует принимать во внимание при рассмотрении проведения операции.
Опыт показывает, что заболевание, обнаруженное у детей от 10 до 18 лет не склонно к значительному прогрессированию и чаще, чем 90% случаев стабилизируется после созревания скелета.
Сколиоз у взрослых
Сколиоз у взрослых с возрастом в мужской популяции встречается почти в четыре раза реже женщин.
Нейромышечный сколиоз позвоночника развивается у людей с выраженными дефектами мышечных или нервных структур, например при мышечной дистрофии или перенесенном полиомиелите.
В редких случаях возможно развитие дегенеративного сколиоза у взрослых до 40 лет.
Идиопатический подростковый вариант заболевания, который в дальнейшем прогрессирует или не откорректирован, может быть классифицирован как идиопатический сколиоз взрослых.
Сколиоз у пожилых

Дегенеративный сколиоз взрослых – это впервые резвившееся в зрелом возрасте искривление позвоночника без его предшествующих нарушений. Угол Кобба составляет более 10 градусов, также может наблюдаться как сагиттальная деформация, так и осевая ротация. Считается, что дегенеративный сколиоз взрослых начинается с асимметричной дегенерации межпозвонкового диска, что приводит к деструкции и нестабильности задней колонны позвоночника, особенно в фасеточных суставах. Это приводит к осевому вращению, боковому смещению в результате слабости связочного аппарата. Остеопороз и остеохондроз способствуют прогрессированию дегенеративного процесса и формированию этого типа сколиоза.
Дегенеративный вариант болезни развивается одинаково часто среди мужчин и женщин и типично представлен в шестой или седьмой декадах со средним значением манифестации в 70,5 лет.
Степени сколиоза
Выделяют 1,2,3 и 4 степени сколиоза. Это необходимо для оценки тяжести основного заболевания, а также определения лечебной тактики.
Сколиоз 1 степени
Сколиоз 1 степени диагностируется на легких стадиях деформации позвоночника, когда угол Кобба равен десяти градусам.
Сколиоз 1 степени характеризуется:
- видна околопозвоночная асимметричность рядом с дугой искривления при проведении пробы со сгибанием;
- наличия реберного горба не отмечается;
- наблюдаются первые признаки торсии позвонков.
При сколиозе 1 степени может наблюдаться незначительная сгорбленность, разный уровень плеч, а после долгой ходьбы появляются жалобы на ноющие боли. Чаще всего эта степень сколиоза наблюдается в молодом возрасте и не наносит серьезного вреда здоровью, однако при выявлении патологии на этой стадии рекомендуется наблюдение у ортопеда.
При лечении сколиоза 1 степени применяются в основном профилактические мероприятия, связанные с формированием хорошего мышечного корсета спины, играющего значительную роль в формировании осанки. Высокая эффективность лфк при сколиозе наблюдается именно на этой стадии заболевания.
Сколиоз 2 степени
Сколиоз 2 степени ставится с помощью рентгенологического исследования. При этой степени заболевания угол Кобба равняется 10-25 градусам.
При сколиозе 2 степени при физикальном обследовании обнаруживается:
- визуально определяемая сильная деформация;
- сгибание вызывает появление реберного горба;
- треугольники талии расположены не симметрично;
- надплечья и лопатки расположены на разной высоте и удаленности от анатомических ориентиров;
- неодинаковое распределение околопозвоночных мышц в люмбальном отделе при проведении наклонов;
- отмечается торсия;
Для сколиоза 2 степени характерно появление компенсаторного изгиба выше или ниже патологического процесса. Эта реакция направлена сохранение естественной функции позвоночника в связи с большой нагрузкой на него, обусловленной прямохождением.
Сколиоз 2 степени можно корректировать вытяжением. При этом способе лечения получается убрать компенсаторный изгиб и существенно повлиять на основную дугу и даже частично воздействовать на торсию, однако наибольшим эффектом на этой стадии заболевания обладает проведение специальных физических упражнений. Массаж при сколиозе 2 степени может оказывать значительный эффект. Для проведения же оперативного лечения показаний нет.
Кроме того, эта степень сколиоза является основанием для признания человека непригодным для службы в рядах Российской армии.
Сколиоз 3 степени
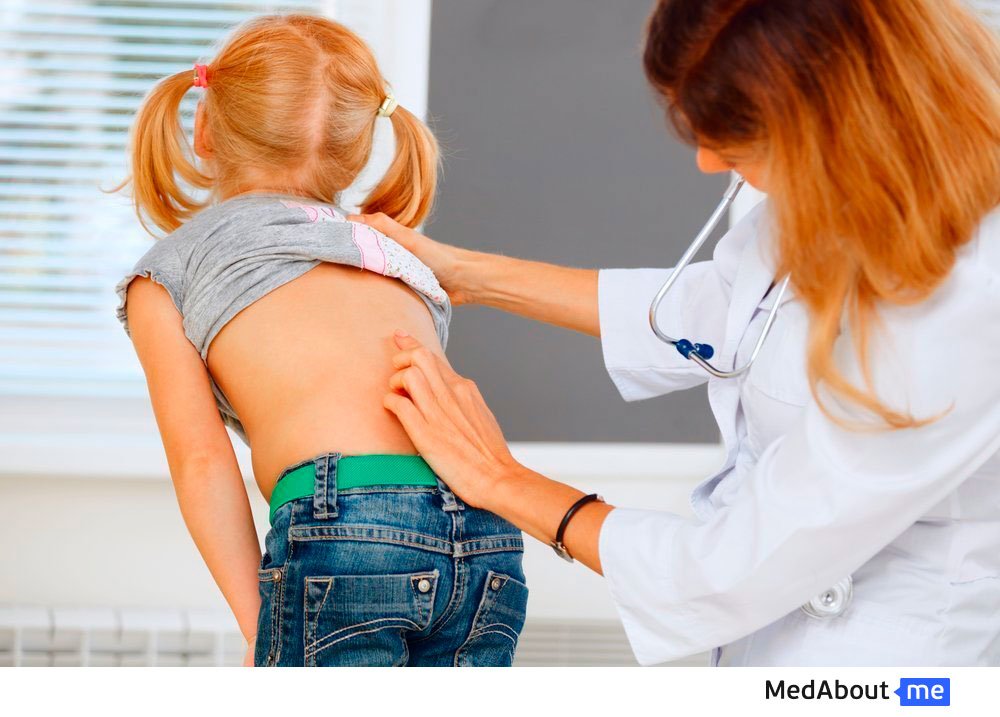
Сколиоз 3 степени ставится при рентгенологическом исследовании с углом Кобба от 25 до 40 градусов.
При сколиозе 3 степени определяется:
- сильное деформирование позвоночника с развитием значительной асимметрии;
- часто встречается неровное положение таза;
- реберный горб определяется в положении стоя и лежа;
- грудина в результате сильной асимметрии реберно-позвоночного каркаса в ряде случаев отклоняется в направлении вогнутости;
- главная и компенсаторная дуги, как правило, фиксированы, вследствие чего их полная ликвидация затруднена;
- общая сумма углов Кобба компенсаторных искривлений ниже величины главного.
Сколиоз 3 степени является основанием получения инвалидности, так как он существенно сказывается на качестве жизни.
Диагноз сколиоза 3 степени ставит исключительно специалист, от которого в последующем зависит лечебная тактика. Возможно проведение консервативного лечения или оперативного вмешательства.
Сколиоз 4 степени
Угол Кобба при этой степени сколиоза составляет более 40 градусов.
При сколиозе 4 степени наблюдаются серьезные изменения:
- неправильно расположен таз относительно других частей тела;
- тело отклоняется от сагиттальной плоскости;
- ограничена подвижность позвоночника;
- каркас грудной клетки сильно деформирован;
- реберный горб спереди и сзади;
- на рентгенологическом снимке – клиновидное изменение тел позвонков в грудном отделе;
- развитие спондилоартроза и спондилеза;
- угол первичного искривления равен сумме компенсаторных дуг.
Лечение сколиоза 4 степени затруднено в связи с фиксированностью всех патологических изгибов, поэтому значительного эффекта невозможно добиться без проведения оперативного вмешательства с клиновидной резекцией тел позвонков на границах деформаций.
Классификация сколиоза
На современном уровне медицины не разработано идеальной классификации, которая учитывала бы все особенности сколиоза.
Классификация по МКБ 10
В международной классификации болезней 10 пересмотра сколиоз позвоночника подразделяют на следующие формы:
М41 Сколиоз;
M41.0 Инфантильный идиопатический сколиоз;
M41.1 Ювенильный идиопатический сколиоз;
M41.3 Тораколюмбальный сколиоз;
M41.20 Другой идиопатический сколиоз;
M41.80 Другие формы сколиоза;
Q67.5 Врожденная деформация позвоночника;
M41.40 Нейромышечная сколиоз.
Классификация по Ленке
Классификация по Ленке играет огромное значение для определения дальнейшей тактики лечения пациентов.
Она включает оценку ряда важных параметров:
Ø по выраженности искривления (разработана J.I.P.James в 1954 году; расчет угла предложен J.R. Cobb, в 1948году);
- 0-69° – легкое поражение
- 370-98° – тяжелое поражение
- > 100° – очень тяжелое поражение
Ø гибкость;
Ø по сколиотической дуге (шесть типов);
- первичное искривление нижних грудных отделов;
- первичное искривление нижних с компенсаторным искривлением средних грудных отделов;
- первичное искривление нижних грудных с компенсаторным искривлением поясничных отделов;
- первичное искривление нижних грудных с компенсаторным искривлением средних грудных и поясничных отделов;
- первичное искривление поясничных отделов с компенсаторным искривлением нижних грудных отделов;
- первичное искривление поясничных отделов с компенсаторным искривлением нижних и средних грудных отделов.
Ø по сагиттальному грудному модификатору; (рассчитывается путем измерения угла Кобба между верхней поверхностью пятого грудного позвонка и нижней поверхностью двенадцатого грудного позвонка по рентгеновскому снимку в латеральной проекции).
- Гипокифоз (в ряде случаев вплоть до лордоза) (–): значение угла Кобба менее + 10°;
- Нормокифоз (норма): значение угла Кобба находится между + 10° и + 40°;
- Гиперкифоз (+): значение угла Кобба превышает + 40°
Ø по поясничному модификатору; (рассчитывается путем определения расположения самого латерально отклоняющегося позвонка от Центральной Крестцовой Линии Позвоночника (CSVL)).
- При модификаторе типа А CSVL находится между ножками дуг L1-L4;
- При модификаторе типа В CSVL пересекает ножку дуги вершинного позвонка L1-L4;
- При модификаторе С – CSVL отклоняется медиальнее L1.
По форме искривления
- С-образный (определяется один искривленный контур).
- S-образный (наблюдается два искривленных контура).
- Z, Е или W- образный (можно увидеть три контура).
Правосторонний сколиоз
Правосторонний сколиоз характерен для грудного отдела позвоночника и сочетается с реберным горбом на фоне деформирования грудного каркаса. Правосторонний сколиоз шеи вызывает головные боли и ощущение укачивания.
Правосторонний поясничный сколиоз характеризуется жалобами на болевые ощущения у взрослых (20-30 лет).
Такой тип поражения шеи и поясницы наблюдается очень редко, однако последствия устранить довольно сложно.
Болезни с типичным формированием этой патологии:
- подростковой идиопатический сколиоз (10-18 лет) наблюдается правосторонний сколиоз грудного отдела позвоночника, в ряде случаев сочетающийся с левосторонним искривлением в грудопоясничном отделе;
- ювенильном идиопатический сколиоз (3-10 лет) наблюдается правосторонний сколиоз грудного отдела позвоночника, который распространен среди женского пола.
Левосторонний сколиоз
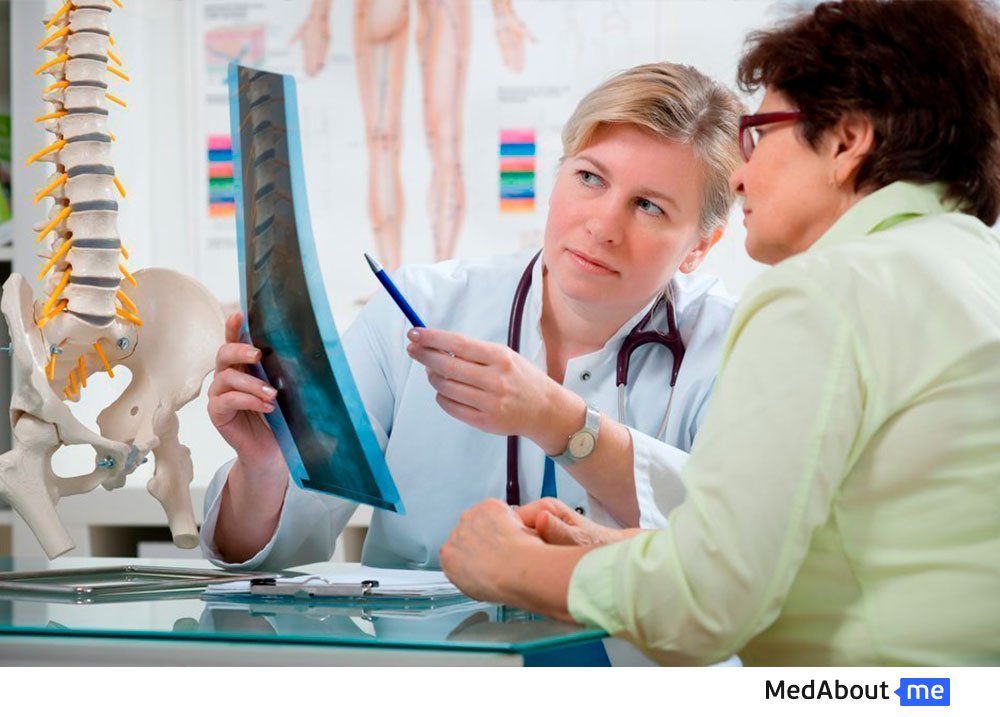
- Левосторонний поясничный сколиоз чаще всего развивается у пожилых. Сколиоз 1 и 2 степени практически никак не проявляется, что обусловлено локализацией центра тяжести. Можно выявить изменение мышц поясницы. Так, с выгнутой стороны отмечается их гипотрофия, а с вогнутой – гипертрофия. На терминальных этапах болезни отмечается сильно выступающий подвздошный гребень и сильные боли;
- Формирование левостороннего сколиоза грудного отдела происходит при первичном поражении Т1-Т12. Правосторонний грудной сколиоз встречается чаще, левосторонний. Начиная с третьей стадии болезни с локализацией в этой области нарушается симметрия верхней части тела и лица, ограничивается подвижность грудной клетки с последующим нарушением дыхания;
- При левостороннем грудопоясничном варианте заболевания происходит повреждение позвонков этих двух отделов. Изначально заболевание легко корректируется – в 80% случаев.
Сколиоз отделов спины
Сколиоз спины подразделяют на категории в зависимости от локализации процесса:
- шейный;
- шейно-грудной;
- грудной сколиоз;
- поясничный сколиоз;
- тораколюмбальный;
- комбинированный.
Грудной сколиоз, или торакальный
Грудной сколиоз, как правило, развивается у детей 5 – 17 лет, а его распространенность среди девочек составляет 4/5 от всех случаев. Коварство этого вида заболевания состоит в том, что он практически не диагностируется на ранних стадиях ввиду малой выраженности визуальных изменений, одновременно он может проявляться жалобами на утомляемость и боли в спине после непродолжительной ходьбы.
Возможные причины поражения грудного отдела при этом заболевании:
- сидячий образ жизни;
- нарушения осанки;
- большие нагрузками на плечевой пояс;
- ослабление связок и неравномерное распределение тонуса мышц;
- наследственность;
- разные по длине нижние конечности;
- травматическое воздействие.
Грудной сколиоз 1 степени сложно выявить, не имея специальных навыков. Отмечаются разный уровень подвздошных гребней, сгорбленность, разный уровень плеч, кривая талия.
Для грудного сколиоза 2 степени характерна асимметрия шеи и талии, которая сохраняется как стоя, так и в горизонтальном положении.
Грудной сколиоз 3 степени можно определить по выступанию реберных дуг и слабым мышцам живота.
Для грудного сколиоза 4 степени характерно формирование реберного горба, а также сопутствующие патологии сердечно-легочной системы.
Поясничный сколиоз, или люмбальный

Для поясничного сколиоза характерно преобладание искривления в левую сторону. В большинстве случаев для этой локализации поражения этиология не установлена, из-за чего его называют идиопатическим.
Что вызывает поясничный сколиоз:
- результат отклонений развития в перинатальном периоде;
- результат травм интранатального периода.;
- отклонения от нормы, возникающие в процессе интенсивного роста;
- исчерпание компенсаторных возможностей организма;
- излишне большие воздействия, вызывающие перегрузку позвоночника.
Поясничный сколиоз следует оценивать визуально и при помощи рентгенографии.
В рентгенографической картине верхняя граница искривления начинается с уровня LI или LII, доходя до LV, иногда вовлекаются позвонки Т XI -Т XII.
Визуальное обследование выявляет асимметричность талии, на стороне вогнутости отчетливо виден выступающий край подвздошной кости. Сгибание позволяет пропальпировать выступающие мышцы в районе позвоночника, указывающее на локализацию торсии (выраженного разворота позвоночника вокруг себя).
При поясничном сколиозе нет реберного горба, так как патологический изгиб чаще всего не затрагивает вышележащие отделы.
Тораколюмбальный сколиоз
Тораколюмбальный сколиоз проявляется двойной деформацией позвоночника между Т1 и L5, причем оба искривления возникаю одновременно. При этой форме сколиоза позвоночник похож на букву «S», поэтому такой вид искривления называется S-образным.
Комбинированный сколиоз
Комбинированный сколиоз обычно встречается среди девушек. Чаще всего он представлен это сочетанием правостороннего грудного сколиоза с левосторонним поясничным. При отсутствии своевременной диагностики и лечения, это заболевание может привести к тяжелым формам, существенно снижающим качество жизни.
Комбинированный сколиоз может быть следствием совместного искривления и других отделов позвоночника.
Методы обследования при сколиозе
Функциональные тесты
- проведение неврологического исследования с исключением нервно-мышечной патологии;
- оценка взаимного симметричного расположения плеч и подвздошных гребней;
- оценка взаимного расположения остистых отростков;
- оценка изгибов позвоночника;
- тест со сгибанием– обследуемый делает наклон опущенными руками, а ассистент сзади от пациента проводит анализ важных параметров, таких как патологические изгибы позвоночника, выступание реберной дуги или лопаток.
Рентгенография

Оценить степень сколиоза возможно при анализе обзорного рентгеновского снимка позвоночника в положении стоя или сидя. Широкая доступность этого метода и его высокая информативность привели к повсеместному распространению рентгенографии. Это обследование позволяет дифференцировать идиопатический сколиоз от врожденного, развившегося на фоне деформации каркаса грудной клетки.
Важным параметром, оцениваемым при сколиозе, является угол Кобба, измерение которого позволяет определить тяжесть заболевания.
С помощью рентгенографии, кроме того, можно определить такие отклонения от нормы, как ротация и торсия. Понятие ротация применяется в отношении всего позвоночника оно обозначает относительное смещение позвонков друг относительно друга. Торсией называют изменения, возникающие локально в конкретном позвонке и проявляющиеся скручивающим поворотом костной ткани позвонка вдоль собственной оси. Оценить торсию и ротацию можно с помощью методики Нэша и Мо (англ. Clyde Lester Nash,John H. Moe), или более точным способом — Раймонди (англ. Anthony John Raimondi).
Альтернативными способами оценки сколиоза является проведение:
- сколиометрии по Буннеллю (англ. William P. Bunnell);
- трехмерного светотоптического измерения профиля спины;
- трехмерного исследования позвоночного столба контактным или ультразвуковым сенсором;
- визуального и фотоконтроля.
Из-за высокой потребности в регулярных обследованиях и относительно высокого уровня радиоактивного излучения, целесообразно применение так называемых «low dose»-снимков. Эти снимки имеют такие особенности, как снижение времени облучения, в связи с чем этот снимок можно использовать лишь для оценки угла Кобба.
Достаточно высокую эффективность для диагностики сколиоза показывают такие методы, как компьютерная и магнитно-резонансная томография, однако дороговизна этих обследований не позволяет проводить их регулярно.
Оценка сколиоза по фото
Другой возможный метод диагностики сколиоза – по фото. Преимущества этого вида контроля за прогрессированием заболевания – низкая стоимость, высокая доступность, отсутствие вредного воздействия радиоактивного излучения. Оценка сколиоза по фото не такая точная, однако к ней нет противопоказаний.
Однако, для правильной интерпретации данных, следует придерживаться определенных правил:
- фотография делается на фоне стены в клетку или через стекло, на котором нарисована клетка, с шагом в 10 см;
- для повышения точности применяется штатив;
- освещение должно быть постоянным и направлено сбоку, что позволяет оценить рельеф спины;
- для полноценной оценки тяжести заболевания картина должна быть полноценной и состоять из нескольких снимков в полный рост и в разных проекциях.
Сколиоз по фото удобно оценивать в динамике, что позволяет установить прогрессирование или стабилизацию процесса, хотя этот метод обследования существенно уступает обычной рентгенографии.
Оценку сколиоза по фото может проводить только специалист, тогда этот метод оценки заболевания имеет достаточную эффективность.
Лечение сколиоза
Лечение сколиоза включает в себя проведение консервативных методов воздействия, а в тяжелых случаях и оперативных вмешательств. Известно, что несвоевременно начатое лечение сколиоза может приводить к тяжелым последствиям, которые в ряде случаев устранить невозможно. Поэтому начинать лечебные мероприятия необходимо с появлением первых признаков заболевания.
ЛФК при сколиозе
ЛФК при сколиозе направлена на формирование мышечного корсета, способствующего стабилизации и частичной компенсации патологического искривления, а также предотвращения дальнейшего ухудшения заболевания. Этот вид лечения назначается ортопедом после оценки вида и степени искривления. Он состоит из комплекса специальных упражнений, выполняемых в корригирующем положении.
ЛФК при сколиозе, показывает наибольшую эффективность в начале болезни и играет огромное значение в дальнейшей профилактике ухудшений.
Противопоказания к ЛФК при сколиозе:
- значительное прогрессирование или серьезная (3-4) степень сколиоза;
- внезапные боли в спине, обостряющиеся после движений;
- нарушение мозгового кровообращения, а также тяжелое поражение сердечно-легочной системы.
Поэтому перед проведением ЛФК при сколиозе необходимо посоветоваться со специалистом.
Массаж при сколиозе

Существует две тактики проведения массажа при сколиозе. Цель массажных процедур – расслабить спазмированные мышцы и повысить тонус ослабленных.
Так, согласно первой теории, мышцы вогнутой стороны искривления напряжены как «тетива лука», в то время как мышцы противоположной – расслаблены, что создает определенный дисбаланс.
Согласно второй же теории напряжение мышц выгнутой стороны выше, что подтверждается инструментальными исследованиями.
В то же время нельзя делить мышцы спины на исключительно напряженные и расслабленные, так как распределение мышечного тонуса носит неравномерный характер.
Массаж при сколиозе проводится совместно с другими видами лечения. К ним относят проведение ЛФК, ношение корсета, мануальную терапию, физиотерапию и применение иглоукалывания.
Массаж при сколиозе способствует укреплению мышц, активизации кровообращения, обмена веществ и репаративных процессов.
Первый этап массажа при сколиозе может носить как интенсивный характер, и быть направленным на повышение общей активности, так и быть мягким, направленным на устранение локальных гипертонусов.
Второй этап массажа при сколиозе состоит в корректировании патологического искривления и закреплении полученного результата.
Лечу сколиоз в домашних условиях
Как упоминалось выше, положительный эффект можно достичь, если лечить сколиоз комплексно, используя сочетание методик.
Как правило, многие люди задаются вопросом «Почему я лечу сколиоз уже длительное время, а выздоровления не наступает?». Тут нужно понимать, что полное выздоровление без оперативного вмешательства возможно лишь на начальных стадиях патологического процесса. Однако регулярно выполняемый комплекс упражнений при сколиозе может оказывать значительный эффект в профилактике прогрессирования дальнейшего искривления.
Однако в последнее время все чаще встречается мнение: «Я лечу сколиоз по своей методике и мне это помогает». В таких ситуациях следует соблюдать осторожность, так как неправильная тактика лечения, выбранная без участия специалиста и основывающаяся на собственном мнении и дилетантских знаниях, почерпнутых из некомпетентных источников, может оказаться неэффективной, а также значительно усугубить дальнейшее течение болезни.
Лечение сколиоза спины не в специализированных условиях состоит из комплекса упражнений, разработанных после консультации со специалистом.
Цель проведения упражнений при сколиозе, выполняемых дома, состоит в:
- профилактике нарастания тяжести заболевания;
- повышении стабильности позвоночного столба;
- усилении мышц, участвующих в поддержании осанки и формирующих мышечный корсет;
- исправлении патологической кривизны.
Большим преимуществом лечения не в специализированных условиях является простота и дешевизна его применения. В то же время, значительную проблему составляет сознательность пациента, недостаток которой существенно снижает эффективность лечения.
Упражнения при сколиозе
Упражнения при сколиозе наиболее часто пациенты выполняют либо на четвереньках, либо на животе или спине. Амплитуда их выполнения носит небольшой характер, а направлены они на усиление мышечного корсета и перераспределение тонуса мышц.
Упражнения при сколиозе не должны включать:
- Прыжки;
- Упражнения, увеличивающие гибкость;
- Упражнения, вызывающие гипертонус мышц;
- Вис на перекладине, с целью вытягивания позвоночного столба.
Оперативное лечение
Консервативное лечение показывает эффективность в 9 из 10 случаев. Проведение же оперативного вмешательства требуется при III-IV степени болезни или его бурном прогрессировании. Как показывает статистика, этот вид лечения применяют уже после развития тяжелых осложнений. Причиной этого является несвоевременная диагностика сколиоза и страх пациентов перед операцией в результате их низкой осведомленности.
Наиболее эффективным способом хирургической коррекции сколиоза принято считать установку на позвоночник специально разработанных металлоконструкций, выполняющих поддержку позвоночного столба. Как правило, их крепят в задних отделах позвоночника и разделяют на два типа – стабильные и динамические.
К особенностям лечения сколиоза у детей следует отнести интенсивный рост позвоночника, выраженный в этом возрасте. Из-за этого применение статических конструкций недопустимо из-за того, что рост передней, не фиксированной части позвоночника, приводит к скручиванию позвоночника вокруг металлического импланта. Этот феномен называют синдромом коленчатого вала. Как правило, деформация при этом синдроме значительно усугубляется.
В то же время промедление с проведением операции приводит к развитию тяжелых форм сколиоза, осложненных соматической патологией.
Решением этой проблемы является применение методики с одномоментным корректированием деформации с последующей динамической фиксацией специальным эндокорректором. Отличие этой динамической конструкции от статической состоит в том, что она может увеличивать длину в соответствии с ростом позвоночника.
Виды эндокорректоров:
- Лака-Сампиева-Загороднего;
- Медилар.
Оперативный метод лечения сколиоза взрослых может иметь свои сложности, связанные с тяжелыми формами болезни, когда это вмешательство не успели провести своевременно и возникли такие осложнения, как ригидность грудной клетки со смещением внутренних органов, либо проведение этого вмешательства не оказалось эффективным.
Виды оперативных вмешательств, проводимых для исправления деформирующих болезней позвоночника:
1. Операции на задней колонне:
- Операции с внутренней коррекцией и фиксацией позвоночного столба с помощью металлических конструкций в сочетании с пересадкой костной ткани;
- Операции, при которых выполняется одномоментное исправление деформаций:
- Операции с последовательным исправлением деформации, выполняемые поэтапно с выполнением постепенного растяжения позвоночника.
2. Операции на передней колонне:
- Операции, вызывающие блокирование роста позвонков со стороны, противоположной вогнутой (операция эпифизеодеза);
- Операции дискэктомии;
- Частично или полностью исправляющая искривление клиновидная резекция позвоночника;
- Операции с исправлением патологических изгибов позвоночника посредством применения металлических конструкций.
3. Комбинированные операции:
4. Косметической направленности:
- удаление части реберного горба;
- удаление выступающих частей лопатки.
Таким образом, операции, направленные на лечение искривлений позвоночника носят в большинстве случаев кроме радикального и корригирующего характера, ещё и косметический эффект.
При сколиозе грудного отдела позвоночника
При сколиозе грудного отдела позвоночника, как правило, применяется дорсальный доступ с введением специальных конструкций, уменьшающих его кривизну за счет возникшего натяжения.
Возможна имплантация собственной кости, что позволяет компенсировать недостаток ткани и выровнять позвоночник.
При запущенном сколиозе грудного отдела позвоночника приходится прибегать к удалению межпозвоночных дисков через прямой доступ или с помощью торакоскопии. Дефекты замещают установкой аутоимплантата. Эта техника показывает высокую эффективность.
При сколиозе поясничного отдела позвоночника
При сколиозе поясничного или грудопоясничного отделов может проводиться вентральный доступ. Он сопряжен с удалением левого ребра, что позволяет облегчить доступ через диафрагму к грудным сегментам. Проведение же основного оперативного вмешательства, заключающегося в удалении межпозвоночных дисков и фиксации металлическими конструкциями, не отличается от лечения деформаций грудного отдела.