Хорошие результаты анализов крови при проведении скрининга беременных и отсутствие патологических изменений при ультразвуковом исследовании плода позволяют вздохнуть с облегчением будущей матери и наслаждаться своим статусом дальше, готовиться к предстоящей встрече с малышом. А «плохие» результаты, напротив, становятся причиной серьезных переживаний: здоровым ли родится малыш, можно ли будет ему помочь, стоит ли вынашивать беременность дальше? В этой статье мы обсудим, какова роль врача при консультировании женщин, оказавшихся перед нелегким выбором. Может ли врач склонять женщину к прерыванию беременности?
В чем роль скрининга при беременности?
Что такое скрининг? В переводе с английского это слово означает — отбор, просеивание. В медицине скрининг применяется для выявления отдельных групп пациентов, у которых повышен риск развития тех или иных болезней. Скрининг проводится абсолютно всем будущим мамам, которые встали на учет по беременности. Это нужно для того, чтобы выявить тех женщин, у которых повышен риск рождения ребёнка с серьезными проблемами здоровья. К таковым относятся тяжелые пороки развития и распространенные генетические болезни.
К скрининговым методам обследования беременных женщин относится:
- Ультразвуковое исследование плода (трехкратно за беременность);
- Определение в венозной крови матери уровня гормона b-ХГЧ и особого белка РАРР-А (при сроке беременности 10-14 недель).
- Определение в венозной крови матери уровня белка альфа-фетопротеина и неконъюгированного эстриола.
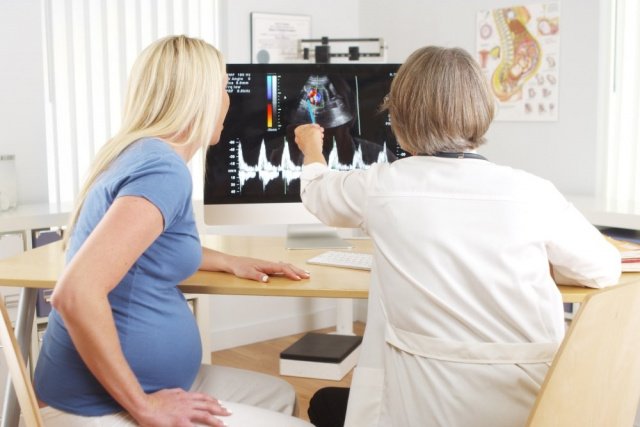
После получения результатов анализов крови и оценки определенных маркеров УЗИ рассчитывается индивидуальный риск рождения ребёнка с хромосомной патологией. При высоком риске наличия у ребёнка хромосомной аномалии его родителям предлагается пройти еще одно обследование: исследование кариотипа плода.
Однако эта диагностика является инвазивной. Что же исследуют врачи? Ворсины хориона, амниотическую жидкость, пуповинную кровь, клетки плаценты. Менее чем в 1% случаев инвазивная диагностика сама по себе способствует самопроизвольному прерыванию беременности. Об этом должны информироваться все пациентки. Однако исследование кариотипа дает результат с точностью 99,9% о том, есть ли у ребёнка хромосомная патология и какая.

У моей подруги были сомнительные результаты скрининга в 12 недель беременности. Был повышенный риск рождения ребёнка с синдромом Дауна. Она уже выслушала много мнений с разных сторон о том, как быть дальше. Я была ее последней «станцией». Я врач, и мое мнение она очень уважает. Я сказала, что на ее месте пошла бы на амниоцентез обязательно. И в случае подтверждения синдрома Дауна или другой генетической тяжелой болезни избавилась бы от беременности. Да, жестко. Но, по-моему, это гуманно по отношению к неродившемуся ребёнку. Кому он потом нужен будет? Да, его полюбят мама и папа. А потом? Родители уйдут из жизни, а он останется — слабо социально адаптированный взрослый человек. Я спросила, готова ли она посвятить больному ребёнку всю свою жизнь? Ради чего? Готова ли она, что ее может бросить муж, что придется уволиться с работы, чтобы ухаживать за ним? Готова ли жить на мизерные деньги и тратить все средства на реабилитацию и развитие ребёнка? Подруга стала говорить, что это «солнечные» дети, и они имеют право на жизнь. Я сказала, что не все такие дети «солнечные», бывают, наоборот, очень агрессивные. И что бы ни говорили по телевизору о таких детях, жить-то с инвалидом придется именно ей и ей же воспитывать. Мы поссорились. Она ожидала поддержки и сочувствия. А я так жестко с ней поговорила. В итоге она согласилась на исследование, все прошло благополучно. Анализ показал, что она носит ребёнка с нормальным кариотипом. Уже скоро родится наша Ева. Но отношения с подругой напряженные до сих пор. Вероятно, она разочаровалась во мне.
Грубые пороки развития врач выявляет визуально на УЗИ. Нередко требуется несколько исследований с привлечением более опытных специалистов и более точной аппаратуры.
Почему это так важно: выявить проблемы здоровья задолго до появления малыша на свет?
- Во-первых, нужно определиться, в каком лечебном учреждении целесообразно провести роды с целью обеспечения ранней специализированной помощи новорожденному.
- Во-вторых, необходимо выбрать оптимальный способ родоразрешения при ожидании больного ребёнка.
- В-третьих, важно определиться с тем, стоит ли вообще вынашивать данную беременность или же ее лучше прервать.
Последнее решение дается особенно тяжело, особенно в случае желанной беременности. Некоторые родители решают во что бы то ни стало доносить беременность до конца и дать ребёнку право на жизнь, хотя при ряде заболеваний их шансы на это крайне низки. Примером такого порока является анэнцефалия — отсутствие больших полушарий головного мозга.
Другие же родители, напротив, хотят родить исключительно здорового ребёнка и прерывают беременность даже в том случае, когда выявляется нетяжелый порок, который успешно корригируется оперативным путем или же вообще не ухудшает качества жизни. Примерами пороков, которые успешно корригируются являются расщелина неба и верхней губы, гастрошизис (дефект передней брюшной стенки).

Меня трясет от слова «аборт». Как можно убить своего ребёнка? Недавно моя коллега на работе (она гораздо старше меня, но у нас дружеские отношения) поделилась со мной печальной новостью: «У меня племянница беременна, пошла на УЗИ, а там сказали, что у ребёнка левой ножки нет до колена. Одно бедро. Врачи сказали, что прерывать беременность надо». Я спросила: «А вы как считаете? Что вы ей сказали?» Она ответила: «Как это что? Я сказала, чтоб не переживала. Потом здорового родит. Ну зачем, скажи, неполноценного рожать? Зачем эта обуза?» Мне стало плохо, я почувствовала, что просто закипаю изнутри. Я сказала ей резко: «А если ваша внучка потеряет ногу в ДТП, но останется жить, вы ее тоже убьете, чтоб она не была вам обузой?» Коллега тоже повысила голос и сказала, что я не имею права так говорить и вмешиваться в их семейные дела. Мы сильно поругались в тот день, но каждая так и осталась при своем мнении.
Ну и конечно, есть такие родители, которые принимают взвешенное решение, опираясь на доводы перинатального консилиума. В ряде случаев родители принимают решение прервать беременность, если шансы на жизнь и выздоровление ребёнка крайне низки (например, при комбинированных тяжелых пороках развития, неоперабельных пороках сердца).
В ситуациях, когда есть за что бороться и есть методы лечения заболевания и коррекции порока (или хотя бы шанс на это), родители принимают решение вынашивать ребёнка и рожать его в специализированном учреждении. Примерами таких пороков являются некоторые пороки сердца, спинномозговая грыжа, диафрагмальная грыжа.

Первого ребёнка я родила в 20 лет. Беременность и роды были легкими, малыш родился здоровым. На второго ребёнка, так уж получилось, я решилась только в 35 лет. Да, поздно, но мой второй муж очень хотел малыша. Меня предупредили, что в таком возрасте и беременность тяжело протекает, и ребёнок может с отклонениями родиться. После первого же скрининга врач сказала, что она не зря предупреждала: толщина воротникового пространства у ребёнка больше нормы. Да еще и показатель РАРР-А из венозной крови оказался чуть ниже нормы. То есть, сказали, ребёнок может родиться с генетическим заболеванием, в частности с синдромом Дауна. Я заплакала прямо в кабинете. Врач стала меня утешать, что есть специальное исследование, называется амниоцентез. И после него мне дадут 100% ответ, есть ли у ребёнка синдром Дауна. Я согласилась и записалась на эту процедуру. Потом стала читать об исследовании, и оказалось, что сама по себе процедура прокола плодного пузыря небезопасна и может спровоцировать выкидыш. Я стала сомневаться в ее необходимости. Обсудили ситуацию с мужем. Он сказал: «А если подтвердится синдром Дауна, ты на аборт что ли пойдешь?» Я не знала, что ответить, вернее не знала, что я буду делать в таком случае. Но по глазам мужа поняла, что аборт неприемлем. Это наш ребёнок, мы его любим и очень ждем. Мы отказались от амниоцентеза. Всю беременность я изучала информацию о детях с синдромом Дауна. Не скажу, что готовилась, но хотела получить как можно больше информации об этом заболевании. Когда у меня начались схватки, и я поступила в родильное отделение, у меня случилась истерика. Я только в тот момент осознала, что правда так близко, и скоро я увижу своего ребёнка. Персонал был спокоен и утешал меня, уверял, что есть надежда на хороший исход, а я все плакала. Когда дочка родилась и закричала, мне положили ее на живот. Я не чувствовала ни боли, ни облегчения, я кричала: «Что с ней? Она больна?» Детский врач заглянула под пеленочку и сказала: «Синдрома Дауна у нее нет. Внешне это абсолютно обычный малыш!»
Как проводится перинатальный консилиум?

Перинатальный консилиум проводится при участии родителей ребёнка и врачей определенных специальностей. Среди врачей в перинатальном консилиуме участвуют: акушер-гинеколог, неонатолог, генетик, специалист по пороку (например, кардиолог, нейрохирург, абдоминальный хирург, ортопед). Часто перед и после перинатального консилиума с родителями, оказавшимися перед нелегким выбором, беседует психолог.
Какие цели преследует перинатальный консилиум? О чем разговаривают специалисты с родителями?
- Необходимо информировать родителей еще не родившегося ребёнка о том, какая проблема есть у малыша: доступным языком рассказать родителям об анатомических особенностях порока или о сути генетического заболевания.
- Важно предоставить информацию о том, какие шансы на жизнь есть у ребёнка: потребуется ли ему срочное лечение или операция, нужно ли будет рожать в специализированном медицинском учреждении, какие препараты потребуются ребёнку в течение его жизни.
- Если порок совместим с жизнью, то необходимо рассказать, как именно будет проводиться его хирургическая коррекция, где и когда. Очень важно рассказать о том, какие материальные затраты ожидают семью, какая потребуется реабилитация и абилитация.
- В случае ожидания ребёнка с генетическим заболеванием специалисты объясняют, где дети с таким заболеванием могут получить поддержку, есть ли в городе центры раннего вмешательства, много ли детей с подобным заболеванием в городе и области.
Бывает ли такое, что специалисты перинатального консилиума ошибаются? К сожалению, да. Однако такое встречается все реже в связи с хорошим уровнем подготовки современных врачей и совершенствованием методов пренатальной диагностики.

Мы с супругой работаем в детской больнице, я — детский хирург, она — медсестра. У нас разница в возрасте 12 лет. Познакомились на работе. А где нам еще знакомиться с таким-то графиком работы? Коллеги и друзья говорили, чтобы мы скорее рожали, пока не насмотрелись на больных детей. А то примета такая есть нехорошая, что «у своих» рождаются больные дети или потом тяжело болеют. Как будто бы мы проецируем на свою семью специфику непростой работы. Не знаю, так ли это, но нас эта проблема все-таки коснулась. В 2015 году Оля забеременела. На первом УЗИ все было хорошо. Мы были счастливы! Когда подошел срок второго УЗИ (20 недель) я почему-то стал настаивать, чтобы мы сходили к самому лучшему врачу УЗИ нашего города. Город небольшой, всех специалистов мы знаем. Мы отправились на исследование в хорошем настроении, пошли вместе. Но нас поджидал страшный удар: у ребёнка по УЗИ был заподозрен очень тяжелый порок сердца. Выживаемость при таком пороке крайне мала, шансы на хороший исход после операции тоже. Собрали перинатальный консилиум: нам предложили прервать беременность. Мы отказались. Нас критиковали друзья и родственники. Но мы не смогли пойти на прерывание. Самое удивительное то, что мы оба не понимали раньше, почему родители сознательно вынашивают больных детей? Они потом умирают или становятся тяжелейшими инвалидами. Родители страдают, дети мучаются. Мы даже осуждали раньше родителей своих тяжелых пациентов. Пока сами не оказались в этой «шкуре». Мой лучший друг (анестезиолог) не понимал, почему у меня «отказал мозг» как у беременной женщины, и я тоже против прерывания. В итоге я решил, что ребёнок должен родиться в специализированном учреждении. Вскоре мы поехали в Перинатальный центр имени Бакулева, чтобы обсудить нашу проблему с ведущими специалистами по данному пороку сердца. Там было проведено повторное УЗИ сердца, которое не выявило никакой патологии. Мы не знали, кому верить, и как такое возможно. Врачи не сразу уговорили нас вернуться домой и рожать у себя в городе. Но оставаться в Москве не было никаких показаний. Летом у нас родилась красавица-дочка, абсолютно здоровая и похожая на маму. Скоро ей исполнится 2 года. Я, конечно, стараюсь не думать о том, что мы могли ее потерять, приняв роковое решение, но эти мысли сопровождают меня очень часто.
За кем остается последнее слово?

Многие женщины, которые пережили перинатальный консилиум утверждают, что врачи склоняли ее к прерыванию беременности и убеждали ее в этом. Сложно сказать, так это было или нет. Наверное, встречается в нашей жизни и такое. Все-таки, каждый врач — живой человек, и в беседе он может высказать свое собственное мнение о той или иной сложившейся ситуации, хотя такого быть не должно.

Моя сестра позвонила мне после УЗИ и сказала, что все плохо: у ребёнка множественные пороки развития. Срок был — 21 неделя. Она спрашивала меня, что ей делать. Она не может вот просто так его убить: он же живой, пинается, у него сердечко бьется. Пока шел перинатальный консилиум, я ждала ее в коридоре и рыдала. Это так ужасно, принимать столь тяжелое решение. Ни кардиолог, ни нейрохирург, ни абдоминальный хирург, ни генетик не оставляли ей ни капли надежды на хороший исход. Муж сестры сказал, что поддержит ее любое решение, но принять его нужно ей. Сестра спросила, можно ли ей сделать кесарево сечение под наркозом, чтобы она ничего не видела и не слышала. Врачи сказали, что нельзя. Показаний нет для этого, да и рубец на матке останется. После консилиума она сходила на УЗИ в другое место, но и там врач подтвердила, что все очень плохо. Через несколько дней сестра легла в стационар, ей вызвали искусственные роды. Мальчик родился мертвым, внешне нормальным. Она не стала на него смотреть, не смогла. Вскрытие подтвердило все пороки, о которых говорили врачи. Хоронить его не отдали, хотя мы просили. Сказали, нельзя. Он еще не считается ребёнком, он — плод. Примерно месяц сестра была сама не своя, ни с кем не разговаривала, постоянно плакала, кричала ночами. Ее вытащил из этого состояния муж. Через 2 года она родила здорового сына, но пережитый кошмар не может забыть до сих пор.
Задача врача — информирование о сути болезни и ее прогнозах, а решение должны принимать только родители. Иногда им требуется несколько дней и даже недель для того, чтобы осознать проблему и принять ее. Какое бы решение не приняла семья относительно того, прерывать беременность или нет, задача врачей — принять их позицию со своей стороны.
Как помочь пережить горе семье?
Прерывание беременности по медицинским показаниям или смерть ребёнка, родившегося с тяжелым заболеванием — большое горе для семьи, особенно для матери. Как же пережить его и найти силы и желание на дальнейшую жизнь? К кому обратиться за помощью?
Как мы видим, у каждого специалиста перинатального консилиума своя задача и свои обязанности. Конечно, каждый из них по-своему сочувствует женщине, но старается абстрагироваться от этой ситуации. Почему? Потому что каждый врач ежедневно видит не только пациентов, но и знакомится с их семьями, с и их судьбами. Личное переживание и искреннее участие в каждой трагической ситуации просто недопустимо в жизни врача. Иначе не останется у них ни сил, ни желания для того, чтобы выполнять свои прямые медицинские обязанности. Это не означает, что медики — черствые и бесчеловечные. У них свои жизни и свои проблемы, и дети врачей тоже болеют, хотя некоторые думают, что это не так.
Может быть, семье должен помочь психолог? Да, обязательно. Но искусство общения с человеком, переживающим горе, формируется с годами и опытом. Каждый совершенствуется на своем рабочем месте. Вероятно, есть смысл озадачиться поиском более опытного психолога, если специалист конкретного медицинского учреждения чем-то не устраивает. Однако многие женщины сами отказываются от психологической помощи, сравнивая психолога с психиатром. Кто-то считает, что они сами справятся со своей бедой, кто-то думает, что им никто не может помочь, и не стоит тратить на это время.
Может, тогда стоит возложить надежды на родственников и друзей? Да, им тоже тяжело, но не так. Даже отцы, потерявшие ребёнка, не так переживают горе. Своего ребёнка носила под сердцем только мать, она чувствовала его, засыпала с ним и просыпалась, прислушивалась к каждому движению в животе, с тревогой сдавала анализы и ждала заключения УЗИ, разговаривала с ним. Родственники же просто ждали появления малыша на свет, и они не успели к нему привязаться, полюбить его так, как мать.
Кстати, именно родственники чаще всего совершают ошибки при общении с матерью, потерявшей ребёнка. Не специально, а по незнанию. Что нельзя говорить матери ни в коем случае? Нельзя говорить, что она молодая и родит еще. Нельзя говорить, что она все правильно сделала, и инвалидам не место в нашей жизни, даже если кто-то из членов семьи так считает. Нельзя запрещать ей оплакивать своего малыша.
А что же можно? С ребёнком стоит попрощаться. Даже если его не отдали хоронить. В стационаре многие матери не хотят этого делать, а впоследствии жалеют (спустя месяцы и годы после произошедшего). В некоторых медицинских учреждениях принято отдавать матери фотографию ребёнка, сделанную в выгодном ракурсе. Где-то делают отпечаток стопки и отрезают прядочку волос. В Европейских странах организуют церемонию прощания в специально отведенной комнате: ребёнка укладывают в корзинку с цветами так, чтобы было видно одно личико или красиво пеленают его. То есть, женщине дают понять, что она прощается именно с ребёнком. В нашей стране мы пока только делаем шаги в этом направлении. Но каждый, кого каким-либо образом коснулась такая беда, должен понять, что очень важно пройти все стадии горя и пережить утрату, чтобы найти в себе силы и жить дальше.