Массовое обследование практически здорового населения, направленное на выявление лиц страдающих какими-либо заболеваниями, желательно — на ранних стадиях. Диагностические методы, которые применяются для скрининга, должны быть быстрыми, удобными, дешевыми, обладать достаточной чувствительностью для выявления ранних стадий, когда сам человек еще не предъявляет жалоб, но и не приводить к большой гипердиагностике.
В медицинской практике под словом «скрининг» подразумеваются различные обследования и тесты, позволяющие предварительно выявить людей, среди которых выше шанс наличия определенной болезни или состояния, чем у других людей в этой исследуемой группе.
Результаты скрининга не подтверждают и не опровергают диагноз. Скрининг является лишь первым шагом обследования группы людей, которых при положительном ответе требуется дообследовать, чтобы окончательно выставить диагноз или снять его.
Очень важными являются скрининг при беременности и скрининг новорожденного, потому что они дают возможность выявить патологические состояния и болезни на этапе внутриутробного развития или в первый месяц жизни. Необходимо правильно преподнести пациентам информацию о важности скрининга, нормах скрининга и отклонениях от нее. Скрининг по определенным неделям беременности позволяет выявить характерные проблемы в эти периоды.
Основными показателями используемых анализов на скрининг являются чувствительность и специфичность, а также прогностическая значимость и эффективность. Чувствительность скрининга определяется способностью его безошибочно выявить людей, которые имеют выявляемую болезнь. Специфичность скрининга характеризуется способностью выявить тех, у кого эта болезнь отсутствует.
Прогностическая значимость скрининга определяется вероятностью присутствия болезни при том условии, что известен результат скрининга. Эффективность анализов на скрининг оценивается исходя из отношения правдоподобия. В нем обобщена специфичность, чувствительность, а также прогностическая значимость положительного и отрицательного ответа скрининга.
Скрининг при беременности
Риск того, что будущий ребёнок может появиться на свет с какой-либо хромосомной патологией или врожденным заболеванием есть всегда. Он различен для всех женщин. Выделяют базовый риск и индивидуальный. Базовый риск называют еще исходным. Его величина зависит от того, сколько лет беременной женщине и на каком сроке беременности она находится. Индивидуальный риск рассчитывают после проведения тестов и анализов на скрининг, учитывая данные базового риска.
Скрининг при беременности по-другому называют пренатальной диагностикой. Эти тесты проводятся в большинстве развитых стран.
В их число входят:
- Биохимическое исследование крови;
- Ультразвуковая диагностика (УЗИ скрининг);
- Инвазивная диагностика (исследование ворсин хориона, забор амниотической жидкости, пуповинной крови, клеток плаценты на исследование).
Для чего нужен скрининг по неделям при беременности?
Скрининг по неделям при беременности играет значимую роль в диагностике аномалий развития будущего ребёнка и генетических отклонений у него. Скрининг при беременности дает возможность выявить лиц в группах риска по развитию вышеперечисленных проблем. В дальнейшем происходит углубленное обследование беременных для подтверждения или опровержения предполагаемого диагноза.
Проводится каждый скрининг по определенным неделям беременности, направление на который выписывает участковый акушер-гинеколог. После получения положительного результата скрининга семье предлагается инвазивное вмешательство для получения генетического материала будущего ребёнка. Ими могут быть хорионбиопсия и амниоцентез. Амниоцентез подразумевает под собой забор околоплодных вод, которые имеют в своем составе слущенные клетки эпителия плода. Хорионбиопсией называется забор клеток ворсин хориона.
Подтвердив тяжелую болезнь у плода, семья консультируется по вопросам возможного прерывания беременности. Обязательна консультация врача-генетика с полным предоставлением информации о болезни, ее прогнозах, существующих методах лечения. Если семья принимает решение вынашивать ребёнка с определенными пороками развития или генетическими отклонениями, то женщина направляется на роды в соответствующий стационар, который специализируется на ведении подобных пациенток.
Скрининги по неделям у беременных
Скрининги по неделям у беременных позволяют выявить отклонения от нормальных значений в развитии плода и осложнения протекающей беременности. Выделяют 3 скрининга по неделям беременности.
- 1 скрининг (10-14 недель);
- 2 скрининг (15-20 недель, 20-24 недели);
- 3 скрининг (32-36 недель).
Скрининг какого триместра самый важный?
Первый скрининг при беременности можно считать самым значимым. УЗИ развивающегося плода позволяет подтвердить факт наличия беременности, оценить, сколько детей ожидается в семье. Оценка строения плода и выявление аномалий развития крайне важны в эти недели. Помимо УЗИ, будущей маме предстоит сдать кровь из вены на анализ ─ скрининг на возможные хромосомные нарушения.
1 скрининг дает предварительные результаты, свидетельствующие о здоровье ребёнка. При необходимости женщина далее направляется на дополнительные обследования.
Первый скрининг при беременности
Скрининг 1 триместра является очень волнительным событием для мам, находящихся в ожидании малышей. Он является самым важным из всех трех скринингов по неделям беременности. Именно на этом этапе мама впервые слышит заключения докторов о том, как развивается ребёнок, и есть ли у него проблемы со здоровьем. Иногда результаты проведенных исследований бывают неутешительными, что ведет к более глубокому обследованию беременной женщины. Эти обследования позволяют решить нелегкий вопрос о пролонгации или прерывании данной беременности. Оптимально, чтобы прошел первый скрининг в 12 недель беременности (± 2 недели). Нормы скрининга расскажет лечащий врач.
На каком сроке проводят скрининг 1 триместра?
Скрининг 1 триместра проводится на 10 — 14 неделях гестации, лучше всего до 12 недель акушерского срока гестации. Поэтому необходимо как можно точнее установить срок беременности, чтобы не сделать первый скрининг рано или наоборот поздно. Будущая мама должна понимать необходимость назначенных процедур и не торопиться делать УЗИ плода в частных клиниках по своему усмотрению.
Это связано с тем, что скрининг 1 триместра включает не только ультразвуковое исследование ребёнка, но и исследование биохимических параметров крови. Их обязательно делать в один день. Зачастую полный скрининг 1 триместра можно пройти только в определенных клиниках города. Делается это бесплатно. Подробнее о скрининге 1 триместра расскажет участковый врач-гинеколог, он же даст нужные направления на исследования. В дальнейшем по итогам скрининга 1 триместра возможно потребуются дополнительные анализы беременной женщины и консультации ее различными специалистами.
Почему важно сделать 1 скрининг до 12 недель беременности?

Первый скрининг рекомендовано проводить с 10 по 14 неделю гестации, но многие врачи стараются назначить скрининг до истечения 12 недель. В этом сроке оптимальнее всего оценивать исследуемые показатели крови и избежать лишних ложноположительных результатов. Не менее важно, как можно скорее обследовать женщину дополнительно при полученных положительных результатах скрининга до 12 недель. Возможно, беременность придется прервать. Чем раньше это будет сделано, тем меньше осложнений будут подстерегать будущую маму.
Что включает в себя 1 скрининг?
1 скрининг у беременных называют комбинированным тестом. Он объединяет в себе изучение биохимических параметров (маркеров) крови и данных УЗИ.
К исследуемым показателям биохимии крови относятся: величина b-ХГЧ (свободная β-субъединица хорионического гонадотропина человека) и плацентарный протеин (белок), ассоциированный (связанный) с беременностью. К УЗИ-признакам (маркерам) 1 скрининга относят измерение толщины (величины) воротникового пространства (ТВП) у развивающегося ребёнка.
УЗИ скрининг
УЗИ скрининг применяется на всех скринингах по неделям у будущих мам. 1 скрининг при беременности непременно подразумевает ультразвуковое исследование плода. Врач оценивает, где находится плодное яйцо (в матке или нет), сколько эмбрионов развивается в матке, какова деятельность работы сердца эмбриона и его двигательная активность, правильно ли заложены все органы, конечности. Кроме того, оцениваются следующие структуры: желточный мешок, хорион, пуповина, амнион. Можно увидеть, нет ли угрозы прерывания развивающейся беременности, нет ли сопутствующих патологий матки и яичников (особенности развития, опухоли и др.)
Ультразвуковой маркер, который используется при расшифровке скрининга ─ толщина (величина) воротникового пространства (ТВП) у ребёнка. Характеризует этот показатель скопление жидкости под кожей у ребёнка в области шеи со стороны спины.
Лучше всего измерять величину воротникового пространства на 11-14 неделях гестации. При этом размер эмбриона от копчика до темени (копчико-теменной размер ─КТР) ─ 45-84 мм. По мере возрастания КТР при правильном развитии плода должна увеличиваться ТВП.
Исходя из величины воротникового пространства и исходного риска матери высчитывается индивидуальный риск по наличию отклонений у плода. ТВП при проведении УЗИ скрининга необходимо измерять очень тщательно, до десятых долей миллиметра. Поэтому должна быть использована современная качественная аппаратура для проведения 1 скрининга.
Увеличение размеров ТВП при УЗИ скрининге бывает связано с риском трисомии 18 и 21 хромосом, синдромом Тернера и других генетических болезней и врожденных аномалий развития.
При синдроме Дауна у ребёнка на скрининге 1 триместра величина b-ХГЧ в кровотоке женщины увеличена, а содержание плацентарного протеина, напротив, меньше нормы. Ложноположительные результаты теста бывают в 5 % случаев. При трисомии 13 и 18 хромосом одновременно снижается концентрация обоих белков в кровотоке будущей матери.
Существует двухэтапный метод скрининга 1 триместра. Первый этап включает УЗИ скрининг и изучение необходимых биохимических параметров крови, описанные выше. После расчета индивидуального риска у беременной принимается решение о дальнейшем ведении беременности. То есть, если риск генетических (хромосомных) нарушений высокий (более 1%), семье предлагается провести изучение хромосомного набора развивающегося ребёнка (кариотипа). При низком риске (менее 0,1%) продолжается стандартное ведение беременной.
Бывает так, что риск хромосомных перестроек оценивается как средний (0,1-1%). Тогда лучше всего пройти еще одного ультразвуковое исследование плода. На таком УЗИ изучаются следующие параметры: размеры кости носа, скорость движения крови в венозном протоке, скорость движения крови через трехстворчатый клапан. Если врач-УЗИ отмечает, что кости носа у ребёнка не просматриваются, обнаруживается обратный кровоток (реверсный) в венозном протоке и регургитация на трехстворчатом клапане, то тогда показано проведение кариотипирования плода.
Такое прохождение скрининга при беременности помогает распознать большинство хромосомных патологий у ребёнка, в то время как ложноположительные результаты бывают лишь в 2-3% случаев.
Биохимический анализ крови
Исследуемыми показателями в кровотоке матери при первом скрининге являются b-ХГЧ и плацентарный протеин, ассоциированный с беременностью (РАРР-А). Расшифровкой скрининга должны заниматься только специалисты, которые этому обучены. Интерпретировать результаты изучения биохимических параметров крови самостоятельно нельзя. В разных популяционных группах свои показатели нормы.
- β-субъединица ХГЧ
Хорионический гонадотропин человека (ХГЧ) ─ это гликопротеин, который состоит из двух частей (a и b субъединицы). Первая является составляющей разных гормонов человеческого организма. К ним относятся лютеинизирующий гормон, фолликулостимулирующий гормон и тиреотропный гормон. А вот вторая (b-субъединица) входит в состав только ХГЧ. Поэтому именно ее определяют, чтобы диагностировать беременность и ее осложнения.
ХГЧ синтезируется в ткани трофобласта, который участвует в образовании плаценты. Через сутки после внедрения оплодотворенной яйцеклетки в эндометрий начинается синтез ХГЧ. Этот гликопротеин нужен для того, чтобы помогать образовываться прогестерону желтым телом на самых начальных порах эмбрионального развития. Еще ХГЧ усиливает образование тестостерона у эмбрионов мужского пола и оказывает воздействие на кору надпочечников зародыша.
У человека ХГЧ может возрастать не только при вынашивании ребёнка, но и при определенных опухолях. Поэтому возможно увеличение уровня ХГЧ даже у мужчин, что свидетельствует о неблагополучии в организме.
ХГЧ является основой тестов на беременность. Во время беременности уровень ХГЧ постепенно растет до 60-80 суток после последних месячных. Затем его уровень снижается до 120 суток, после чего он остается стабильным вплоть до родов.
В кровотоке будущих матерей циркулируют целые молекулы ХГЧ и свободные а и b субъединицы. В 1 триместре содержание свободной b-ХЧГ составляет 1-4%, а во 2 и 3 триместрах ─ менее 1%.
В случае, если у плода имеются хромосомные аномалии, то содержание свободной b-ХГЧ нарастает быстрее, чем общая величина ХГЧ. Это делает изучение содержания b-ХГЧ приемлемым именно в 1 триместре беременности (в 9-12 недель).
При синдроме Дауна повышается количество свободной цепи ХГЧ. Это отмечается уже в 1 триместре. Содержание димерной формы ХГЧ отмечается лишь во 2 триместре. При некоторых заболеваниях содержание ХГЧ снижается. К ним относится синдром Эдвардса и другие генетические нарушения.
Может возрастать уровень b-ХГЧ не только при генетических отклонениях у ребёнка, а и при прочих проблемах и состояниях беременности: вынашивание двойни или тройни, выраженный токсикоз, прием некоторых лекарств, сахарный диабет матери и др.
- Плацентарный протеин, ассоциированный (связанный) с беременностью
Плацентарный протеин, связанный с беременностью ─ это белок, который синтезируется трофобластом. На протяжении всей беременности содержание этого белка увеличивается до самих родов. К 10 неделям гестации концентрация его нарастает в 100 раз. Если при первом скрининге определяется нормальная величина плацентарного протеина, то с вероятностью 99% можно сказать, что исход у беременности будет хорошим. С полом плода и его весом содержание этого протеина не связано.
В 1 триместре и начале 2 триместра при генетических нарушениях у ребёнка существенно снижается содержание плацентарного протеина, связанного с беременностью. В 10-11 недель гестации это особенно четко прослеживается. Так, резко сниженная концентрация данного протеина при первом скрининге отмечается при трисомиях 18, 21, и 13 хромосом. Чуть меньше это выражено при анеуплоидиях по половым хромосомам и трисомии 22 хромосомы.
Низкая концентрация плацентарного белка, ассоциированного с беременностью, бывает и в других ситуациях. К ним относится: выкидыши, задержка развития плода, роды раньше срока, мертворождение.
Второй скрининг при беременности
Второй скрининг при беременности имеет очень важное значение для пренатальной диагностики врожденных аномалий развития плода и выявления хромосомных болезней. Определение риска хромосомных аномалий будущего ребёнка необходимо делать, учитывая данные первого скрининга в 12 недель беременности (± 2 недели).
На каком сроке проводят скрининг 2 триместра?
Скрининг 2 триместра проводится при беременности, начиная с 15 недель. С 15 по 20 неделю беременности женщина сдает кровь из вены. С 20 по 24 неделю гестации проводится второе УЗИ плода. Направление на второй скрининг дает акушер-гинеколог, который вдет женщину по беременности. Как правило, 2 скрининг проводится в том же лечебном учреждении, где наблюдается женщина. При необходимости женщине дают направление в соответствующее медицинское учреждение. Проводится второй скрининг бесплатно.
Что включает в себя 2 скрининг?
Скрининг 2 триместра включает в себя биохимический анализ крови и УЗИ плода. В крови исследуется содержание альфа-фетопротеина (АФП), хорионического гонадотропина человека (ХГЧ) и неконъюгированного эстриола.
Альфа-фетопротеин
Альфа-фетопротеин ─ белок, который производится в желточном мешке эмбриона, печени плода и его органах желудочно-кишечного тракта. Почки плода выводят АФП в амниотическую жидкость, оттуда он поступает в кровоток матери. Начинается этот процесс с 6 недель беременности. Начиная с конца первого триместра нарастает концентрация АФП в крови матери, достигая наибольших значений к 32-33 неделям беременности.
Если АФП снижен при проведении второго скрининга, а уровень ХГЧ высокий, то велик риск наличий трисомии у плода (в том числе синдрома Дауна). Высокий уровень АФП при 2 скрининге тоже может свидетельствовать о неблагополучии у плода, в частности о высоком риске развития пороков нервной трубки, почек, пороков развития пищевода, кишечника и передней брюшной стенки.
Неконъюгированный эстриол
Неконъюгированный эстриол ─ это один из эстрогенов, которые играют большую роль в женском организме. Этот гормон образуется в печени плода, надпочечниках и плаценте. Лишь небольшая часть неконъюгированного эстриола образуется в материнском организме.
В норме уровень неконъюгированного эстриола растет вместе со сроком гестации. Сниженный его уровень при проведении скрининга 2 триместра может быть при синдроме Дауна, отсутствии головного мозга плода. Иногда он снижается перед угрозой прерывания беременности или перед родами раньше срока.
Исследовав только АФП и ХГЧ при проведении второго скрининга, в 59% случаев можно выявить синдром Дауна у плода. Если включить неконъюгированный эстриол в этот анализ, то скрининг будет эффективен в 69% случаев. Если бы 2 скрининг включал в себя только лишь АФП, то эффективность его была бы в три раза меньше. Заменив исследование неконъюгированного эстриола на димерный ингибин А, можно повысить эффективность скрининга 2 триместра почти до 80%.
УЗИ плода второго триместра
Помимо забора венозной крови женщины на 2 скрининге ей предстоит второй раз за беременность пройти ультразвуковое исследование плода. Оптимальный срок для УЗИ плода составляет 20-24 недели. При УЗИ скрининге 2 триместра врач оценивает динамику роста ребёнка, есть ли задержка его развития, наличие или отсутствие врожденных аномалий развития, маркеры хромосомной патологии. Помимо изучения структур плода оценивается расположение плаценты, ее толщина и структура, объём околоплодных вод.
Третий скрининг при беременности
Третий скрининг при беременности является заключительным. За плечами у будущей матери уже 2 скрининга, результаты которых нужно принести с собой на 3 скрининг. Направление на 3 скрининг дает участковый акушер-гинеколог, проводится он бесплатно.
На каком сроке проводят скрининг 3 триместра?
3 скрининг проводится в сроке с 32 по 36 недели беременности. Некоторые женщины уже находятся в стационаре в этот период по поводу различных отклонений по ходу беременности. В таком случае, вероятно, все необходимые исследования ей проведут в стационаре, в котором она находится.
Что включает в себя 3 скрининг?
3 скрининг включает в себя УЗИ плода, кардиотокографию, при необходимости доплерометрию и биохимический анализ крови.
УЗИ плода
При ультразвуковом исследовании плода на 3 скрининге оценивается его предлежание, развитие, задержка развития, характер и структура плаценты и ее расположение, количество околоплодных вод, развитие и деятельность органов и систем плода, оценивается его двигательная активность, нет ли обвития шеи пуповиной. Еще раз внимательно просматриваются все конечности, органы на наличие врожденных пороков развития. Даже при выявлении пропущенных ранее пороков развития беременность уже не прерывается, так как плод жизнеспособен. Мать направляется в таком случае на родоразрешение в соответствующий родильный дом.
Кардиотокография (КТГ)
КТГ в некоторых стационарах делают всем будущим матерям во время прохождения 3 скрининга. В других же лечебных учреждениях делается это по показаниям, когда есть подозрения на неблагополучие у ребёнка. При КТГ на живот матери устанавливается специальный датчик, регистрирующий сердцебиения плода. Мама во время процедуры отмечает шевеления ребёнка. Оценив частоту сердечных сокращений плода в течение определенного промежутка времени и его реакцию на нагрузку, врач делает вывод, страдает ли ребёнок от гипоксии (кислородного голодания) или нет.
Доплерометрия
Это исследование схоже с УЗИ, оно может даже проводится одновременно с ним тем же аппаратом и тем же врачом. Позволяет доплерометрия оценить кровоток в системе мама-плацента-плод. Оценивается характер кровотока и его скорость, проходимость сосудов. По результатам такого исследования иногда приходится прибегать к досрочному родоразрешению ввиду серьезной гипоксии малыша. Это позволяет сохранить жизнь и здоровье ребёнку.
Биохимический анализ крови
3 скрининг включает в себя биохимический анализ крови в том случае, если результаты скрининга 1 и 2 триместра не укладывались в норму. Исследуются уровни b-ХГЧ, плацентарного протеина, связанного с беременностью, неконъюгированного эстриола и плацентарного лактогена. В случае, если показатели данных тестов будут в норме, вероятность рождения здорового ребёнка высока.
Скрининг новорожденного

Скрининг новорожденного (неонатальный скрининг) представляет собой комплекс мероприятий, позволяющий заподозрить определенные заболевания у ребёнка на доклинической стадии их развития и своевременно начать их лечить.
На этапе родильного дома все дети подвергаются двум скрининговым исследованиям: аудиологический скрининг новорожденного и скрининг на наследственные болезни.
Аудиологический скрининг новорожденного
Все новорожденные дети проходят через аудиологический скрининг. Это исследование проводится для того, чтобы выявить врожденные нарушения слуха или ранние неонатальные проблемы. Для исследования слуха используется специальный прибор, который регистрирует и анализирует задержанную вызванную отоакустическую эмиссию. Перед исследованием врач-неонатолог изучает факторы риска у ребёнка по развитию нарушений слуха. Их перечень очень широк. Нередко у одного ребёнка могут быть сразу несколько провоцирующих тугоухость факторов.
Сроки скрининга новорожденного
Сроки аудиологического скрининга ─ 3-5 день после рождения у доношенных детей, то есть перед выпиской. Недоношенных можно обследовать позже, на 6-7 сутки после родов. Именно недоношенные составляют наибольшую группу риска по развитию проблем со слухом.
Прибор для проведения скрининга компактный, простой в использовании. Сама процедура несложная, не приносит неприятных ощущений детям. Скрининг можно проводить ребёнку во сне и во время сосания груди.
Что влияет на результаты скрининга?
После проведения теста на дисплей прибора выводится результат: «прошел» или «не прошел».
Дети, которые не прошли аудиологический тест на этапе родильного дома, направляются к врачу сурдологу для углубленной диагностики заболевания и при необходимости назначения раннего лечения и реабилитационных мероприятий.
Детей, не прошедших тест с одного уха или с двух сторон много. Это не говорит, что у всех тугоухость. Есть другие факторы, которые могут повлиять на результат теста. Наиболее частые из этих факторов:
- Ребёнок долго лежал на определенном боку перед процедурой ─ некоторый промежуток времени тест может быть не пройденным.
- В наружном слуховом проходе скопилась сера или первородная смазка, которые мешают проведению теста.
- Посторонние шумы, неисправная батарейка аппарата, недостаточный опыт исследователя.
Скрининг новорожденного на наследственные болезни
Скрининг на генетические болезни у новорожденных в нашей стране проводится более 30 лет. Сначала он включал в себя всего лишь одно заболевание ─ фенилкетонурию. Спустя 8 лет стали обследовать новорожденных еще на одно тяжелое заболевание ─ врожденный гипотиреоз. В 2006 году неонатальный скрининг дополнили еще три болезни ─ адреногенитальный синдром, муковисцидоз и галактоземия.
Какой анализ является скрининговым у новорожденного?
Согласно требованиям всемирной организации здравоохранения, скрининг новорожденного на определенные болезни возможен и оправдан в следующих случаях:
- Болезнь должна быть достаточно частой среди обследуемого населения;
- Должны быть подробно изучены симптомы болезни и ее лабораторные маркеры;
- Польза скрининга должна превышать затраты на его проведение, выявляя очень тяжелые болезни;
- Ложноотрицательных результатов скрининга быть не должно, чтобы не было пропущенных больных;
- Ложноположительных ответов должно быть не так много, чтобы не тратить лишних средств на повторную диагностику;
- Анализ, входящий в скрининг должен быть неопасным для детей и простым для проведения;
- Выявляемые болезни должны хорошо поддаваться лечению;
- Необходимо знать до какого возраста не поздно начать лечение, чтобы оно давало желаемый эффект.
Все болезни, на которые обследуют новорожденных в России, согласно программе по неонатальному скринингу, отвечают этим требованиям.
Сроки скрининга на наследственные болезни
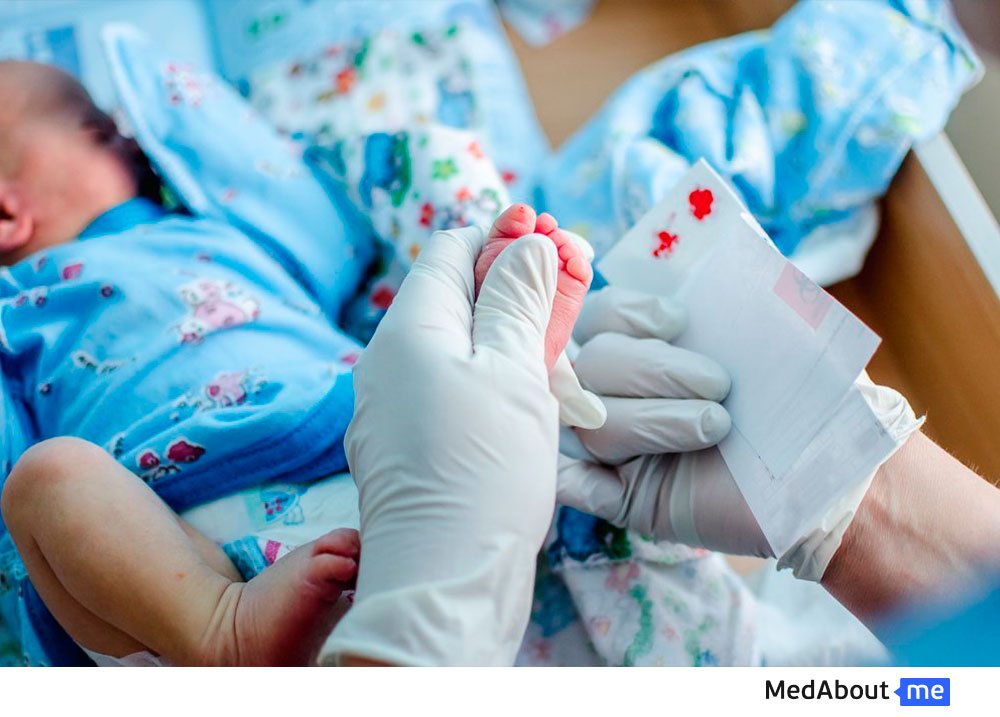
Скрининг новорожденных проводится в несколько этапов. Важно уложиться в определенные сроки скрининга новорожденных, чтобы не упустить из виду ни одного больного ребёнка и вовремя начать их лечить.
1 этап представляет собой забор капиллярной крови у новорожденных в родильном доме на анализ. Сроки скрининга зависят от того, доношенный ребёнок или нет. Доношенные дети подвергаются обследованию на 4-5 сутки жизни, недоношенные ─ на 7 сутки. Кровь забирает медицинская сестра из пяточки ребёнка. Для забора крови существуют специальные бланки из фильтровальной бумаги, на которую нанесены несколько кружков. Эти кружки нужно пропитать равномерно каплями крови с 2-х сторон. Затем бланки высушивают. Высушенные бланки транспортируются в лабораторию медико-генетической консультации (МГК).
2 этап скрининга новорожденных включает в себя определение необходимых лабораторных параметров в крови. Установленные сроки скрининга позволяют своевременно заподозрить больных, подтвердить болезнь при ее наличии и рано начать ее лечить.
3 этап касается только тех детей, результаты скрининга у которых оказались положительными. Та же самая лаборатория МГК проводит повторную диагностику. ДНК-диагностика болезни проводится в федеральных центрах.
4 этап охватывает тех детей, у которых болезнь подтверждена лабораторно и генетически. Назначается жизненно важное лечение болезни. Участие в терапии и ведении детей принимают врачи разных специальностей. При соблюденных сроках скрининга лечение больных детей начинается еще до того, как они достигнут месячного возраста.
5 этап программы скрининга подразумевает медико-генетическое консультирование семей с больным ребёнком и генетическую диагностику членов семей, где родился ребёнок с генетическим заболеванием. Это необходимо, чтобы определить дальнейший риск рождения больных детей в семье.
Нормы скрининга на наследственные болезни
Нормы скрининга на наследственные болезни разные при каждом заболевании из этой группы. Изучаются концентрации необходимых гормонов и ферментов, участвующих в обмене веществ человека. При их патологических значениях назначается повторное тестирование детей. Затем устанавливается окончательный диагноз и назначается лечение.
Родителям не обязательно знать нормы скрининга, это удел педиатра и генетика. Именно они отбирают детей из групп риска и направляют их на дальнейшее обследование.
На какие заболевания проводится скрининг новорожденного?
Пять заболеваний входят в перечень тех болезней, на которые обследуются все новорожденные дети нашей страны. Эти болезни достаточно хорошо изучены и успешно лечатся при своевременной диагностике. К заболеваниям из группы неонатального скрининга относятся:
- Муковисцидоз;
- Фенилкетонурия;
- Врожденный гипотиреоз;
- Адреногенитальный синдром;
- Галактоземия.
Муковисцидоз

Муковисцидоз ─ очень тяжелая болезнь, вызванная мутацией в одном из генов. Данный ген является ответственным за образование белка, который играет роль канала в клетках тела человека для хлора. При нарушении работы этого канала в клетках некоторых органов накапливается слизь и вязкие секреты другого характера. Пораженными органами оказываются легкие, поджелудочная железа, кишечник. В органах, вовлеченный в патологический процесс, начинает развиваться хроническая инфекция.
Выделяются несколько форм болезни: поражающая кишечник, поражающая легкие и смешанная форма. Последняя является самой частой. При легочной форме больные страдают от хронического бронхолегочного воспаления с обструктивным компонентом. Постепенно организм начинает страдать от кислородного голодания. Кишечная форма сопровождается проблемами пищеварения, так как протоки поджелудочной железы закупориваются, и нужные ферменты не транспортируются в кишечник. Дети начинают отставать в росте и психомоторном развитии. Смешанная форма объединяет в себе поражение и легких, и кишечника.
Лечение больных очень сложное и дорогое. Постоянно требуются ферментные препараты для переваривания пищи, антибиотики для лечения инфекций, ингаляции для разжижения мокроты и другая терапия. При хорошем лечении продолжительность жизни может достигать 35 лет и более. Многие погибают в детском или подростковом возрасте из-за развития вторичных проблем (дыхательная и сердечная недостаточность, наслоение тяжелой инфекции и др.).
Расшифровка скрининга на муковисцидоз
Чем раньше будет сделана расшифровка скрининга на муковисцидоз, тем лучше будет прогноз у больных детей. В пятнах высушенной крови при скрининге на муковисцидоз определяется количество иммунореактивного трипсина. При повышенном его количестве проводится еще один тест. Чтобы подтвердить диагноз при положительном результате скрининга, новорожденному показан потовый тест на 3-4 неделе жизни. Отрицательный результат потового теста свидетельствует о том, что ребёнок здоров, хоть и требует дальнейшего внимательного наблюдения некоторое время. Положительный тест говорит о том, что ребёнок болен муковисцидозом, даже если нет еще клинических проявлений болезни.
Фенилкетонурия
Фенилкетонурия является тяжелой генетической болезнью. Больные члены семьи находятся в одном поколении. Суть болезни заключается в мутации гена, отвечающем за активность одного из важных ферментов. Он называется фенилаланингидроксилаза, нужен для утилизации аминокислоты фенилаланина. Она является предшественником тирозина. Из-за генетической мутации происходит накопление фенилаланина в кровяном русле. Его большое количество является токсичным для организма, а именно для развивающегося головного мозга. Почти все больные дети, не получающие лечения болезни, становятся умственно отсталыми, их развитие очень задерживается. Часто возникают судороги, различные нарушения поведения. Самое важное в лечении болезни ─ диета без фенилаланина и прием специальных смесей, которые помогают поддерживать содержание остальных аминокислот в организме на нормальном уровне.
Расшифровка скрининга на фенилкетонурию
Расшифровка скрининга на фенилкетонурию очень важна, потому что своевременно начатая терапия дает детям возможность полноценно развиваться. Изучается количество фенилаланина в крови, которая забирается у детей первой недели жизни на фильтровальную бумагу. При получении положительного результата требуется сделать повторный тест, затем уже выявляют больных.
Врожденный гипотиреоз
Врожденный гипотиреоз ─ серьезная болезнь щитовидной железы, входящая в программу скрининга новорожденного. Болезнь вызвана различными нарушениями функции щитовидной железы (полными или неполными), которая вырабатывает важные гормоны. Эти гормоны йодсодержащие, они нужны для правильного роста и умственного развития ребёнка. Если щитовидная железа отсутствует или недоразвита, то ее гормонов становится недостаточно. Клинические проявления болезни очень разнообразны, они зависят от степени нарушения функции. Но только рано начатое лечение гормонами щитовидной железы поможет ребёнку вырасти полноценным человеком и не отличаться от сверстников. Без лечения человек останется инвалидом на всю жизнь. Болезнь может передаваться по наследству, а может возникать по неизвестным причинам. Она является одной из самых часто встречающихся болезней, входящих в программу скрининга новорожденных. Лечением и наблюдением больных детей занимаются педиатр, генетик и эндокринолог.
Расшифровка скрининга на врожденный гипотиреоз
Для выявления больных детей изучают содержание тиреотропного гормона (ТТГ) в пятнах крови, взятой у новорожденных. Повышенный ТТГ у ребёнка является сигналом к повторному тестированию. По результатам второго теста выявляются больные дети. Некоторым больным проводят молекулярно-генетический анализ, чтобы выявить причину болезни. Хотя это не всегда нужно, так как лечение болезни одинаковое и заключается в заместительной терапии гормонами.
Адреногенитальный синдром
Адреногенитальный синдром относится к наследственным болезням. При ней нарушен обмен гормонов в коре надпочечников. Из-за мутации гена, который ответственен за работу фермента стероид 21-гидроксилазы, неправильно происходит обмен кортизола и альдостерона и их предшественников. Их предшественники начинают накапливаться в кровотоке и вызывают повышенную выработку андрогенов. Это мужские половые гормоны, они тоже накапливаются в крови и вызывают развитие яркой клинической картины болезни.
Выделяют три формы болезни:
- Сольтеряющая ─ самая тяжелая, угрожающая жизни.
Наружные половые органы у девочек при рождении напоминают таковые у мальчиков. У мальчиков же внешне признаков болезни не видно. Но с первых недель жизни отмечаются кризы из-за выраженной потери соли. Кризы проявляются тяжелой рвотой, обезвоживанием, судорожным синдромом, нарушением работы сердечной мышцы.
- Простая вирильная форма ─ менее тяжелая в плане угрозы жизни.
С рождения наружные половые органы у девочек очень напоминают мужские половые органы. Рано у детей обоих полов появляются вторичные половые признаки, причем по мужскому типу.
- Неклассическая форма ─ начинается не с рождения, а в пубертате.
У девочек отсутствуют месячные, слабо развиваются молочные железы, происходит оволосение как у мужчин.
Лечение больных проводится под контролем генетика и эндокринолога, назначаются гормональные препараты.
Расшифровка скрининга на адреногенитальный синдром
При расшифровке анализа на адреногенитальный синдром изучается содержание 17-гидроксипрогестерона в крови новорожденных. Если значения не укладываются в норму скрининга, то назначается ретест, по результатам его выявляют больных детей. Чем раньше будет установлен диагноз и начато лечение, тем лучше будет исход у больных детей.
Галактоземия

Галактоземия ─ это генетическая болезнь, затрагивающая обмен веществ, а именно обмен галактозы. Галактоза является молочным сахаром, содержится в материнском молоке и молоке других животных. При данной болезни отмечается нарастание уровня галактозы в крови. Симптомы болезни начинаются еще в первый месяц жизни. К ним относят рвоту, желтуху, жидкий стул, увеличение печени, катаракту, задержку психического и моторного развития, а также нарушения функции почек. Этими симптомами характеризуется классическая форма. Есть другая форма болезни, при которой вместо катаракты имеется глухота. В лечении очень важна диета. Материнское молоко и молочные смеси исключаются. Ребёнку назначаются специальные соевые смеси, в которых галактоза не содержится.
Расшифровка скрининга на галактоземию
При изучении крови новорожденных исследуют содержание в ней галактозы либо галактозо-1-фостфата. Если их показатели не укладываются в нормы скрининга, то назначается ретест. Высокое содержание галактозы или низкое содержание фермента в обоих тестах свидетельствует в пользу диагноза галактоземии. Обязателен осмотр и консультирование ребёнка генетиком. Рано начатая терапия позволяет избежать осложнений болезни и дает шанс ребёнку расти здоровым.