Солнце, воздух и вода – наши лучшие друзья! Кажется, иначе быть просто не может. Ведь так полезно солнечным днем искупаться в теплом озере, прогуляться по парку или ранним утром пробежаться босиком по росе.
Однако даже «лучшие друзья» в определенных ситуациях могут провоцировать появление аллергии, и особенно у детей.
Фотодерматит как аллергия на солнце
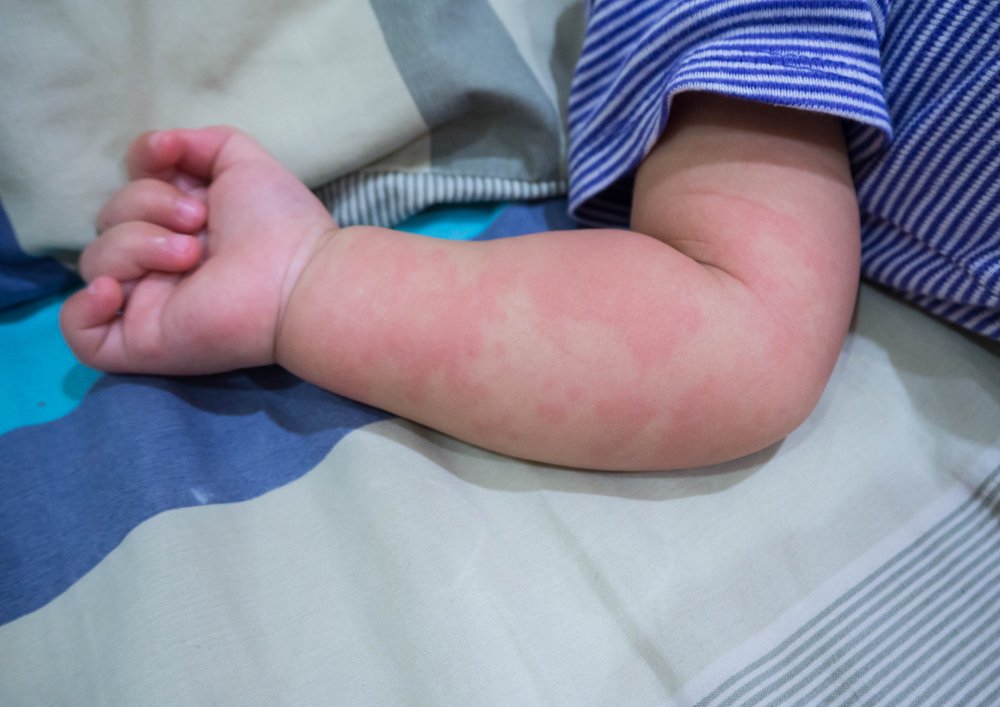
Солнце – неиссякаемый источник хорошего настроения, приятного золотистого загара и важного витамина D. Полезные эффекты солнечных лучей многочисленны и неповторимы, вот только ощутить их в полной мере могут не все дети. И виной этому так называемая «аллергия на солнце» или фотодерматит.

Кстати, широко известное понятие «аллергия на солнце» не совсем корректно. С медицинской точки зрения аллергеном может выступать только белок, к которому иммунная система продуцирует антитела.
Солнечные лучи не имеют белковой структуры. Это поток радиации, которая представлена электромагнитными колебаниями волн разной длины, а значит, аллергеном не является. Так что же происходит при фотодерматите?
Солнечные лучи способны активировать вещества, обладающие фотосенсибилизирующим действием, и таким образом выступать провокатором аллергического и неаллергического воспаления кожи.
Термин «фотодерматит» объединяет две группы реакций, развивающихся в коже под действием ультрафиолета, – фототоксическую (без участия иммунных механизмов) и фотоаллергическую (с участием иммунных механизмов). Отличить их друга от друга по симптомам практически невозможно.
И в том, и в другом случае возможно появление разнообразных высыпаний, отека, покраснения, шелушения, зуда и жжения на открытых участках кожи, подвергшихся длительному воздействию солнца.
Время возникновения фотодерматита варьирует от нескольких часов до двух суток с момента пребывания на солнце.
Причины развития фотодерматита
Многие вещества, которые контактируют с кожей или принимаются внутрь, могут обладать фотосенсибилизирующим действием. Среди них солнцезащитные кремы и косметические средства, некоторые лекарственные препараты и сок растений.
Например, вещества фурокумарины, выделяемые некоторыми растениями (борщевик, зверобой, петрушка, сельдерей, пастернак, луговые травы) при контакте с кожей могут оставлять участки покраснения полосовидной формы, а также пузырьки с прозрачным содержимым.
Некоторые ингредиенты солнцезащитных средств вопреки своему предназначению, способны стать причиной фотодерматита – бензофеноны и производные парааминобензойной кислоты.
Косметические средства, содержащие эфирные масла (бергамотовое, лаймовое, сандаловое, лимонное и кедровое), нежелательно наносить на кожу перед выходом на солнце.
Из лекарственных препаратов стоит обратить внимание на некоторые группы антибиотиков (тетрациклины, хинолоны), сульфаниламидные препараты, противогрибковые средства (итраконазол), нестероидные противовоспалительные средства (кетопрофен), диуретики (фуросемид и тиазиды), местный анестетик (бензокаин) и другие.
Крапивница как аллергия на воду

Купание в водоемах, плавание в бассейне, контрастный душ – прекрасные и полезные процедуры закаливания водой, которые должны приносить исключительно пользу для здоровья.
Вот только ситуация, когда после таких процедур ребёнок покрывается сыпью, вполне реальна, и имя ей – крапивница.
Заболевание характеризуется появлением на теле зудящих волдырей различной формы, которые могут сочетаться с ангионевротическим отеком.

Особенность крапивницы – ограниченное во времени существование волдыря. Элемент бесследно проходит в течение суток.
Заболевание традиционно считают аллергическим. На самом деле, это не совсем так. В его развитии могут принимать участие как истинные аллергические реакции, так и псевдоаллергические.
После контакта с водой у ребёнка может развиться три варианта крапивницы: холодовая контактная (при контакте с холодной водой и льдом), холинергическая (после горячего душа) и, собственно, аквагенная. К счастью, встречаются они достаточно редко.
- Крапивница, возникающая при контакте с холодной водой, отличается быстрым появлением волдырей (в течение 15 минут) и коротким периодом их существования (не более 2-х часов). Она потенциально опасна развитием угрожающих жизни состояний: ангионевротического отека глотки во время употребления холодной пищи или анафилактоидной реакции во время купания в холодной воде.
- Холинергическая крапивница чаще всего развивается у детей подросткового возраста. Помимо горячей воды ее появление провоцируют физические упражнения, эмоциональный стресс, усиленное потоотделение. Она имеет свои особенности: мелкая, распространенная уртикарная сыпь бледно-розового цвета, которая сопровождается интенсивным зудом. Исчезает спустя 20-50 минут.
- Аквагенная крапивница возникает при контакте с водой, независимо от ее температуры и минерального состава. Встречается крайне редко. Среди детей описано всего несколько клинических случаев в подростковом возрасте.

Аллергия после купания в природных водоемах может развиваться и по более банальной причине: в воде могут находиться иные аллергены, от пыльцы до чешуек кожи животных, мелких рачков и прочих микроорганизмов.
Если симптомы аллергии появляются только после посещения определенных прудов и озер, стоит задуматься об истинном источнике проблемы!
Поллиноз и бронхиальная астма как аллергия на воздух

«Аллергия на воздух» – так можно в целом охарактеризовать респираторную аллергию, которая проявляется в виде аллергического ринита, поллиноза и бронхиальной астмы.
Аэроаллергены, мельчайшие частички пылевых клещей и эпидермиса животных, пыльца ветроопыляемых растений и споры плесневых грибков содержатся в воздухе и не видны невооруженному глазу. Однако аллергики остро ощущают их присутствие.

Помимо аллергенов в воздухе городов содержатся загрязняющие вещества: выбросы автомобильного транспорта, очистных сооружений и различных предприятий. Они могут выступать в качестве раздражителей, провоцирующих дебют респираторной аллергии.
Именно поэтому бронхиальную астму все чаще называют маркером загрязнения атмосферного воздуха.
В недавнем исследовании ученые подтвердили это высказывание, изучив особенности бронхиальной астмы у детей Санкт-Петербурга в зависимости от экологической обстановки района их проживания. В качестве участников было отобрано 114 детей со средней степенью тяжести течения болезни. Был изучен анамнез, определен спектр сенсибилизации, а также уровень общего и специфических иммуноглобулинов Е.
Оказалось, что у детей, проживающих в экологически неблагоприятных районах мегаполиса, дебют бронхиальной астмы произошел в среднем на 9 месяцев раньше. Выраженность сенсибилизации к аллергенам у них достоверно выше, также, как и показатели общего иммуноглобулина Е.
Солнце, воздух и вода не всегда являются непосредственной причиной развития аллергического заболевания, но часто выступают активаторами, посредниками и проводниками. С некоторыми состояниями, например, поллинозом и бронхиальной астмой, сталкиваются многие генетически предрасположенные дети. А некоторые заболевания, например, аквагенная крапивница, столь редки, что пока еще не имеют четкого научно обоснованного понимания развития.



















