Конъюнктивит
Голубев Михаил Аркадьевич
Диденко Владимир Андреевич
Описание
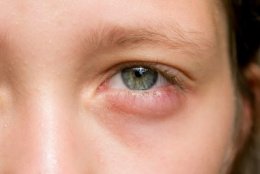
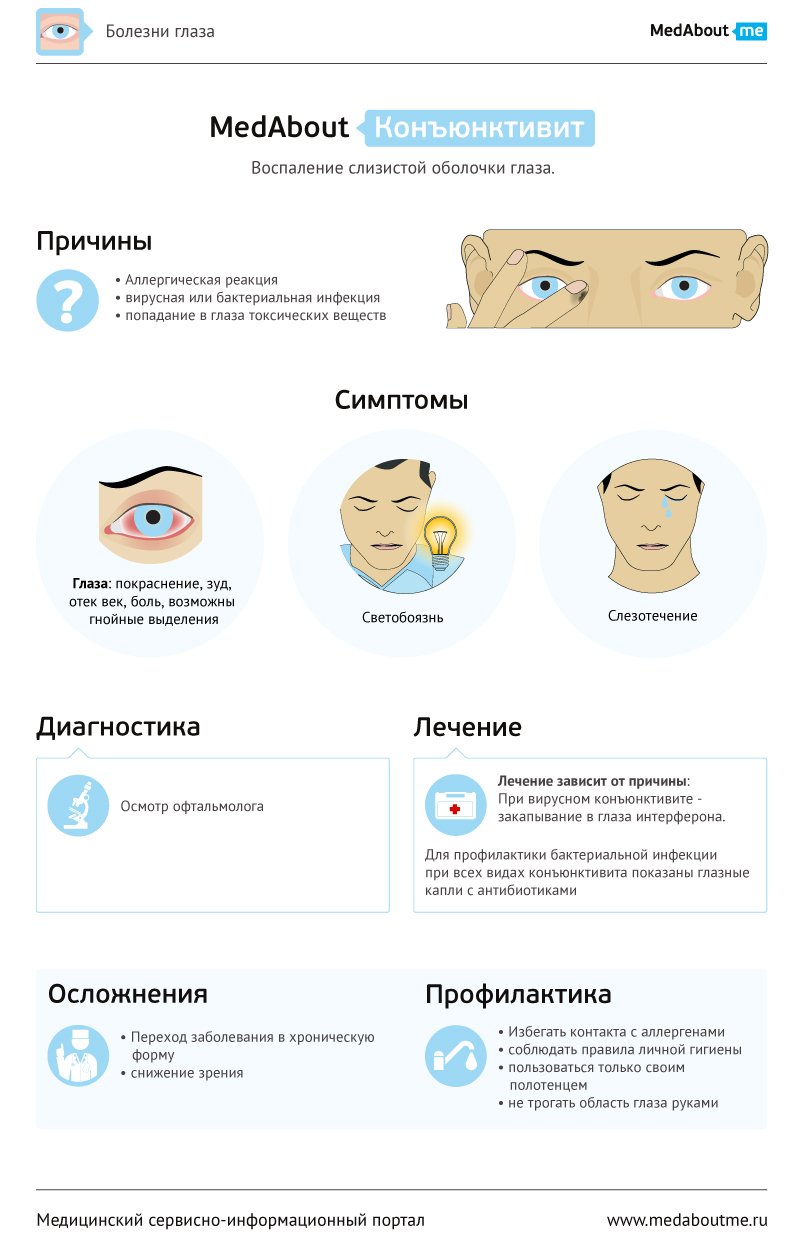
Конъюнктивит – это воспаление слизистой глаза, которое может быть либо результатом аллергической реакции, либо вызвано попаданием инфекции (вирусной или бактериальной) и токсических веществ в глаз.
Конъюнктивиты составляют около 30% всей глазной патологии, они являются основными клиническими формами глазной инфекции – 66,7% от общего числа больных с воспалительными заболеваниями глаз.
Наиболее распространены конъюнктивиты бактериальной и вирусной природы, реже встречаются аллергические и дистрофические (связанные с разрушением тканей). В последние десятилетия возрастает значение аллергических конъюнктивитов: они поражают около 15% всего населения и являются важной клинической проблемой практической офтальмологии.
Симптомы
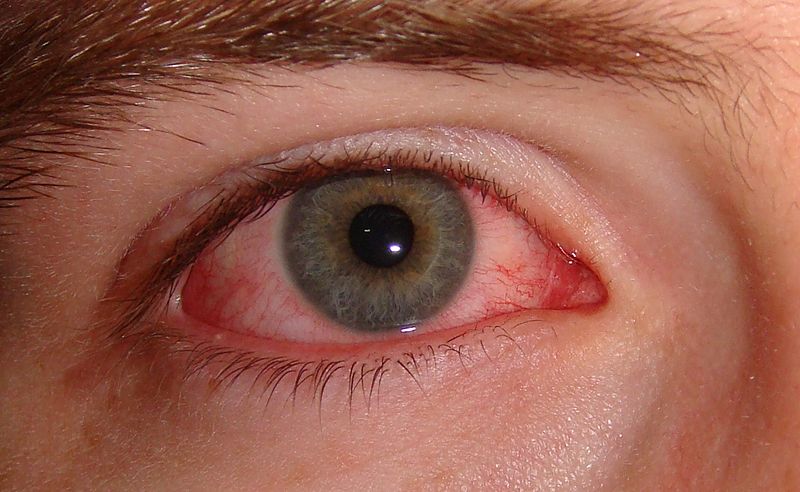
Симптомы конъюнктивита – отек, а также покраснение век и глаз, отделяемое из глаз, слезотечение, жжение, ощущение инородного тела, зуд, дискомфорт, снижение остроты зрения, пациент с трудом открывает глаза, появляется ощущение «склеивания» век. Характер отделяемого от слизистого до слизисто-гнойного и гнойного. Обильное отделяемое стекает через край века, засыхает на ресницах. Жалобы могут появиться остро или постепенно, поражение может развиваться на одном или на обоих глазах.
В зависимости от формы болезни и этиологического фактора течение заболевания и симптомы имеют свои особенности.
Бактериальный конъюнктивит: начало заболевания острое или постепенное. Чаще поражаются оба глаза. Возможно поражение одного глаза, а через 2-3 дня инфицируется другой глаз.
Острый конъюнктивит, вызванный гонококком (конъюнктивит бленнорейный) часто выявляется у младенцев, рожденных от матерей с гонореей. Характеризуется яркой, интенсивно развивающейся клинической картиной, склонностью к быстрому развитию язвы роговицы и вероятной гибели тканей глаза.
Конъюнктивит, вызванный синегнойной палочкой, манифестирует остро, поражается обычно один глаз, ощущается сильная режущая болью, появляется слезотечение и светобоязнь.
Хламидийный конъюнктивит в отличие от гонококкового характеризуется поздним началом и преимущественным поражением одного глаза. Заболевание развивается в течение 5-14 дней после рождения и протекает как острый или подострый инфильтративный (отечный) конъюнктивит с появлением обильного жидкого гнойного отделяемого, которое из-за примеси крови может иметь бурый оттенок. Резко выражен отек век, конъюнктива гиперемирована (красная). Воспалительные явления стихают через 1-2 недели. Если активное воспаление продолжается более 4-х недель, появляются фолликулы, преимущественно на нижних веках. Процесс может закончиться рубцеванием конъюнктивы и роговицы. Хламидийный конъюнктивит у взрослых обычно появляется на фоне урогенитального хламидиоза и чаще у женщин.
Конъюнктивиты вирусной этиологии развиваются чаще в результате наличия аденовирусной или герпетической инфекции (ВПГ-1 и ВПГ-2). Аденовирусный конъюнктивит развивается остро, с поражения сначала одного глаза, через 1-3 дня в процесс вовлекается второй глаз. Пациенты предъявляют жалобы на отек век, покраснение глаз, резь, ощущение инородного тела в глазах и слезотечение.
Аллергический конъюнктивит развивается у аллергозависимых лиц при встрече с аллергеном. Этот вид характеризуется гиперемией и отеком слизистой век, отеком, зудом и гиперемией кожи век, образованием фолликулов или сосочков (выростов) на конъюнктиве, иногда сопровождается поражением роговицы с нарушением зрения.
Конъюнктивит при синдроме «сухого глаза» характеризуется медленным началом с поражением обоих глаз. Основные жалобы на периодическое покраснение глаз, жжение, ощущение песка, инородного тела, дискомфорт, быструю утомляемость, колебание остроты зрения. Клинически определяется легкий отек и гиперемия век, возможно покраснение глаза, слизистое или слизисто-нитчатое отделяемое в нижнем конъюнктивальном своде.
Грибковые конъюнктивиты (офтальмомикоз) подразделяются на:
- Гранулематозные конъюнктивиты (с разрастанием соединительной ткани) встречаются при споротрихозе, риноспоридиозе, актиномикозе, кокцидиозе и грибках рода Penicillium;
- Экссудативные конъюнктивиты (с большим количеством отделяемого) при кандидозе и аспергиллезе.
Формы
Формы конъюнктивита в зависимости от причины, вызвавшей его, различают следующие – вирусный, бактериальный, хламидийный, грибковый (при кандидозе, актиномикозе, аспергиллезе, риноспоридиозе и др.), аллергический, аутоиммунный коньюнктивит, а также конъюнктивит, вызванный физическими факторами (физическое или химическое воздействие).
По длительности течения выделяют
- Острый конъюнктивит (симптомы регистрируются менее 4-х недель);
- Хронический конъюнктивит (длится более 1 месяца).
Причины
Причины конъюнктивита: инфицирование глаза (бактериальное, вирусное, грибковое, хламидиоз); раздражение физическими факторами – неинфекционные конъюнктивиты; наличие аллергии; нарушение иммунитета; ношение линз – неправильный уход.
Методы диагностики
Диагностика конъюнктивитов строится на сочетании сбора жалоб, анамнеза, клинического осмотра и применения инструментальных методов диагностики.
Из данных анамнеза можно выяснить наличие заболеваний или провоцирующих состояний – вирусные, бактериальные и грибковые инфекции, урогенитальная хламидийная инфекция, заболевания верхних дыхательных путей (синуситы, отит), наличие аллергии, развитие конъюнктивита в первые дни жизни (неонатальный конъюнктивит), ношение контактных линз (крупнопапиллярный конъюнктивит).
Набор лабораторных исследований назначается для оценки текущего заболевания, а также при необходимости для установления этиологического фактора основного заболевания, способствующего развитию конъюнктивитов (выявление гонореи, хламидийной, герпетической и аденовирусной инфекций). При необходимости проводится цитологическое исследование мазка-отпечатка с конъюнктивы для определения клеточного состава. При подозрении на бактериальную этиологию заболевания назначают микробиологическое исследование (посев) на микрофлору с определением чувствительности к антибиотикам.
В качестве основного инструментального метода выступает биомикроскопия глаза (оценка состояния – век, конъюнктивы и роговицы, проба Ширмера для выявления синдрома сухого глаза).
Дифференциальная диагностика конъюнктивита обычно проводится с иридоциклитом — воспалением радужной оболочки и ресничного тела, блефаритом – воспалением век, острым приступом глаукомы – повышенного внутриглазного давления, сухим кератоконъюнктивитом, склеритом – воспалением роговицы.
Основные используемые лабораторные исследования:
- Полимеразная цепная реакция (ПЦР) для определения в соскобе эпителиальных клеток конъюнктивы ДНК герпес-вируса человека 1 и 2 типа (вирус простого герпеса 1 и 2 типа), вируса Варицелла-Зостер (Varicella-Zoster virus), аденовирусов серотипов 3,4,7, хламидий.
- Посев отделяемого глаза на бактериальную микрофлору (дифтерия, Streptococcus pneumoniae, Haemophilus influenzae биовар aegyptius, Moraxella lacunata и др.).
- Микроскопия или посев на гонококк (конъюнктивит бленнорейный).
- Тесты на аллергию (чаще на пыльцу): диагностика поллинозного конъюнктивита.
Основные используемые инструментальные исследования:
- Биомикроскопия глаза;
- Проба Ширмера (у пациентов с подозрением на синдром «сухого глаза»).
Лечение
Лечение конъюнктивита назначают исходя из причины, вызвавшей заболевание.
В случае бактериальных конъюнктивитов назначают глазные капли, содержащие антибиотики.
При вирусных конъюнктивитах назначают закапывание в глаза интерферона, а для профилактики присоединения бактериальной инфекции также назначают глазные капли с антибиотиками.
Осложнения
Осложнения конъюнктивита могут развиться при неадекватном лечении или его отсутствии. Конъюнктивит может перейти в хроническое течение, а также могут развиться следующие осложнения: блефарит, рубцовые изменения конъюнктивы с деформацией и укорочением сводов, кератит и язва роговицы (возможно, с перфорацией), иридоциклит.
Профилактика
Профилактика конъюнктивита требует соблюдения правил личной гигиены, нужно пользоваться только своим полотенцем, не трогать область глаз руками.
При наличии конъюнктивита в одном глазу показано частое мытье рук, использование для их вытирания одноразовых салфеток или полотенец, отдельных одноразовых салфеток или тампонов для вытирания каждого глаза. Также важно предупреждение воздействия этиологических факторов (ослабление иммунитета, воздействие бактерий, вирусов, аллергена).
Какие вопросы следует задать врачу
Почему может возникнуть конъюнктивит?
Какие средства использовать для лечения заболевания?
Чем может осложниться конъюнктивит?
Советы пациенту
Чтобы уменьшить риск появления конъюнктивита, необходимо соблюдать правила личной гигиены, регулярно мыть руки, избегать прикосновений к глазам, аккуратно снимать косметику. При ношении линз следует постоянно менять жидкость и мыть контейнеры.
Читайте также