Коклюш у детей и взрослых. Как справиться с коклюшным кашлем? Методы лечения коклюша.
Коклюш — одна из детских инфекций, которая протекает со специфическими симптомами и существенно нарушает такую жизненно важную функцию организма, как дыхание. Термин «коклюш» появился от французского слова coqueluche, что означает «петушок». Это связано с тем, что больной коклюшем при кашле издает звук, сравнимый с кукареканьем петуха.
Более 300 тысяч людей по всему миру ежегодно умирают от осложнений этой болезни. В группе самого высокого риска находятся дети до двухлетнего возраста и пожилые люди. Поэтому очень важно знать симптомы коклюша и способы его профилактики, чтобы избежать заболевания или вовремя оказать помощь больному человеку при заражении коклюшной палочкой.
Что такое коклюш
Коклюш относится к заболеваниям инфекционного характера. Принято относить его к детским болезням, хотя это не совсем верно. Это заболевание имеет циклическое течение, основным признаком его является затяжной кашель, который возникает приступообразно и изнуряет больного.
Возбудитель коклюша у человека
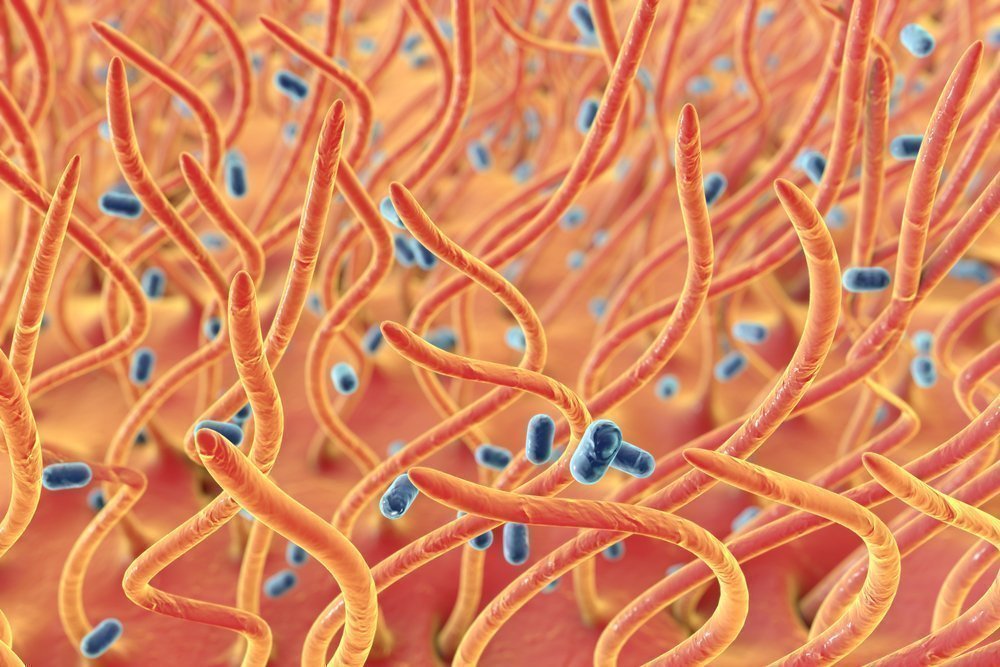
Коклюш вызывается бактерией, грамотрицательной палочкой. Возбудитель коклюша носит название Bordetella pertussis («бордетелла пертуссис»). Для возбудителя коклюша характерна высокая чувствительность к внешним воздействиям таким, как солнечный свет и дезинфицирующие средства.
Сами по себе палочки неподвижны, имеют очень нежную капсулу, являются аэробами (то есть для их жизнедеятельности нужен кислород). Всего выделяют четыре серотипа возбудителя, и коклюш вызывается при проникновении в организм любого серотипа.
Как происходит заражение коклюшем
Как происходит инфицирование? Коклюш вызывается бактериями, которые размножаются в организме больного человека.
- Заразиться коклюшем контактирующие с больным люди могут уже с первых дней инфекции. Есть версия, что пациенты заразны даже с последних дней скрытого периода болезни.
- Чем сильнее кашель при коклюше, тем заразнее человек. Это обусловлено тем, что именно с кашлем происходит распространение коклюшного микроба (воздушно-капельный путь).
Однако чтобы заразиться коклюшем, необходим достаточно длительный и тесный контакт с заболевшим человеком. Восприимчивость к коклюшу среди не болевших и непривитых лиц крайне высока, что приводит к локальным вспышкам болезни. Повторное заболевание коклюшем в течение жизни возможно, хоть и встречается нечасто.
Патологические процессы при заболевании коклюшем
Первоначально бактерии попадают в дыхательные пути и фиксируются к эпителиальным клеткам трахеи, в результате этого реснитчатый эпителий повреждается. На нем возникают кровоизлияния и некрозы. Признаки коклюша на этом этапе соответствуют продромальному периоду болезни. Впоследствии возбудитель коклюша начинает выделять токсин.
Коклюшный микроб выделяет особый токсин, который раздражает рецепторы афферентных (восходящих) волокон, входящих в состав 10 пары черепно-мозгового нерва, а именно блуждающего. Блуждающий нерв иннервирует слизистую оболочку дыхательных путей. Возбуждение от рецепторов передается в дыхательный центр, в котором формируется очаг возбуждения.
При избыточном раздражении дыхательного центра наступает нарушение регуляции дыхания. Другими словами, нарушается ритм дыхания, а также снижается чувствительность рецепторов к уровню в крови углекислого газа, что приводит к гипоксии (нехватке кислорода) в тканях организма.
Помимо воздействия на дыхательный центр коклюшный токсин оказывает влияние на сосудистый центр и стенки сосудов. Из-за нарушения микроциркуляции и обмена веществ внутри клеток у заболевшего коклюшем возникают энцефалические расстройства (то есть повреждение головного мозга).
В формировании защиты против коклюша играет роль как гуморальное, так и клеточное звенья иммунитета.
Классификация коклюша
Заболевание «коклюш» может протекать как в типичной форме, так и в атипичной. К атипичным формам относятся стертая, бессимптомная и абортивная, а также бактерионосительство.
По тяжести болезни коклюш может протекать в легкой форме, среднетяжелой и тяжелой формах. Тяжесть болезни определяется частотой и характером приступов кашля, наличием осложнений и выраженностью симптомов недостаточности кислорода в промежутках между приступами кашля. Течение болезни может быть гладким и негладким (осложненным).
Мероприятия в очаге при коклюше
- При выявлении больного коклюшем следует передать экстренное извещение в центр гигиены и эпидемиологии. Заболевший изолируется на 25 дней от появления первых признаков коклюша. Лечение больного коклюшем проводится в домашних или в стационарных условиях.
- Со дня изоляции заболевшего на контактных детей на две недели накладывается карантин. Однако это касается только детей в возрасте до 7 лет. В том случае, если нет возможности разобщить больного ребёнка со здоровыми, то карантин более длительный (25 дней от дня начала кашля).
- Детям, которые были в контакте с заболевшим коклюшем, дважды проводят бактериологическое обследование на коклюшную палочку.
- Малышам до двухлетнего возраста, которым не сделана прививка от коклюша, а также всем новорожденным детям вводится внутримышечно иммуноглобулин.
- Ряд специалистов считает целесообразным профилактический прием антибиотиков контактным лицам с целью предотвращения их заражения. Обычно для этого используется антибиотик эритромицин.
- Дезинфекцию в очаге проводить не требуется, достаточно просто провести влажную уборку и хорошо проветрить помещение.
Лечение и профилактика коклюша
Лечением и профилактикой коклюша занимаются врачи-педиатры и инфекционисты. При заболевании коклюшем следует как можно скорее обратиться за медицинской помощью к врачу или фельдшеру.
Принципы лечения коклюша
При выявлении заболевания «коклюш» лечение и профилактика осложнений болезни могут проводиться как в домашних условиях, так и в стационаре. Это будет зависеть от возраста заболевшего, от тяжести течения болезни, от наличия или отсутствия осложнений и некоторых других нюансов.
В терапии важную роль играют соблюдение определенной диеты, режима, назначение антибиотиков и других лекарственных препаратов.
Прививка от коклюша
Прививка от коклюша играет ключевое значение в профилактике этого заболевания у детей. Некоторые родители стремятся отложить прививки у своих детей, считая их очень опасными на первом году жизни. Кроме того, многие родители ссылаются на врожденный иммунитет крохи от всех инфекционных болезней, а также на то, что грудное вскармливание поможет ребёнку не заразиться опасными инфекциями. Но именно для малышей коклюш наиболее опасен. И именно против коклюша у ребёнка нет врожденной защиты, и он не получит ее с грудным молоком. Поэтому откладывать вакцинацию без веских на то оснований нецелесообразно.
Особенности вакцинации против дифтерии, коклюша и столбняка
Профилактика коклюша путем вакцинации населения достаточно эффективна. Вакцинация начинается в детском возрасте. По календарю прививок иммунизация от коклюша стартует с трехмесячного возраста. Вакцинация обычно проводится сразу против нескольких заболеваний (дифтерия, коклюш, столбняк). Моновакцин от коклюша не существует.
Для хорошей профилактики коклюша требуется сделать три прививки: сначала в 3 месяца, затем в 4,5 месяца, потом в 6 месяцев. То есть, минимальный интервал между иммунизациями составляет полтора месяца. В возрасте полутора лет проводится ревакцинация от коклюша. В том случае, если был нарушен график вакцинации, то ревакцинация проводится через 12 месяцев после последней прививки от коклюша.
Прививку от коклюша можно сделать с помощью различных вакцин. Различают цельноклеточные вакцины и бесклеточные. Последние гораздо реже вызывают реакции после прививки и осложнения, поэтому их применение особенно рекомендовано детям с отягощенным аллергоанамнезом. Однако профилактика коклюша с помощью цельноклеточных вакцин более эффективна.
Самой широко распространенной цельноклеточной вакциной в нашей стране является АКДС (расшифровывается как адсорбированная коклюшно-дифтерийно-столбнячная вакцина). Это вакцина отечественного производства, защищает от следующих болезней: дифтерия, коклюш, столбняк. От этих же болезней обеспечивает защиту британская вакцина Инфанрикс, но она является бесклеточной.
Помимо АКДС к цельноклеточным вакцинам относятся вакцины, не только от дифтерии, коклюша и столбняка, но и от других болезней. Так, французская вакцина Тетракок защищает еще и от полиомиелита, русская вакцина Бубо-Кок плюсом обеспечивает иммунитет против гепатита В.
Некоторые ацеллюлярные (бесклеточные) комбинированные вакцины также содержат в себе активные компоненты не только против коклюша, дифтерии, столбняка, но и от других болезней. Так, французская вакцина Пентаксим помимо защиты от этих болезней, является профилактикой гемофильной инфекции и полиомиелита. Вакцина Инфанрикс Гекса дополнительно защищает от гемофильной инфекции, полиомиелита и гепатита В. Есть и другие комбинированные вакцины против этих болезней.
Прививка от коклюша обеспечивает защиту от заболевания не на всю жизнь, после трех лет жизни иммунитет от инфекции постепенно снижается.
Из-за снижения титров специфических антител и увеличения количества детей с незавершенной вакцинацией от коклюша в последние годы в России отмечается повышенное распространение данной инфекции. Коклюш все чаще отмечается среди детей старшего дошкольного и младшего школьного возраста.
В связи с этим эксперты на основании исследований и сравнения статистики с показателями зарубежных стран, где принята ревакцинация в возрасте 6-7 лет, предлагают дополнительное введение вакцины от коклюша в данном возрастном периоде.
Коклюш у детей

Заболевание «коклюш» чаще всего встречается в детском возрасте. Особенностью этой болезни является то, что даже новорожденные дети очень восприимчивы к коклюшу. Даже материнские антитела, полученные ребёнком во время беременности, не защищают малыша от заболевания. До тех пор, пока не было прививок от коклюша, эта болезнь среди детей была очень распространена. В настоящее время коклюш у детей встречается гораздо реже, однако не привитые от него дети все также сильно восприимчивы к возбудителю.
Коклюш у детей первых месяцев жизни имеет свои особенности. Болезнь протекает в более тяжелой форме. Продромальный период короткий и иногда незаметный. А вот спазматический период, наоборот, длительный, продолжается до полутора-двух месяцев. Характерных репризов при кашле не отмечается. Но во время приступов часто отмечаются апноэ (задержка дыхания). Осложнения коклюша у грудничков встречаются часто (пневмония, энцефалопатия). Поражение головного мозга у грудничков нередко проявляется в виде судорожного синдрома.
В том случае, если ребёнку были сделаны прививки против дифтерии, коклюша и столбняка, заболевание ребёнка коклюшем все равно возможно, но болезнь протекает в более легкой форме (стертой или атипичной). Кашель сухой, но без спазматического оттенка, скорее, он просто длительный (более месяца). Осложнений коклюша у привитых детей не отмечается.
Периоды коклюша у детей
Симптомы коклюша появляются в течение болезни постепенно. Они наиболее выражены спустя 2-3 недели после появления первых признаков коклюша у ребёнка.
Различают несколько периодов в течение болезни:
- Инкубационный (скрытый) период (длится от 3 дней до 3 недель);
- Продромальный период (длится 1-2 недели, у привитых может быть до 3 недель, у грудничков может быть 3-5 дней);
- Спазматический период (длится от 4 до 6 недель);
- Период обратного развития или разрешения (длится 2-3 недели).
Симптомы коклюша у детей
Среди признаков коклюша у ребёнка ведущий симптом — кашель. Интоксикация не характерна для коклюша. Присутствие прочих симптомов, вероятно, свидетельствует о наслоении сопутствующей инфекции или об обострении хронической болезни.
Кашель при коклюше у детей

Кашель при коклюше отличается своей навязчивостью, возникает он чаще перед засыпанием или в ночные часы. По мере течения болезни кашель становится сильнее и упорнее.
В третьем периоде болезни (спазматическом) кашель при коклюше становится приступообразным. Эти приступы имеют следующие особенности: возникают следующие один за другим выдыхательные толчки, на смену которым приходит судорожный вдох-реприз, он сопровождается свистом. Лицо малыша становится напряженным, с выраженной гиперемией, которая может переходить в цианоз, набухают вены шеи. Из ротовой полости при кашле выталкивается язык. Заканчивается приступ кашля тем, что отделяется прозрачная мокрота вязкой консистенции. Иногда бывает рвота на высоте кашля.
Признаки коклюша усиливаются вечером и становятся более слабыми на свежем воздухе. Кашель при коклюше может быть спровоцирован болевыми или неприятными ощущениями, физической нагрузкой и даже приемом пищи.
В периоде выздоровления болезни кашель меняет свой характер, он становится нечастым и легким и уже не заканчивается рвотой. После выздоровления у детей длительное время сохраняется предрасположенность к спазматическому кашлю, который появляется при острых респираторных болезнях.
- При легкой форме болезни отмечается до 10-15 приступов кашля в течение суток и не более 5 репризов.
- При среднетяжелой форме их отмечается больше — до 25 в сутки с числом репризов до 10.
- Тяжелая форма болезни характеризуется частыми приступами — от 25 до 50 в сутки и больше, репризов отмечается более 10 в течение дня.
Температура при коклюше у детей
Температура при коклюше у детей обычно не повышается или же повышается до невысоких значений (37,0-38,0 градусов). Более высокая и длительная температура является скорее признаком наслоения сопутствующей инфекции или обострением хронического заболевания.
Другие признаки коклюша у ребёнка
Некоторые дети старшего возраста с заболеванием «коклюш» отмечают симптомы, являющиеся предвестниками перед приступом кашля. Они выражаются внезапным беспокойным поведением, желанием найти опору.
Для коклюша у детей не характерно серьезное ухудшение самочувствия, а также наличие катаральных симптомов для коклюша (насморк, боль в горле). Их присутствие свидетельствует о сопутствующем течении другой респираторной инфекции. Аппетит при коклюше также не страдает.
Стоит отметить, что при тяжелом течении болезни дети становятся раздражительными, вялыми. У грудных детей после приступа иногда возникает носовое кровотечение.
При осмотре языка у больного можно увидеть язвочку на уздечке, которая возникает от постоянного трения уздечки о зубы при приступах кашля. Лицо выглядит одутловатым, веки отечные.
При аускультации легких чаще всего не выслушиваются хрипы, хотя иногда врач отмечает сухие хрипы проводного характера. Перкуторно патологические изменения обычно также не определяются, однако в ряде случаев можно отметить коробочный оттенок при простукивании грудной клетки.
Диагностика коклюша у детей
При подозрении у больного заболевания «коклюш» врач назначает общий анализ крови и специфические анализы на коклюш, чтобы подтвердить или опровергнуть диагноз, а также рентгенологическое исследование легких.
В общем анализе крови у детей отмечается лейкоцитоз за счет увеличения количества лимфоцитов. Также увеличивается содержание моноцитов. Скорость оседания эритроцитов (СОЭ) при коклюше нормальная или замедленная.
При заболевании «коклюш» рентгенологические симптомы определяются следующие: повышенная прозрачность полей легких, уплощенный купол диафрагмы, усиленный легочный рисунок, сетчатость или ячеистость легочных полей, в некоторых случаях определяются ателектазы.
Какие анализы на коклюш берутся у детей
Для подтверждения диагноза «коклюш» используются следующие методы:
- Бактериологический метод. Этот анализ на коклюш применяется для выявления возбудителя болезни. Для этого исследуют слизь задней стенки глотки. Посев проводится на специальную среду.
Этот метод информативен до второй недели спазматического периода кашля и до начала лечения коклюша антибиотиками.
Чтобы забрать материал используют метод «увлажненного» тампона или же метод «кашлевых пластинок». Полученный материал необходимо поскорее направить в лабораторию. Предварительный ответ можно получить через 3-5 дней, а окончательный примерно через неделю.
- Серологический метод. Этот анализ на коклюш информативен на поздних сроках болезни. При этом определяются антитела против коклюша в крови больного, в том числе в динамике. Их максимальный титр отмечается на 3-4 неделе болезни.
- Иммуноферментный анализ на коклюш. При этом анализе определяются иммуноглобулины классов М и G на позднем сроке болезни.
- Очень информативен молекулярный метод диагностики коклюша. Он позволяет определить фрагменты дезоксирибонуклеиновой кислоты (ДНК) возбудителя. Метод точный, но очень дорогой, поэтому широко не применяется.
- Существуют еще экспресс-методы для диагностики болезни. К ним относятся иммунофлюоресцентный анализ на коклюш и иммуноферментный анализ латексной микроагглютинации. С их помощью можно выявить антигены возбудителя коклюша в мазках из слизи с задней стенки глотки.
Лечение коклюша у детей

Признаки коклюша у ребёнка довольно-таки специфические, поэтому они, как правило, настораживают родителей еще в начальной стадии болезни. Как только ребёнку будет поставлен диагноз коклюш, лечение и профилактика осложнений должны быть начаты незамедлительно.
Лечение коклюша у детей должно происходить под наблюдением педиатра или инфекциониста. Важно создать больному хороший уход и правильный режим. При лечении коклюша у детей важно обеспечить психический и физический покой, с преобладанием положительных эмоций. Такие эмоции можно создать с помощью новых игрушек, интересных книг, прогулок, занимательных развлечений. Нужно исключить лишние неприятные манипуляции, которые могут спровоцировать приступ кашля.
У ребёнка с диагнозом «коклюш» лечение включает в себя соблюдение определенной диеты. Необходимо соблюдать должный калораж, оптимальное соотношение всех пищевых ингредиентов. Тех детей, у которых кашель сопровождается рвотой, стоит кормить часто, но небольшими порциями. Стоит избегать продуктов, которые могут спровоцировать кашель. К таким продуктам относятся сухари, печенье, кислые фрукты и ягоды.
В начальном периоде болезни детям проводят курс антибактериальной терапии. Назначаются антибиотики недлительным курсом, на 5-7 дней. Применяют антибиотики из группы пенициллинов (Флемоксин, Аугментин и др.) или макролидов (Эритромицин, Сумамед и др.), иногда назначаются аминогликозиды (Гентамицин). В том случае, если нет возможности дать лекарства внутрь, антибиотики вводятся внутримышечно.
При заболевании «коклюш» лечение обязательно сопровождается назначением медикаментов, которые подавляют очаг возбуждения в головном мозге (нейролептики, бензодиазепины, противокашлевые препараты). Все эти препараты являются рецептурными и назначаются строго врачом.
В качестве препарата с комплексным воздействием на очаг воспаления эффективен фенспирид. Он уменьшает кашель и другие симптомы воспаления. Препарат назначают с осторожностью из-за выявленного в последние годы влияния на работу сердечно-сосудистой системы.
Также назначаются антигистаминные препараты, помогающие снять отек дыхательный путей.
Некоторые родители допускают ошибки, принимая признаки коклюша у ребёнка за другое респираторное заболевание, и самостоятельно лечат ребёнка, но не видят эффекта от привычной терапии.
Лечение коклюша в домашних условиях
Лечение коклюша у детей в домашних условиях требует определенных условий. Помимо режима и хорошего питания важно обеспечить регулярный приток свежего воздуха в комнату, в которой находится ребёнок: обеспечить сон при открытой форточке, регулярно проветривать помещение. При лечении коклюша детям можно и нужно гулять несколько раз в день, по 1-2 часа.
Антибиотики для лечения коклюша назначаются в пероральных формах. Также врач подберет противокашлевой препарат, чтобы облегчить состояние больного, и другие симптоматические лекарства.
Показания для лечения коклюша в стационаре
Лечение коклюша у детей в стационаре проводится в следующих ситуациях:
- Тяжелая форма болезни;
- Болезнь, протекающая с осложнениями;
- Коклюш у детей первых месяцев жизни;
- Заболевание ребёнка, проживающего в закрытом учреждении;
- Невозможность изоляции ребёнка в домашних условиях.
При лечении коклюша в стационаре нередко требуется проведение кислородотерапии. Кислород подается больному ребёнку с помощью кислородной палатки, его концентрация во вдыхаемой смеси должна быть не более 40%.
Антибиотики в стационаре даются либо через рот, либо внутримышечно. В том случае, если у ребёнка наслоились бронхолегочные осложнения коклюша, то могут потребоваться антибиотики более длительное время, или даже требуется назначение другого препарата.
Препараты, подавляющие патологическое возбуждение в головном мозге, даются в стационаре обязательно. Помимо этих лекарств, при тяжелых формах болезни и при заболевании малышей первого полугодия жизни назначают индукторы интерферонов или нормальный человеческий иммуноглобулин.
Детям, у которых приступы коклюша сопровождаются остановкой дыхания, может потребоваться искусственная вентиляция легких в качестве первой помощи. В том случае, если данные эпизоды апноэ длительные или частые, показан перевод детей в реанимационное отделение.
Инфузионная терапия (капельницы с глюкозо-солевыми растворами) назначается редко. Обычно это необходимо, если коклюш осложнился наслоением других инфекций, при которых появились признаки обезвоживания.
В ряде случаев при тяжелом течении болезни требуется назначение гормональных препаратов (глюкокортикоидов).
Как только у больного ребёнка прекратятся приступы кашля, его можно считать клинически выздоровевшим. В таком случае ребёнка можно выписать домой. Но необходимо учитывать еще и отсутствие осложнений болезни или их купирование.
В ряде случаев после перенесенного коклюша в тяжелой форме ребёнку показано наблюдение узких специалистов, таких как невролог и пульмонолог.
Осложнения коклюша у детей
Основными осложнениями болезни являются остановка дыхания (апноэ), поражение головного мозга, поражение легких (эмфизема, ателектазы, пневмоторакс). Сильные приступы кашля иногда приводят к таким последствиям, как кровоизлияния в головной мозг, грыжи и выпадение прямой кишки.
Помимо вышеперечисленных специфических осложнений встречаются неспецифические, такие как наслоение другой бактериальной флоры и возникновение пневмонии, отита, бронхита и др.
Коклюш у взрослых
Коклюш у взрослых людей встречается даже, если они в детстве были привиты от этой болезни. Это обусловлено тем, что профилактика коклюша путем вакцинации обеспечивает защиту от этой инфекции не на всю жизнь.
Примерно через 10-15 лет после заключительной вакцинации иммунные антитела от коклюша выходят из организма полностью. У взрослых коклюш вызывается почти с той же частотой, что и в детском возрасте, путем контакта с больным. Взрослый человек может заразиться коклюшем и от другого взрослого, и от ребёнка.
Симптомы коклюша у взрослых
При болезни «коклюш» симптомы у взрослых людей сходны с таковыми у детей, однако имеют некоторые особенности. Инкубационный период при коклюше у взрослых продолжается от 5-7 дней до 14-21 дня. В инкубационном (скрытом) периоде больной не заразен для окружающих. Как только у взрослого человека появляется кашель, он становится опасным для других не болевших или непривитых людей. Большинство взрослых продолжают ходить на учебу и работу, будучи больными, потому что они относительно неплохо себя чувствуют. Это способствует распространению коклюшной палочки среди населения.
Изначально коклюш у взрослых может напоминать банальную простуду (недомогание, небольшая боль в горле, чихание, насморк). Эти симптомы коклюша у взрослых не сильно выражены, вслед за ними начинается кашель.
Продромальный период болезни у взрослых длится около двух недель, а пароксизмальный может растянуться на 2 (иногда 3) месяца.
Очень часто коклюш у взрослых протекает в стертой форме, при которой отсутствуют типичные приступы кашля.
Абортивная форма коклюша у взрослых характеризуется тем, что на первый план выступают катаральные симптомы и легкая интоксикация, а приступы кашля продолжаются лишь 1-2 дня. Часто подобная форма коклюша не диагностируется врачами, так как болезнь принимается за респираторную инфекцию другой этиологии.
Кашель при коклюше у взрослых
Кашель является ключевым симптомом коклюша у взрослых. Он несколько отличается от такового при заболевании коклюшем в детском возрасте.
Кашель при коклюше у взрослых сухой и очень навязчивый. Таких репризов при кашле, как у детей, практически не встречается. Человека настораживает тот факт, что обычные средства, которые помогают при кашле, в данном случае оказываются неэффективными. Это и служит поводом для обращения к врачу. Приступы кашля чаще возникают в ночные часы, а также в замкнутом пространстве.
Однако очень сильные приступы кашля у взрослых тоже встречаются. Спазмы дыхательных путей мешают вдохнуть больному во время приступа, из-за чего человек может даже потерять сознание. Рвота на высоте кашля и отделение большого количества стекловидной мокроты также бывает у взрослых.
Другие признаки коклюша у взрослых
Повышение температуры тела при коклюше у взрослых бывает не всегда. Если же лихорадка все-таки есть, то цифры температуры обычно не выше 38,5 градусов. Повышенная температура тела может сопровождаться ознобом.
Часто при болезни «коклюш» симптомы у взрослых могут отмечаться со стороны других органов и усиливаться при приступах. К ним можно отнести колебания артериального давления, непроизвольное мочеиспускание при кашле, слезотечение.
Диагностика коклюша у взрослых
В диагностике коклюша у взрослых важное значение имеет сбор анамнеза, опрос больного относительно контактов с людьми (особенно с детьми), которые сильно кашляли.
Назначаются общий анализ крови, в котором определяются лимфоцитоз и моноцитоз.
Для специфической диагностики обычно применяется бактериологический метод диагностики, когда исследуют слизь с задней стенки глотки больного.
Серологический метод диагностики, иммуноферментный анализ на коклюш также используются у взрослых.
Лечение коклюша у взрослых

Лечение коклюша у взрослых аналогично таковому у детей. Охранительный режим, положительные эмоции, правильное питание очень важны при лечении этого заболевания. Требуется регулярное проветривание помещения, частые прогулки на свежем воздухе. Особенно полезны прогулки около водоемов, где воздух более увлажненный. Значимое влияние оказывают положительные эмоции у больного, поэтому важно не переживать, не нервничать, не вступать в конфликты с окружающими. Все это может спровоцировать приступ сильного кашля.
Госпитализация взрослых при лечении коклюша обычно не требуется, так как у них болезнь редко протекает в тяжелой форме. Но если у человека присутствуют приступы кашля, которые сопровождаются потерей сознания, то госпитализация показана.
В качестве этиотропного лечения назначаются антибиотики из группы пенициллинов или макролидов. Курс лечения 5-7 дней. В спазматическом периоде болезни они уже не оказывают эффекта, поэтому важно начать лечение вовремя, это поможет приостановить развитие болезни.
Чтобы устранить навязчивый сухой кашель, назначаются противокашлевые препараты. Они являются рецептурными лекарствами, поэтому отпускаются из аптек только по назначению врача.
Средства, улучшающие отхождение мокроты, при коклюше также показаны, так как мокрота вязкая и очень плохо отделяется.
Лечение коклюша у взрослых в ряде случаев при тяжелом течении болезни требует применения кислородотерапии и назначения гормональных препаратов.
Осложнения коклюша у взрослых
Осложнения коклюша у взрослых людей встречаются нечасто и касаются в основном ослабленных лиц и людей, имеющих хронические заболевания.
- Болезнь у взрослых может осложниться присоединением пневмонии, затяжной кашель может стать толчком к развитию бронхоэктатической болезни.
- Гипоксическое поражение головного мозга может стать причиной судорожных припадков, кровоизлияний в головной мозг, в сетчатку глаз.
- Тяжелое течение болезни с затяжными приступами иногда приводит к выпадению прямой кишки, образованию грыж (паховой, пупочной).
Особенности коклюша у пожилых
Пожилые люди очень восприимчивы к коклюшу, особенно старше 60 лет. Это обусловлено тем, что с возрастом иммунитет, полученный после вакцинации, существенно снижается. Так как значительная часть пожилых людей имеют хронические болезни сердечно-сосудистой системы, ухудшение их течения при коклюше вполне обычное явление.
У них часто отмечаются колебания артериального давления. Приступ кашля может спровоцировать кровоизлияние в головной мозг, гипертонический криз, обострение течения ишемической болезни сердца.
Ослабленные больные могут погибнуть от осложнений коклюша. Поэтому очень важно соблюдать врачебные рекомендации по лечению коклюша взрослым пациентам в пожилом возрасте. Госпитализация для пожилых лиц желательна, так как позволит больному быть под круглосуточным наблюдением медицинского персонала.
Особенности коклюша у беременных

К коклюшу восприимчивы все взрослые, даже те, кто болели ранее. Потому что даже после перенесенного заболевания иммунитет ослабевает с каждым годом. Беременные женщины — не исключение.
В различные сроки беременности болезнь несет ту или иную опасность для плода и для матери. В первом триместре беременности идет активная закладка внутренних органов и дифференцировка тканей, поэтому любые болезни, в том числе коклюш, могут спровоцировать формирование у плода аномалий развития. В ряде случаев беременность спонтанно прерывается из-за данных патологий.
Коклюш во втором триместре беременности при его тяжелом течении может привести к выкидышу. В третьем триместре сильные приступы кашля могут стать виновниками преждевременных родов, отслойки плаценты.
Гипоксия организма матери во время спазматического периода при тяжелых приступах может оказать неблагоприятное влияние и на плод, что чаще всего проявляется задержке развития ребёнка.
Заболевание коклюшем незадолго до родов несет опасность для новорожденного малыша. Защитные антитела мать не передает своему ребёнку, как обычно происходит при других инфекциях, поэтому даже только что родившийся малыш может заразиться коклюшем.
Лечением коклюша при беременности занимается врач акушер-гинеколог вместе с инфекционистом. Они объясняют важность соблюдения назначенного режима при беременности и назначают те лекарства, которые можно применять будущей маме. Госпитализируют беременных женщин с коклюшем по показаниям. К ним относятся тяжелое течение болезни, наличие сопутствующей патологии беременности, осложненное течение заболевания и ухудшение состояния плода.