Полый мышечный орган мочевой системы, расположенный в малом тазу. Служит для накопления оттекающей из почек мочи. Периодически опорожняется через мочеиспускательный канал.
Мочевой пузырь: строение, аномалии развития, болезни и их лечение
Мочевой пузырь – непарный полый орган, выполняющий важную функцию в мочевыделительной системе. Расположен он за лобковой костью в области малого таза. По своему строению мочевой пузырь напоминает мешочек, в который через мочеточники из почек поступает вторичная моча, являющаяся остаточным продуктом жизнедеятельности организма.
Мочевой пузырь у взрослых
Мочевой пузырь у женщин и у мужчин обладает одинаковой структурой. Состоит он из мышечной ткани. Внутренняя его часть покрыта слизистой оболочкой. Полый орган способен хранить примерно 300-500 мл жидкости, хотя иногда емкость своеобразного резервуара может достигать и 600 мл. По мере заполнения мочевого пузыря у детей и взрослых возникают позывы к мочеиспусканию.
Мочевой пузырь у мужчины
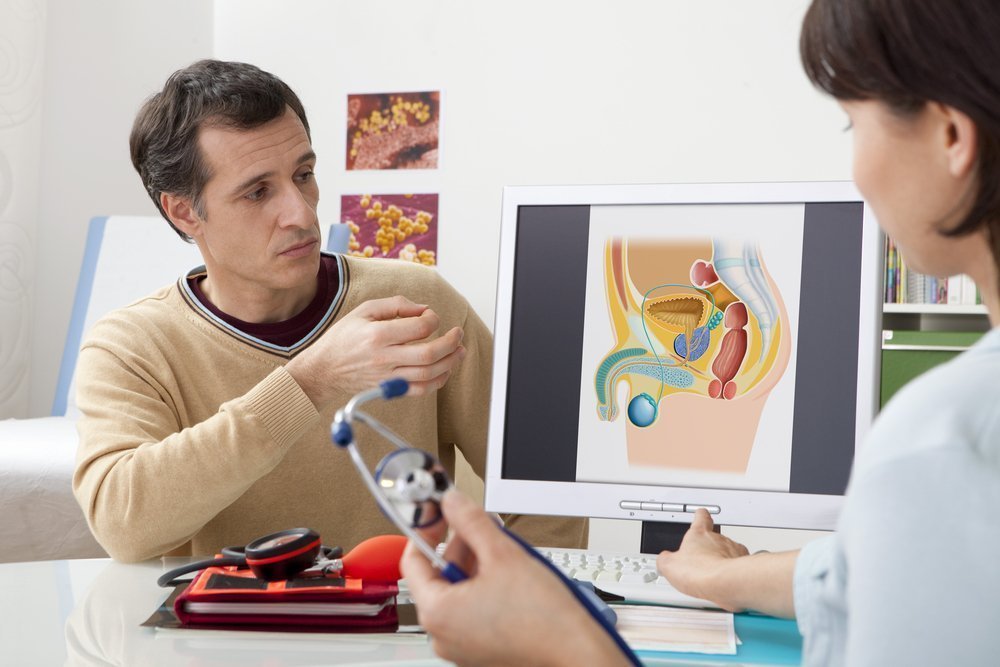
Расположен мочевой пузырь у мужчины в непосредственной близости к предстательной железе. По обеим сторонам органа расположены семенные протоки. Размеры уретры (мочеиспускательного канала) у представителей сильного пола значительно отличаются от ее же параметров у женщин. Так, у мужчин длина уретры может варьироваться в пределах 20-40 см, ширина – примерно 8 мм. Такая особенность мужской мочевыводящей системы у мужчин обеспечивает надежную ее защиту от инфекций.
Мочевой пузырь у женщин
Такой орган как мочевой пузырь у женщин граничит непосредственно с маткой и влагалищем. В отличие от мужчин в женском организме уретра намного короче и шире. Так, ее длина составляет всего 3-4 см, а ширина достигает 1-1,5 см. Именно из-за этого женщины более подвержены воспалениям мочевого пузыря, имеющим инфекционную природу.
Мочевой пузырь при беременности
Поскольку матка, расположенная за мочевым пузырем у женщин, во время беременности стремительно увеличивается в размерах, давление на орган постоянно растет. Именно поэтому по мере увеличения срока беременности женщины начинают чувствовать все более частые позывы к мочеиспусканию. Примерно с 23-ей недели имеется высокий риск появления проблем с мочевым пузырем у женщин. Так, растущая матка может передавливать мочеточники, создавая оптимальные условия для формирования застойных явлений и развития инфекционных заболеваний. Первыми признаками воспалительного процесса в таком случае является дискомфорт при мочеиспускании и ощущение не опорожненного мочевого пузыря, остающееся после посещения туалета.
Воспаление мочевого пузыря, по статистике, встречается среди 10% беременных. Основную группу риска составляют те женщины, которым и до беременности приходилось сталкиваться с диагнозом «цистит». Лечение данного заболевания необходимо начинать сразу же при появлении первых его признаков.
Мочевой пузырь у детей

С первых дней жизни у детей начинает самостоятельно функционировать мочевой пузырь. При этом располагается полый мышечный орган у малышей гораздо выше, нежели у взрослого человека. Так, в первые месяцы с момента появления на свет мочевой пузырь у детей локализуется вблизи брюшной стенки, но по мере развития организма опускается в полость малого таза. При рождении вместительность одного из основных резервуаров человеческого организма равна 50 мл, уже к трехмесячному возрасту она увеличивается вдвое, а к 1 году достигает отметки в 200 мл.
Строение мочевого пузыря у новорожденных детей также отличается. Слизистая оболочка внутренней поверхности органа на этот момент уже хорошо сформирована, но его эластичные и мышечные волокна еще недоразвиты. Позывы к мочеиспусканию у новорожденных формируются посредством рефлекторного раздражения слизистой оболочки органа. Именно поэтому ребёнок в таком возрасте не может самостоятельно контролировать процесс высвобождения скопившейся жидкости в конечном органе мочевыделительной системы. Частота мочеиспускания у новорожденных небольшая. Акт опорожнения мочевого пузыря у новорожденных в первые дни жизни может повторяться в пределах 5-6 раз. Но потом постепенно этот показатель увеличивается практически в 4-5 раз. Такое учащенное мочеиспускание наблюдается у младенцев в течение нескольких месяцев. И уже в годовалом возрасте малыш может контролировать работу мочевого пузыря и постепенно сокращать количество непроизвольных выделений мочи.
Питаясь только жидкой пищей, новорожденный ребёнок мочится гораздо больше и чаще взрослого человека. Способствует тому и ускоренный водный обмен и обмен веществ в целом. Чтобы следить за состоянием новорожденного малыша, родителям необходимо обращать внимание на:
- цвет мочи, который может мутнеть и темнеть при развитии различных болезней мочеполовой системы;
- частоту мочеиспусканий, которая может уменьшаться при повышении температуры тела ребёнка или температуры воздуха в помещении.
По форме мочевой пузырь у новорожденных также отличается. Вначале он напоминает веретено, уже к пяти годам орган обретает грушеобразную форму, а к восьми годам – становится похожим на яйцо. По мере взросления увеличивается и вместительность полого мышечного органа.
Анатомические и физиологические особенности
Как упоминалось ранее, мочевой пузырь является полым органом мочевыделительной системы, выполняющий роль резервуара для хранения мочи, выводимой из организма через почки. Когда мочевой пузырь становится полным, срабатывает безусловно-рефлекторная реакция его опорожнения. В данном процессе выделяют две фазы:
- первая – возникновение позыва к мочеиспусканию;
- вторая – непосредственно акт мочеиспускания.
Стоит отметить, что «подавить» рефлекс можно, но делать это крайне не рекомендуется. Систематическое несвоевременное мочеиспускание приводит к развитию застойных явлений в полости органа и провоцирует множество заболеваний мочевого пузыря.
Строение и расположение мочевого пузыря

Основная локализация мочевого пузыря – пространство за лобковой костью. Полный мочевой пузырь выступает в брюшную полость, в нижние ее отделы. В строении органа выделяют дно, тело и верхушку (шейку), представленные, соответственно, его нижней, средней и верхней частью. Дно мочевого пузыря закреплено в полости малого таза с помощью связок. Задняя поверхность органа покрыта брюшиной. По мере заполнения мочевой пузырь растягивается, а после опорожнения возвращается к исходным размерам. Постоянное подавление позывов к мочеиспусканию постепенно может привести к растяжению стенок органа. Когда мочевой пузырь полный, мышечная его часть начинает сокращаться, что при условии открытого мочеиспускательного канала приводит к естественному опорожнению.
В строении стенки мочевого пузыря выделяют три слоя, каждый из которых выполняет свою функцию:
- Внутренний слой органа представлен слизистой оболочкой. Материалом для его строения выступают клетки переходного эпителия, защищающие близлежащие ткани от контакта с мочой.
- Средний слой мочевого пузыря является своеобразным разделителем между мышечным слоем и внутренней слизистой оболочкой. Он носит название собственной пластинки. В его толще расположены кровеносные сосуды и нервные сплетения.
- Внешний слой органа носит название мышечного. В отличие от внутреннего и среднего слоев, мышечный слой гораздо толще. Именно он обеспечивает способность мочевого пузыря растягиваться и восстанавливать свою форму, а также сокращаться при акте мочеиспускания.
Поверхность мышечного слоя мочевого пузыря покрыта жировой тканью, отделяющей его от других органов, расположенных в полости малого таза.
Аномалии мочевого пузыря
Под аномалиями мочевого пузыря подразумевают врожденные или приобретенные нарушения его развития и функций. К ним относится:
-
Дивертикул мочевого пузыря, представляющий собой выпячивания наружу стенок органа и располагающийся, как правило, у устья мочеточника.
Причиной появления дивертикулов считается недоразвитость мышечного слоя. У одного пациента может встречаться, как один, так и сразу несколько дивертикулов. Мужчины более подвержены развитию данной аномалии. Небольшие по размерам дивертикулы могут себя никак не проявлять. Определить их можно либо при обследовании органа, или в случае присоединения инфекции, наличия камней и новообразований в его тканях.
-
Мегацистис – аномалия, при которой объём мочевого пузыря значительно увеличен.
Обструкции при этом не наблюдается. Увеличенными являются и устья мочеточников, диаметр которых превышает нормальные показатели практически в два раза. Гипертрофированными являются и стенки органа. Чаще всего наличие данной аномалии обнаруживается у детей после трех лет.
-
Контрактура шейки пузыря, иначе называемая болезнью Мариона.
При такой аномалии соединительная ткань в подслизистом слое органа развивается чрезмерно. Клиническая картина аномалии выражается в задержке мочи, создающей благоприятные условия для развития инфекционных заболеваний верхних путей мочевыделительной системы. В большинстве случаев наличие данной аномалии определяется в школьном возрасте.
-
Экстрофия органа, при которой передняя его стенка отсутствует, а внутренняя оболочка сращивается с передней брюшной стенкой.
При этом слизистая мочевого пузыря является отечной. Часто проявляется ее кровоточивость. Такая аномалия встречается довольно редко (1 случай на 40-50 тыс. новорожденных). Но при этом чаще она диагностируется у мальчиков.
-
Удвоение органа – врожденная аномалия, встречающаяся крайне редко.
В случае возникновения такого порока орган разделяется перегородкой на две или более частей. Каждая из образованных камер органа может быть сопряжена с одним мочеточником. При таком пороке может встречаться также удвоение уретры и шеек органа. Перегородка может быть не только полной, но и частичной. Основное проявление удвоенного мочевого пузыря – недержание мочи.
-
Агенезия – тяжелый смертельный порок, при котором нарушается отток мочи из почек.
Чаще всего наличие данного порока сопровождается и множеством других аномалий, например, атрезией влагалища и прямой кишки.
-
Аномалии (пороки) развития урахуса.
Урахус – трубчатое образование, предназначенное для контакта мочевого пузыря с околоплодными водами при внутриутробном развитии плода через пуповину. В норме урахус зарастает после рождения. Пороком считается частичное или полное его не зарастание. Ввиду того могут развиваться пупочный и пузырно-пупочный свищ, а также образовываться кисты.
Заболевания мочевого пузыря

Различные заболевания мочевого пузыря являются одними из наиболее распространенных в современной урологической практике. Принято делить их на четыре категории. Это врожденные пороки развития и функций органа, неспецифические и специфические болезни воспалительной этиологии, а также травматические повреждения. Основными проявлениями различных болезней мочевого пузыря являются:
- дизурический синдром, подразумевающий учащенное и затрудненное мочеиспускание, недержание мочи и никтурия;
- болевой синдром, при котором болезненные ощущения локализуются обычно в нижней части живота и проявляются в процессе мочеиспускания;
- изменения цвета, объёма и запаха мочи (наличие резкого неприятного запаха, мутность, присутствие примесей крови и др.).
Каждый из вышеперечисленных симптомов является поводом для неотложного обращения к специалисту в области урологии.
Повреждения мочевого пузыря
По типу различают закрытые и открытые повреждения мочевого пузыря, симптомы которых проявляются по-разному. Также существует классификация по степени тяжести полученных травм, представленных ушибами, полными и неполными разрывами стенки органа. По наличию сопутствующих повреждений травмы могут быть изолированными и комбинированными. Основными причинами их появления выступают:
- падения с высоты и резкие сотрясения тела при переполненном мочевом пузыре;
- тупые травмы живота и проникающие ранения;
- хирургические вмешательства на самом мочевом пузыре, уретре или других органах малого таза;
- болезни, течение которых сопряжено с нарушением мочеиспускания.
Кроме того, фактором, способствующим получению травм одного из основных органов мочевыделительной системы, может стать алкогольное опьянение, при котором притупляется ощущение позыва к мочеиспусканию.
Нейрогенный мочевой пузырь

Под диагнозом «нейрогенный мочевой пузырь» подразумевают целый комплекс расстройств и нарушений, при которых мочевыводящая система не может полноценно выполнять свои функции. При такой патологии мочевой пузырь не получает «сигналов» о необходимости опорожнения из-за поражения нервных центров и соединений, иннервирующих его. Именно поэтому работа мочевого пузыря происходит автономно, а мочеиспускание происходит под контролем рефлекторной дуги спинного мозга. При нейрогенном мочевом пузыре может нарушаться, как резервуарная, так и эвакуаторная и вентильная функции. Соответственно, орган не может накапливать, выводить и удерживать мочу в своей полости. Какие именно нарушения мочеиспускания наблюдаются у пациентов, зависит от уровня и распространенности поражений нервной системы.
Нейрогенный мочевой пузырь – патология либо врожденная, либо приобретенная. Поэтому данная патология может встречаться в любом возрасте. Причины нейрогенного мочевого пузыря принято делить на несколько групп:
- воспалительно-дегенеративные болезни, злокачественные новообразования в тканях головного и спинного мозга, мочевого пузыря и проводящих путей;
- травмы, полученные вследствие разрывов, сдавливаний, инсультов, повреждений околопузырных нервных структур в процессе родов или операций на органах малого таза;
- врожденные дефектные изменения в спинном мозге или структуре терминального отдела позвоночника;
- поражение метасимпатической нервной системы, вызванные обструктивными уропатиями и врожденными дефектами пузырных ганглиев.
Независимо от причин, нарушения в работе нервной системы могут выражаться в полной неактивности мочевыделительной системы или же, наоборот, в ее гиперактивности.
Гиперактивный мочевой пузырь
Гиперактивность мочевого пузыря заключается в чрезмерном сокращении его мышц, что приводит к буквальному выталкиванию жидкости в уретру. Причины развития такого заболевания мочевого пузыря могут быть разными. К ним относится попадание инфекций в полость органа, стрессы, нарушения в работе головного мозга, спровоцированные, к примеру, болезнью Паркинсона или инсультом. Также гиперактивность может быть вызвана приемом некоторых лекарственных препаратов. В таком случае она может носить временный характер.
При гиперактивном пузыре позывы к мочеиспусканию возникают максимально часто, причем как днем, так и ночью. Необходимость срочно посетить туалет может возникать даже при скоплении небольшого количества жидкости в пузыре. Чаще всего такая патология наблюдается у людей преклонного возраста. Стоит отметить, что женщины более подвержены ее развитию. У пациентов с таким диагнозом может отмечаться, как частичное, так и полное вытекание мочи. Так, основными симптомами гиперактивного мочевого пузыря являются:
- постоянно возникающая потребность в срочном посещении туалета;
- частота возникновения позывов к мочеиспусканию, появляющихся от восьми раз в днем, а также два и более раз посреди ночи;
- появление повторных позывов практически сразу после посещения туалета;
- возникновение позывов к мочеиспусканию даже при небольшом количестве жидкости, скопившейся в пузыре;
- непроизвольное вытекание мочи при появлении позыва к посещению туалета.
Перечисленные выше симптомы могут возникать, как по-отдельности, так и в комплексе.
Боль в мочевом пузыре: причины появления

Если болит мочевой пузырь, важно сразу обратиться к врачу. Огромным значением обладает не только определение очага и типа поражения, но и выполнение дифференциальной диагностики. Так, боль в мочевом пузыре может иметь отраженный характер. Причиной тому нередко служат болезни почек, мочеточника, простаты у мужчин, органов женской половой системы, уретры или копчика. Боли в мочевом пузыре могут возникать практически при любых заболеваниях.
Так называемые «запущенные» болезни, протекающие в хронической форме, могут сопровождаться постоянными болями в мочевом пузыре, проявляющиеся в зоне лобка или малого таза. При этом могут отмечаться мучительные позывы к мочеиспусканию, которые в процессе выделения мочи только усиливаются. Усиление может наблюдаться непосредственно перед самим мочеиспусканием либо после его. В первом случае причиной появления болей выступает растяжение стенок органа, во втором – острое воспаление. Если боль в мочевом пузыре появляется в процессе ходьбы или каких-либо движений в целом, причиной тому чаще всего выступает наличие камней в полости органа, контактирующих с воспаленной слизистой и травмирующих ее.
Ввиду особенностей женского организма при инфекционных заболеваниях мочевого пузыря параллельно могут развиться и патологические процессы в органах половых системы. Так, распространение инфекции может привести к периметриту, параметриту или аднекситу.
Воспаление мочевого пузыря
Как упоминалось ранее, слизистая оболочка, выстилающая внутренний слой мочевого пузыря, надежно защищает его от агрессивного воздействия выводимой и хранимой в нем мочи. Но, несмотря на это, она все же является уязвимой для многих болезнетворных микроорганизмов. Наиболее распространенными возбудителями воспаления мочевого пузыря являются такие условно-патогенный микроорганизмы, как кишечная палочка, протей и стафилококк. Так, микробы, проникающие из кишечника или других органов малого таза, могут вызывать воспаление мочевого пузыря – цистит. Благоприятные условия для развития такого заболевания создают многие факторы, например, застойные является в малом тазу, возникающие при малоподвижном образе жизни, переохлаждения и др. Намного реже цистит развивается под воздействием различных химических веществ и ядов, радиации или же при наличии паразитарных инвазий, в частности шистозом.
По статистике, 25% женщин хотя бы раз в жизни перенесли воспаление мочевого пузыря, а примерно 12-13% пациенток живут с таким диагнозом всю жизнь. По характеру течения болезни цистит бывает хроническим или острым. Симптомы воспаления мочевого пузыря могут выражаться в:
- резко учащенное болезненное мочеиспускание, обычно наблюдающееся после переохлаждения;
- учащенное мочеиспускание при небольшом объёме выделяемой жидкости;
- болезненные ощущения при пальпации в области над лоном;
- мутный цвет мочи с возможным присутствием небольшого количества крови в последней ее порции при мочеиспускании.
Стоит отметить, что температура тела при воспалении мочевого пузыря, как правило, не повышается. Но иногда пациентки отмечают у себя субфебрильную температуру. Перечисленные симптомы могут сохраняться до 10 дней. После этого наступает улучшение. Если признаки воспаления мочевого пузыря наблюдаются дольше, можно диагностировать хроническую форму данного заболевания. В таком случае необходимо проведение более детальной диагностики для определения причин развития хронического воспалительного процесса.
Если именно хроническое воспаление поражает мочевой пузырь, симптомы болезни могут проявляться, как незначительным дискомфортом внизу живота или учащенным мочеиспусканием, так и эпизодами недержания мочи. При хроническом цистите приступы обострения чередуются с периодами ремиссий. Обострения чаще всего приходятся на осенне-весенний период.
Камни в мочевом пузыре

Наличие камней в мочевом пузыре выступает одним из основных проявлений мочекаменной болезни. В большинстве своем развитию данного заболевания подвержены мужчины пожилого возраста и мальчики, возрастом до 6 лет. Камни в мочевом пузыре могут быть первичными и вторичными. Образование первичных камней происходит из-за инфравезикальной обструкции, основными факторами которой являются гиперплазия и рак простаты, дивертикулы и опухоли мочевого пузыря и др. В детском возрасте причиной появления камней в мочевом пузыре может стать баланопостит, меатостеноз, фимоз и т.д. Ввиду особенностей строения женского организма камни в мочевом пузыре могут образоваться, например, из-за лучевого воспаления органа или пузырно-влагалищных свищей. Первичные камни в мочевом пузыре могут также появляться при попадании в орган инородных тел.
Причиной образования вторичных камней в органе может быть много. В основном это заболевания органов мочевыводящей системы. Мочевой пузырь у мужчины наиболее подвержен развитию данной патологии при наличии гиперплазии предстательной железы.
Единой симптоматики при наличии камней в мочевом пузыре у мужчин, женщин и детей нет. В основном болезнь может проявлять себя:
- болезненными ощущениями в надлобковой области, уменьшающимися в состоянии покоя и усиливающимися в процессе движения и мочеиспускания;
- учащение позывов к мочеиспусканию при ходьбе и нормальные промежутки между ними в состоянии покоя;
- прерывистое мочеиспускание, нормализующееся при смене положения тела.
Острая задержка мочи может развиваться при попадании камня в шейку полого мышечного органа и его перемещении в мочеиспускательный канал. Если камень большого размера у пациента может наблюдаться недержание мочи.
По форме и размерам камни в полости пузыря могут быть разными. По своему химическому составу и цвету они обладают максимальным сходством с камнями почек.
Результат лечения камней мочевого пузыря зависит от характера течения основной болезни, которая стала причиной их образования. При точном и своевременном лечении основного заболевания прогноз по устранению камней в полом органе мочевыделительной системы весьма благоприятен. В противном случае даже после удаления камней возможно их повторное образование.
Рак мочевого пузыря
По статистике, примерно в 70% случаев обнаружения различных новообразований с локализацией в органах мочевыводящей системы у пациентов диагностируется рак мочевого пузыря. При этом данный диагноз составляет 3% от общего количества всех злокачественных заболеваний. Чаще всего новообразования в тканях мочевого пузыря имеют эпителиальное происхождение.
Конкретные причины развития рака мочевого пузыря до сих пор выделить не удалось. Однако, среди факторов, повышающих риск развития болезни, отмечают:
- длительную работу с анилиновыми красителями (художники, дизайнеры, маляры и др.);
- постоянное воздействие на организм продуктов горения бензина (например, водители);
- табакокурение, употребление недостаточного количества жидкости и систематическое подавление позывов к мочеиспусканию;
- наличие хронических болезней мочевого пузыря;
- заболевания, связанные с патологическим нарушением оттока мочи из почек, например, стриктура уретры и др.
При таком заболевании как рак мочевого пузыря симптомы его проявления зависят от размеров и локализации злокачественных образований. Среди первых его признаков может отмечаться значительно пониженное или значительно повышенное содержание эритроцитов в моче, соответственно, называемые микро- и макрогематурия. При макрогематурии высок риск заполнения полости мочевого пузыря сгустками крови и резкого падения уровня гемоглобина. Такое состояние может потребовать проведения срочного хирургического вмешательства.
При росте раковых опухолей в тканях мочевого пузыря могут появляться и другие симптомы заболевания. Одним из них является дизурия (нарушения мочеиспускания). Болезненные ощущения в области над лоном могут появляться при прорастании образования в ткани наружного слоя органа. Постоянный характер боли обретают по мере поражения стенок мочевого пузыря и вовлечение в данных процесс тканей органов, расположенных рядом.
Прогрессирующая опухоль может сдавливать устья мочеточников, что приводит к нарушению отвода мочи из почек. Признаком начала такого патологического процесса выступает боль в области поясницы, по ощущениям напоминающая почечную колику. Не исключено в таком случае развитие пиелонефрита, протекающего в острой форме.
Диагностика болезней мочевого пузыря

Как и при любом заболевании, лечение мочевого пузыря у женщин, мужчин и детей начинается с подробного опроса пациента. В первую очередь специалист определяет локализацию и характер болезненных ощущений, на которые жалуется пациент. Также для первичной диагностики важно знать частоту мочеиспусканий и любые изменения, появившиеся в последнее время. Например, жалобы пациента на учащенное мочеиспускание, сопровождающееся болезненными ощущениями и наблюдающееся в большей мере днем, могут свидетельствовать о наличии камней в полости мочевого пузыря, а учащение ночных позывов к мочеиспусканию с болезненными проявлениями говорит о возможном развитии аденомы простаты.
Для проведения комплексной диагностики болезней мочевого пузыря пациенту могут назначаться лабораторные, инструментальные и клинические методы исследования.
Клиническая диагностика
Перечень клинических диагностических методов, используемых для исследования мочевого пузыря включает:
- Внешний осмотр пациента при полном мочевом пузыре, позволяющий визуально определить выпячивание стенки органа в области над лонным сочленением.
- Перкуссия – простукивание органа, при котором палец-плессиметр двигается по срединной линии по направлению от пупка к лобку. При пустом пузыре перкуторный звук тимпанический, при полном – тупой.
- Пальпация, также относящаяся к физическим методам, позволяет определить границы органа и уровень его наполнения.
Пальцевую ректальную диагностику и бимануальную пальпацию полого мышечного органа также можно отнести к клиническим методам исследования его состояния и состояния близлежащих органов малого таза.
Лабораторные диагностические методы
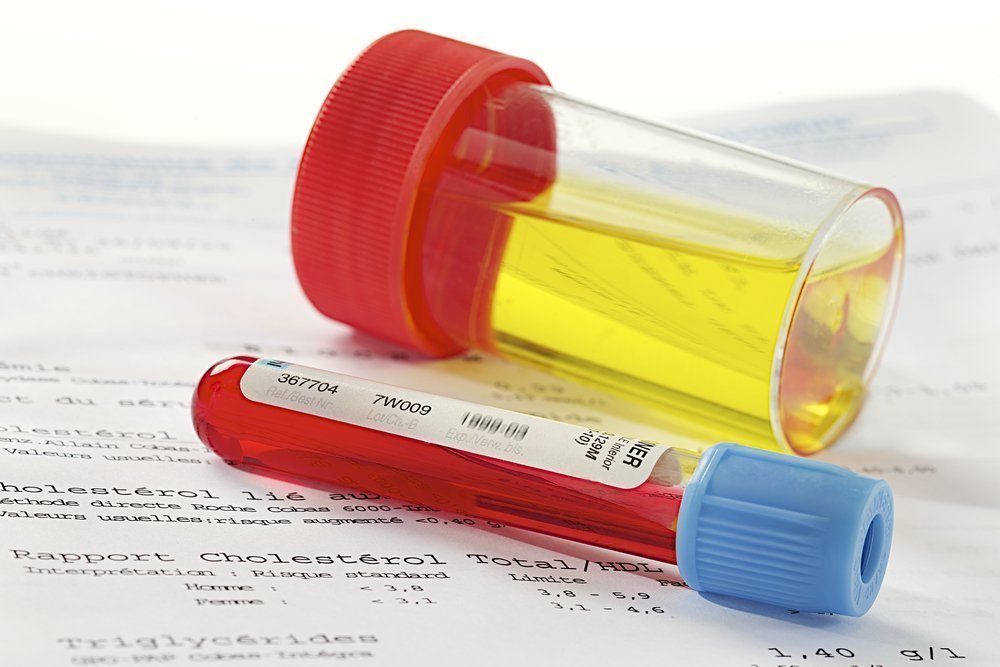
Основным лабораторным исследованием, выполняемым для назначения наиболее эффективного лечения мочевого пузыря у женщин, является общий анализ мочи. С его помощью возможно определить степень прозрачности, цвет, запах и плотность мочи. Также такой анализ позволяет определить кислотно-щелочной баланс в исследуемом материале, наличие и уровень глюкозы, эритроцитов и белка, солей и наличие эпителиальных клеток. Для назначения оптимальной стратегии лечения мочевого пузыря пациентам могут назначаться следующие анализы:
- Бакпосев мочи позволяет обнаружить болезнетворные микроорганизмы, которые часто являются причиной развития воспаления мочевого пузыря, и определить их тип.
- Клинический анализ крови, позволяющий оценить общее состояние организма.
- Анализ мочи, выполняемый по методу Нечипоренко.
Наличие в анализе мочи эритроцитов является признаком гематурии. Такое состояние сопровождается выделением незначительного количества крови в конце акта мочеиспускания и требует срочного лечения мочевого пузыря.
Инструментальная диагностика
Методы инструментальной диагностики назначаются пациентам для детальной оценки состояния самого мочевого пузыря, уретры и иных составляющих мочевыделительной системы. К инструментальным методам диагностики относится:
-
Катетеризация.
Выполняется данная процедура с целью выведения мочи из пузыря и введения лекарственного препарата. Для проведения процедуры используются специальные катетеры, вводимые через уретру в полость органа. Для лечения мочевого пузыря у мужчин, женщин и детей используются различные по форме и длине катетеры. Противопоказанием для такой диагностической процедуры является наличие острых воспалений в мочевыводящих путях. Наиболее актуально исследование при гиперплазии простаты, вызывающей задержку мочи.
-
Цистоскопия мочевого пузыря.
Данный диагностический метод позволяет визуально оценить состояние внутреннего слоя органа при помощи специального прибора – цистоскопа. Показаниями для проведения цистоскопии мочевого пузыря являются различные заболевания не только самого органа, но и также почек и верхних мочевыводящих путей. Цистоскопия мочевого пузыря выступает наиболее эффективным диагностическим методом для определения новообразований. Противопоказания для цистоскопии мочевого пузыря – острые воспалительные процессы в тканях органов мочевыделительной системы.
-
Урофлоуметрия.
Специальная диагностическая процедура, позволяющая определить скорость выделения мочи в процессе мочеиспускания и оценить функциональность мышечного слоя органа. Скорость выделения мочи определяется с помощью урофлоуметра. Для женщин нормальным показателем данного исследования является отметка в 20-25 мл/с, для мужчин – 15-20.
Кроме того, лечение мочевого пузыря у женщин, мужчин и детей может начинаться с прохождения таких диагностических процедур, как:
- цистоманометрия, позволяющая определить давление внутри мочевого пузыря;
- цистометрия, предназначенная для определения иннервации стенок органа и оценки состояния их структуры;
- уретропрофилометрия, используемая для диагностики состояния дна и шейки пузыря.
Аппаратные диагностические методы
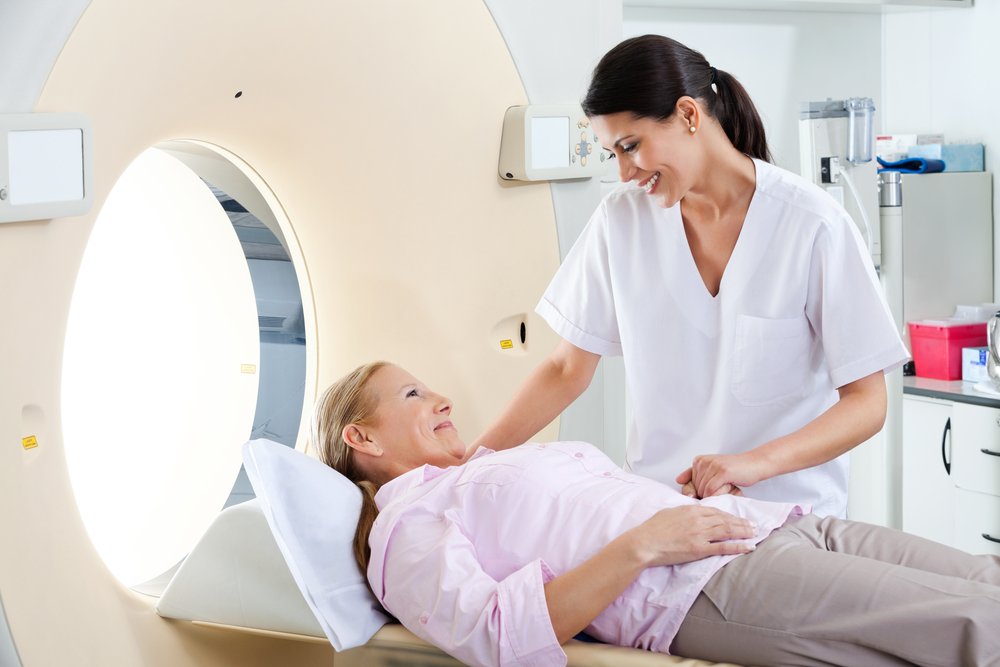
Основными аппаратными методами исследования состояния мочевого пузыря являются:
УЗИ мочевого пузыря – процедура, используемая для определения структуры и формы полого органа, а также его локализации относительно других органов. Исследование мочевого пузыря с помощью УЗИ позволяет также определить его функциональность и наличие нарушений в работе. Из нарушений УЗИ мочевого пузыря показывает наличие и характеристики камней в полости органа, опухоли, инородные тела, острые и хронические воспаления, дивертикулы и др.
-
Рентгенологическое исследование с применением рентгеноконтрастного вещества.
Такая процедура носит название цистография. Ее проведение наиболее эффективно для определения разрывов тканей органа, наличие в его полости камней и новообразований. Цистография не может проводиться при травмах уретры, острых воспалениях.
-
Компьютерная томография.
Данный метод используется для определения дивертикулов, опухолей и конкрементов. КТ с использованием современного диагностического оборудования по-праву считается одним из самых информативных методов исследования.
-
МРТ.
Диагностический метод посредством использования магнитно-резонансной томографии – самый эффективный способ определения злокачественных новообразований.
Лечение болезней мочевого пузыря
Тип лечения болезней мочевого пузыря у женщин, мужчин и детей определяется по результатам проведенной диагностики. В большинстве случаев основу лечения составляет медикаментозная терапия. Но не менее актуальными являются различные виды хирургических вмешательств, позволяющих устранить имеющуюся проблему, облегчить состояние пациента и предотвратить развитие осложнений со стороны мочевыделительной системы и других, сопряженных с ней органов.
Медикаментозное лечение
Первостепенным предназначением лекарственной терапии при лечении заболеваний мочевого пузыря является снятие болевого синдрома, профилактика осложнений и прогрессирования самой болезни. Так, когда у пациента болит мочевой пузырь, ему могут назначить прием препаратов спазмолитического действия, подразделяемых на две категории:
- миотропные препараты, воздействующие на мышечный слой органа и расслабляющие его;
- нейротропные медикаментозные средства, действие которых направлено на блокировку нервных окончаний, стимулирующих работу мышц.
Анальгетики, назначаемые для лечения мочевого пузыря, как правило, представлены нестероидными противовоспалительными препаратами комбинированного действия. Это могут быть препараты в форме капель или таблеток, позволяющие снять не только боль, но и воспалительный процесс, вызывающий ее.
Заболевания бактериальной природы лечат обычно с использованием антибиотиков. Прием таких препаратов позволяет нейтрализовать болезнетворные микроорганизмы, являющиеся возбудителями воспаления, а также исключить риск распространения инфекции. В зависимости от природы заболевания, врач может назначить прием следующих групп антибиотиков:
- пенициллинов, эффективных для устранения энтерококков и кишечной палочки и, соответственно, применяемых при терапии неосложненных острых инфекций;
- аминогликозидов, действие которых направлено на устранение воспалительных процессов, течение которых усугубила синегнойная палочка;
- цефалоспоринов, являющихся антибиотиками широкого спектра действия;
- фторхинолонов, использующихся для эффективного лечения инфекционных заболеваний, протекающих в хронической форме;
- карбапенемов, назначаемых при генерализованных воспалениях для борьбы с грамположительными, грамотрицательными и анаэробными бактериями.
При некоторых заболеваниях дополнительно могут назначаться и мочегонные препараты. Но стоит учитывать, что любая медикаментозная терапия при лечении заболевания мочевого пузыря должна назначаться исключительно врачом после проведения подробной диагностики органов мочевыделительной системы.
Хирургическое лечение
Проведение срочных и плановых операций на мочевом пузыре может понадобиться при его закрытых повреждениях (травмах), наличии новообразований в тканях органа, полипах, острой задержке мочи и иных болезнях, которые вылечить с помощью медикаментозной терапии не удалось. По типу доступа к органу все операции разделяют на:
- открытые, выполняемые через разрез передней стенки живота;
- эндоскопические, являющиеся малоинвазивным способом хирургического вмешательства, при котором доступ к мочевому пузырю выполняется через уретру или влагалище с помощью уретротома, резектоскопа или цистоскопа.
Все большую популярность в хирургии мочевого пузыря обретает малоинвазивная методика трансуретральной резекции. Ее использование актуально для удаления полипов, свищей, дивертикул, доброкачественных/раковых опухолей, конкрементов и др. Существует лазерная, электрокоагуляционная, фотодинамическая и хирургическая трансуретральная резекция. Операция данного типа может использоваться и при необходимости произвести восстановительную пластику мочевого пузыря.
Удаление мочевого пузыря, иначе называемое цистэктомией, в большинстве случаев проводится при раке. При этом удаляется не только сам орган, но и близлежащие лимфоузлы, ткани и возможно органы. У пациентов мужчин при удалении мочевого пузыря в процессе операции могут быть также удалены семенные пузырьки и предстательная железа. У женщин удаление мочевого пузыря выполняется с возможным удалением яичников, фаллопиевых труб и других органов репродуктивной системы, ткани которых вовлечены в патологический процесс.
После удаления мочевого пузыря для восстановления функции мочевыделительной системы может проводиться:
-
Уростомия.
При выполнении такой операции мочеточники присоединяются к окончанию подвздошной кишки, выводимой наружу с помощью стомы.
-
Континентная уростомия.
Операция данного типа предполагает создание резервуара для сбора мочи из кишечника. В ходе такого вмешательства формируется уростома, расположенная чаще всего над пупком, частоту опорожнения которой пациент сможет контролировать самостоятельно.
-
Реконструкция мочевого пузыря.
Выполнение такой операции возможно при сохранении уретры и отсутствии у пациента неизлечимых хронических заболеваний кишечника. Для реконструкции удаленного органа используется часть тонкого или толстого кишечника.
Кроме того, функцию удаленного органа может выполнять ректальный мочевой пузырь. Формируют его из тканей прямой кишки, куда выводятся мочеточники. Чтобы разделить пути выведения мочи и каловых масс, мочеточники пересаживаются в изолированный отдел прямой кишки.