Установление диагноза аллергического заболевания у детей — задача не из простых. Даже дорогостоящие анализы не способны дать однозначный ответ. Чтобы правильно интерпретировать их результаты, недостаточно посмотреть границы нормальных значений. Оценивать необходимо в комплексе с проявлениями и, так называемой, историей болезни маленького пациента. Почему обследование на аллергию имеет столько нюансов и «подводных камней», выяснил MedAboutMe.
Из чего складывается диагноз аллергического заболевания у детей?

При первом посещении врача аллерголога-иммунолога родителей может удивить, насколько много вопросов задает специалист, и главное, какое они имеют отношение к возможной аллергии. На самом деле подробно собранная информация о ребёнке, условиях его проживания, питании и даже здоровье родственников — база, которую доктор использует для постановки предварительного диагноза и в дальнейшем для интерпретации результатов обследования. Именно поэтому маме и папе важно не упустить ни одной детали, общаясь с врачом.
После установления предварительного диагноза необходимо выявить виновный аллерген. С этой целью специалист обязательно предложит выполнить некоторые исследования. Среди них, в зависимости от состояния маленького пациента, может быть либо кожное аллергологическое тестирование, либо определение антител к аллергенам в крови.
Однако ни один метод обследования в одиночку не является основанием для постановки окончательного диагноза. Все данные необходимо оценивать в совокупности. Например, кожные тесты у детей в 43% случаев могут быть положительными в отношении аллергенов, которые в реальной жизни никак не влияют на самочувствие ребёнка. Соответственно лечение, проводимое только по результатам анализов, неэффективно и даже может причинить вред.
Уровень общего иммуноглобулина Е
Для исключения аллергии первым делом врач аллерголог-иммунолог назначит исследование уровня общего иммуноглобулина Е (общий IgE) в крови. Он вырабатывается преимущественно в тканях, которые контактируют с внешней средой: кожа, слизистые оболочки органов дыхания и пищеварительного тракта. В норме его содержание в крови крайне мало. Если ребёнок — аллергик, то при попадании в организм виновного аллергена, количество иммуноглобулина Е увеличивается, что способствует высвобождению гистамина из тучных клеток и развитию симптомов аллергии.
Однако общий иммуноглобулин Е осуществляет также защитную функцию в организме. Повышение его уровня в равной степени может свидетельствовать о наличии инфекции, например, паразитов или грибков.
В то же время у многих малышей, страдающих от аллергии, отмечают нормальный уровень общего иммуноглобулина Е. Это возможно в случае, когда организм чувствителен к небольшому количеству аллергенов.
Таким образом, показатель общий иммуноглобулин Е обладает относительной информативностью и полагаться исключительно на него не стоит.
Кожные аллергопробы — эталон в диагностике аллергии
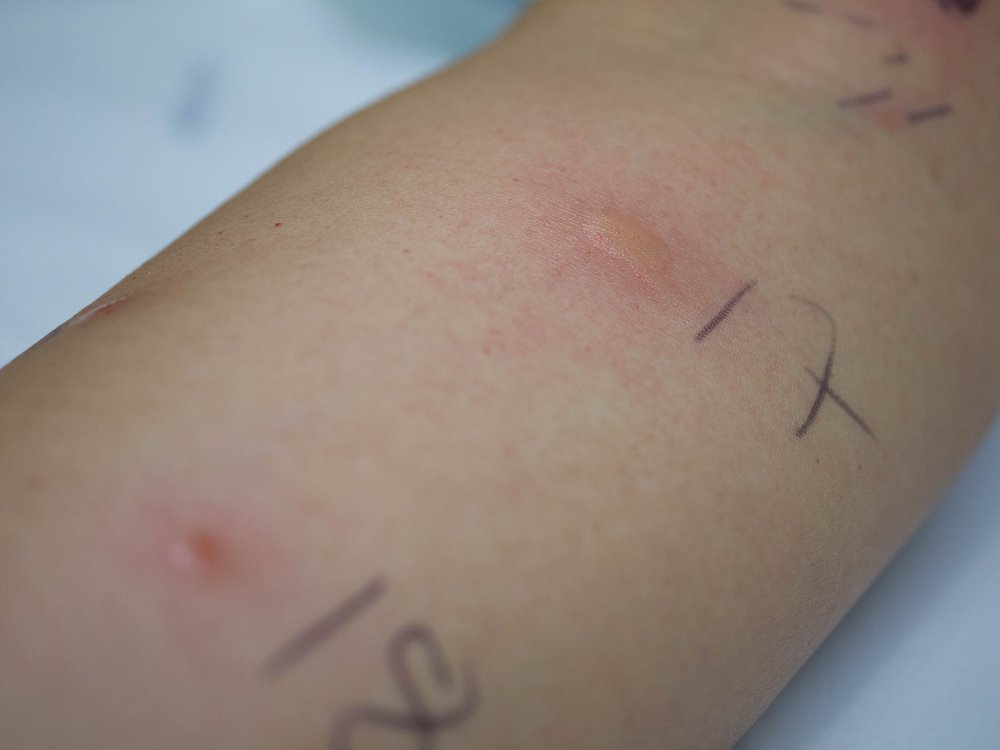
Кожное аллергологическое тестирование или кожные аллергопробы проводит исключительно врач аллерголог-иммунолог в условиях специально оборудованного кабинета. Во время исследования специалист наносит на кожу предплечья капельки аллергенов, аккуратно царапает их стерильным скарификатором и оценивает результат спустя 20 минут. При появлении волдыря в месте «царапки» проба считается положительной.
Несмотря на некоторые недостатки, например, запрет на проведение исследования в острый период болезни, кожное тестирование считается эталоном в диагностике аллергии. Особенно оно информативно в случае, когда ребёнка беспокоит насморк, чихание, кашель и затруднение дыхания, иными словами, симптомы респираторной аллергии.
В большинстве случаев кожные аллергопробы помогают выявить виновный аллерген и позволяют врачу аллергологу-иммунологу назначить специфическое лечение. Однако результаты бывают и ложными, когда все «царапки», включая контрольную, отрицательные или положительные.
Ложные отрицательные пробы можно увидеть у детей младшего возраста, потому что их кожа менее чувствительна к аллергенам. Ложные положительные пробы чаще всего отмечают при так называемом уртикарном дермографизме, когда кожа реагирует появлением волдыря на обычное прикосновение и уж тем более на «царапку». Однако более частой причиной неинформативности кожного тестирования становится прием противоаллергических препаратов (цетиризин, лоратадин, фексофенадин и другие) накануне исследования. Несмотря на предупреждение врача о необходимости своевременной отмены лекарств, порой сделать это бывает непросто.
Чтобы отличить ложный результат от достоверного, врач оценивает пробы в соответствии с уже собранной ранее информацией о ребёнке.
Определение специфических иммуноглобулинов Е к аллергенам
Исследование крови на наличие специфических иммуноглобулинов Е к аллергенам врач назначает при невозможности проведения кожного аллергологического тестирования или его неинформативности (например, если нельзя отменить противоаллергические таблетки). Этот метод позволяет оценить чувствительность организма к большому набору самых разных аллергенов — бытовых (домашняя пыль и клещи домашней пыли), эпидермальных (шерсть животных), пыльцевых, пищевых, грибковых и даже к яду пчел и ос.
Несмотря на явные преимущества, определение специфических иммуноглобулинов Е в крови часто дает отрицательный результат даже при наличии совершенно очевидных симптомов аллергии. Происходит это в связи с небольшой продолжительностью жизни иммуноглобулинов Е в крови.
Диагностика пищевой аллергии у детей

Симптомы пищевой аллергии у малышей — частая причина обращения родителей к врачу аллергологу-иммунологу. К сожалению, диагностика именно этого заболевания наиболее противоречива. Вопреки распространенному мнению, начинать обследование нужно не с анализов, а с ведения пищевого дневника. Лишь потом на его основании назначается либо исследование крови на наличие специфических иммуноглобулинов Е к продуктам питания, попавших под подозрение, либо кожное тестирование. При интерпретации результатов следует понимать, что отрицательный тест в 90% случаев является достоверным, а вот положительный достоверен лишь в 50%. Таким образом, не имеет смысла выполнять анализ крови на чувствительность к многочисленным продуктам питания и, тем более, составлять индивидуальную диету только по его результату. Положительный тест без четкой связи с симптомами болезни не информативен.
Среди родителей большую популярность приобретает исследование крови на наличие иммуноглобулинов G (IgG) к продуктам питания. Исследование дорогостоящее, но не подтверждает и не исключает диагноз пищевой аллергии, а потому не должно выполняться. Иммуноглобулины G обнаруживаются и у неаллергиков.
Диагностику аллергии у детей можно представить в виде пазла, где каждый кусочек — этап обследования — должен быть на своем месте, чтобы предоставить врачу полную картину заболевания. Оценить изображение лишь по нескольким отдельным деталькам невозможно, так же, как невозможно поставить диагноз только по результатам анализов.






















