Краснуха — инфекционное заболевание, развивающееся вследствие заражения вирусным возбудителем из рода Rubivirus. Этот патоген отличается высоким уровнем контагиозности. Характерные проявления краснухи включают специфическую сыпь на коже, увеличенные лимфатические узлы, симптомы интоксикации, а также некоторые изменения в составе крови (их можно обнаружить при проведении лабораторных исследований). Попробуем разобраться в особенностях течения краснухи у детей более подробно.
Что такое краснуха у детей: формы заболевания, пути передачи
Такое заболевание может протекать у детей в разных формах:
- приобретенной, когда болезнь передается от заболевших детей здоровым;
- врожденной, когда инфекция передается от больной матери (этот путь инфицирования также известен как вертикальный или трансплацентарный).
Если беременная женщина заболевает краснухой в первом триместре, беременность заканчивается выкидышем, внутриутробной гибелью плода или возникновением у ребёнка серьезных пороков развития. Инфицирование на более поздних сроках нередко приводит к рождению практически здорового младенца, который в течение 1-2 лет будет выделять в окружающую среду активный вирус краснухи (признаки болезни у таких детей нередко отсутствуют).
Помимо вертикального пути инфицирования краснуха также может передаваться:
- воздушно-капельным путем, когда вирус распространяется во время чихания, разговоров, поцелуев;
- контактным путем, например, при использовании совместных средств гигиены, игрушек и пр.
Возбудитель краснухи отличается высокой степенью стойкости к воздействию окружающей среды. Он сохраняет жизнеспособность даже при замораживании или повышении температуры до 56° С на один час.
Как проявляется краснуха у детей: симптомы краснухи

Как правило, краснуха у детей протекает довольно легко, гораздо легче, чем у взрослых. Заболевание имеет 4 четких периода развития:
- Инкубационный. Длится 7-21 день, не имеет характерных проявлений.
- Катаральный. Длится 1-3 дня, характеризуется ринитом (насморком), краснотой горла, увеличением лимфоузлов.
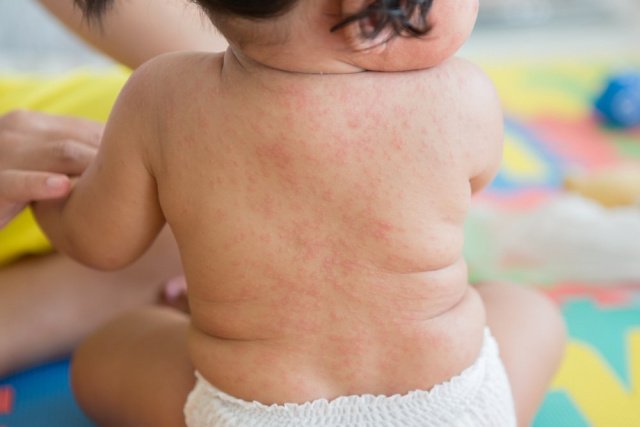
- Пик болезни. Длится 3-5 суток. На теле возникают специфические высыпания красной или розовой окраски. Элементы сыпи имеют круглую или овальную форму, небольшой размер (до 5 мм) и могут сливаться друг с другом.
- Выздоровление.
Сыпь при краснухе локализуется большей частью на спине и лице, чуть реже ее обнаруживают на волосистой части головы, а также за ушами и на ягодицах. Возможно появление элементов сыпи на внутренних сгибах рук и ног, а еще на слизистых оболочках ротовой полости. На стопах и ладошках высыпания отсутствуют.
Сыпь не зудит (иногда возникает небольшой зуд, не нарушающий общего самочувствия) и не вызывает сухости кожи, она не склонна к формированию пузырьков. После исчезновения высыпаний кожа остается чистой, без пигментированных участков или шрамов.
На катаральном этапе заболевания больного беспокоят признаки интоксикации организма:
- температура до 38° С;
- увеличение шейных и затылочных лимфоузлов;
- слабость, вялость отсутствие аппетита;
- боли в суставах.
Чем старше ребёнок, тем тяжелее протекает заболевание. Иногда болезнь характеризуется стертой симптоматикой и ничем не отличается от обыкновенной простуды. В этом случае поставить точный диагноз можно только на основании анализов крови на антитела.
Больной краснухой остается заразным на протяжении всего инкубационного периода, а также в течение недели после появления сыпи.
Могут ли возникать осложнения краснухи у детей?
Как правило, дети переносят краснуху легко. Но при наличии сниженного иммунитета и сопутствующих проблем со здоровьем болезнь может осложниться присоединением бактериальной инфекции, что может проявляться развитием:
- отита;
- синусита;
- воспаления легких (пневмонии);
- воспаления евстахиевой трубы.
Среди более редких осложнений краснухи находится орхит, артрит, энцефалит и менингоэнцефалит.
Схема лечения краснухи у детей
Такое заболевание не требует специфической терапии, поэтому лечение краснухи направлено большей частью на облегчение симптомов заболевания. Врачи обычно рекомендуют:
- соблюдать постельный режим;
- ограничить нагрузку на глаза;
- придерживаться диеты (принимать в пищу легкоусвояемые продукты);
- при повышении температуры выше 38,5° С принимать жаропонижающие лекарства в возрастной дозировке.
Все лекарства при краснухе назначаются лишь врачом, не стоит использовать медикаменты по собственной инициативе. Как правило, симптоматического лечения достаточно для выздоровления.
Обязательная вакцинация: профилактика краснухи

На сегодняшний день вакцинация от краснухи является единственным возможным методом профилактики такого заболевания. Прививка показана всем женщинам репродуктивного возраста, которые не болели краснухой ранее. Проведение иммунопрофилактики за 3 месяца до активного планирования беременности позволяет избежать осложнений при вынашивании, связанных с инфицированием вирусом краснухи.
Прививки детям от краснухи делают по графику, придерживаясь Национального календаря прививок. Обычно вакцину вводят внутримышечно, а иммунитет формируется уже спустя 15-20 дней. Спустя 20 лет врачи рекомендуют провести ревакцинацию.
Многие родители отказываются от вакцинации от кори, эпидпаротита и краснухи, опасаясь, что комплексная вакцина КПК может вызвать аутизм. Но ученые выяснили, что нет никакой корреляции между развитием данного заболевания нервной системы и проведением иммунопрофилактики. Очередное опровержение этой теории опубликовали в 2019 г. американские эксперты Centers for Disease Control and Prevention, Atlanta, Georgia. Поэтому врачи настоятельно рекомендуют не отказываться от плановой вакцинации.