После 35-40 лет у мужчин и ближе к наступлению климакса у женщин нередко проявляются первые признаки гипертонической болезни. Она характеризуется периодами стойкого повышенного давления, на фоне которого поражаются сосуды, внутренние органы и нарушается активность нервной системы. Для диагностики патологии и определения причин, которые привели к гипертензии, применяют целый ряд исследований и анализов. Это поможет в дальнейшем определиться с тактикой лечения, назначать рациональную диету, режим и лекарственные препараты, подобрать методы профилактики, которые не позволят болезни прогрессировать.
Проблема гипертензии: откуда она?
На сегодняшний день отдельно выделяются проявления гипертонической болезни, при которой повышение давления — это ведущий симптом, формирующий остальные расстройства. Точные причины развития патологии на сегодня еще не определены, есть ряд факторов, провоцирующих и создающих условия для развития гипертонической болезни. Эпизоды повышенного давления — ключевые в генезе, именно благодаря им возникают последующие расстройства. Есть также понятие вторичной гипертензии. На фоне нее повышенное давление — это только один из симптомов поражения органов или систем, регулирующих тонус сосудов и обмен жидкости. В отличие от гипертонической болезни, при вторичных симптоматических гипертензиях повышение давления возникает при проблемах, например, с почками, эндокринными органами или нервной системой. Чтобы точно определить гипертоническую болезнь, проводят ряд исследований, исключая симптоматические гипертензии.
Диагностика гипертонической болезни: анализы, процедуры

Диагностика гипертонической болезни длительная и многоуровневая. Прежде всего, необходимо выявить стабильное повышение артериального давления (АД), исключить его повышение как вариант симптоматической гипертензии, а также необходима оценка нанесенных повреждений всем внутренним органам и сосудам. Также определяется стадия гипертонии и риск осложнений.
Обследование включает тщательный опрос и сбор анамнеза — выявление вредных факторов, влияющих на пациента, постоянных жалоб, частоты их возникновения. Важно знать, какой уровень давления был выявлен, были ли кризы и как они протекали.
Необходимо проведение цикла лабораторных исследований:
- общеклинические анализы крови с исследованием мочи;
- биохимия крови с определением основных показателей метаболизма;
- проведение исследований мочи (общий, нагрузочные пробы).
Дополнить полученные результаты необходимо данными проведенной ЭКГ со стандартными и дополнительными отведениями. Кроме того, назначаются проведение ЭхоКГ, УЗИ брюшной полости и почек, офтальмологом осуществляется осмотр глазного дна. По показаниям возможно применение дополнительных методов.
Правила измерения давления: что надо знать?
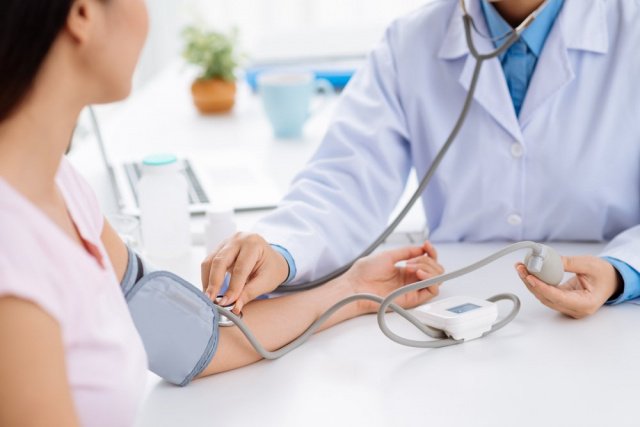
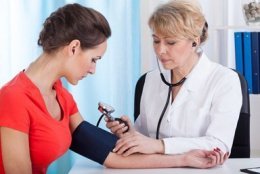
Врач проводит тщательный клинический осмотр и прослушивание легких и сердца, измерение базового и рабочего давления. Его необходимо измерять в полном покое, как минимум за час до эмоциональных, либо физических нагрузок. Важно также выждать час после приема пищи, курения или употребления кофе, чая. При измерении давления нужно временно исключить применение назальных или глазных капель (они влияют на тонус сосудов).
Давление измеряют сидя, лежа и стоя, на обеих руках с двухминутным интервалом. При разнице более 5 мм.рт.ст. измеряют на руке с более высоким давлением. При выраженной асимметрии показателей за истинное принимают среднее давление на двух руках. Важно провести измерение базового давления утром, еще до подъема с постели, когда тонус сосудов максимально низкий.
Лечение патологии: режим, диета и медикаменты
Основа лечения гипертонической болезни — методы снижения высокого уровня давления, контроль за показателями и снижение риска осложнений. Гипертоническая болезнь на сегодня считается неизлечимой, прогрессирующей патологией. Но за счет комплексных мероприятий ее можно взять под контроль, не допуская кризов и тяжелого течения. Основа лечения — соблюдение немедикаментозных рекомендаций и режима, забота о собственном организме.
На лидирующем месте находится соблюдение диеты с повышенным количеством магния и калия, резкое снижение потребления соли, контроль за употреблением жидкости и диурезом. Изменения в рационе питания позволяют существенно влиять на факторы риска — лишний вес, уровень липидов плазмы. Диета подразумевает растительно-молочный стол с достаточным количеством белка. А вот количество жиров и легких углеводов уменьшают, что помогает в постепенном снижении веса (если есть ожирение). Также диета повышает эффективность лечебных мероприятий, помогает обогатить рацион витаминами, подразумевает отказ от употребления алкоголя и курения.
Необходимо повышение ежедневной физической нагрузки, лечебная физкультура, плавание, пешие прогулки, полноценный сон, соблюдение строгого режима дня, закаливание.
Медикаментозное лечение включает:
- систематический прием антигипертензивных препаратов под контролем давления и наблюдением врача.
- применение бета-адреноблокаторов, сосудистых препаратов, вазодилятаторов,
- прием диуретиков, особенно при склонности к отекам,
- препараты для разжижения крови и профилактики тромбоза,
- назначение препаратов, снижающих уровень липидов крови,
- успокоительная, седативная терапия.
Лекарства принимаются длительно и под контролем давления, по мере стабилизации состояния постепенно уменьшается дозировка антигипертензивных препаратов.
Зачем нужна профилактика, чем опасна патология?
Длительное и неконтролируемое течение гипертонической болезни приводит к поражению сосудов и органов — мозговым нарушениям, патологиям почек, сердца, слепоте. Без адекватной профилактики возникающие колебания давления приводят к риску инсультов, инфаркта, стенокардии (боли в сердце), отеку легких и сердечной недостаточности, поражению почек и отслойке сетчатки. Кризовое течение гипертонической болезни опасно развитием энцефалопатии — поражением головного мозга, внутримозговым кровоизлиянием, инсультом.
Профилактика важна потому, что гипертоническая болезнь имеет прогрессирующее течение. Если ее не держать под контролем, при развитии высокого давления повреждаются стенки сосудов и органы, что приводит к инвалидности. Среди гипертоников высока смертность от сердечной недостаточности и инфаркта. Основа профилактики — это устранение факторов, повышающих давление с ведением здорового образа жизни. Так, немедикаментозная профилактика патологии проста:
- соблюдение строгого режима дня, полноценный сон,
- бессолевая диета, отказ от калорийной и жирной пищи,
- снижение веса,
- дозированные физические нагрузки, занятия спортом,
- отказ от вредных привычек,
- прохождение профосмотров и контроль АД в домашних условиях,
- своевременное лечение любых заболеваний.