Катаракта — патологическое состояние, процесс помутнения хрусталика. При развитии катаракты глаза постепенно теряют зоркость, однако симптомы и первые признаки зависят от места расположения катаракты в хрусталике. Как выглядит катаракта и какие признаки указывают на начало офтальмологической патологии?
Симптомы катаракты
Хрусталик — часть глаза, расположенная между радужкой и стекловидным телом. В норме он совершенно прозрачный и выполняет функцию линзы, через которую преломляется свет. При потере прозрачности световые лучи задерживаются, частично или совсем не достигают сетчатки, что приводит к ухудшению зрения вплоть до полной потери.
Симптоматика патологии зависит от места локализации начала помутнения. При развитии на периферии хрусталика катаракты глаза на первых стадиях не страдают: болезнь может никак не отражаться на способности видеть, и выявляется только случайно при профилактическом обследовании у офтальмолога.
Если помутнение начинается в ядре хрусталика, то может развиваться или усиливаться близорукость. Объекты и предметы теряют четкость, их контуры размыты, возможна диплопия (двоение) изображений. По мере прогрессирования катаракты приходится подбирать все новые линзы/очки.
Еще один характерный симптом — изменение светочувствительности. Возможны жалобы на повышенную чувствительность к свету или, наоборот, пониженную, когда все вокруг кажется темным, тусклым. Побочный эффект повышенной светочувствительности — более четкое зрение при пасмурной погоде или во время сумерек, что указывает на катаракту центральной зоны. Хотя данные изменения не обязательно указывают на катаракту, но такие признаки — повод для обязательного обследования у врача.
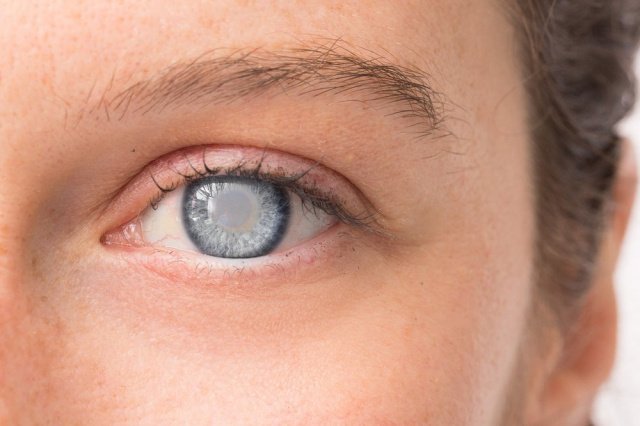
Как выглядит катаракта?
В норме зрачок глаза черный. Если патология достигла серьезной стадии, он изменяет цвет и может приобретать различные оттенки — от беловатого до серо-желтого. Белый цвет зрачка указывает на набухающую катаракту.
Катаракту порой путают с помутнением роговицы, «бельмом на глазу». Это две разные патологии, требующие специфических вариантов терапии. Для точного диагноза надо обратиться к врачу-офтальмологу.
Виды катаракты: зависимость от возраста и иных факторов

Более 90% катаракты относится к возрастной форме, при которой денатурация белка в хрусталике вызвана возрастными изменениями глаза. Всемирная организация здравоохранения указывает средний возраст диагностики катаракты как 70 лет, однако в последнее время возрастная катаракта также нередко диагностируется у пациентов среднего возраста (согласно лонгитюдному исследованию, опубликованному в 2015 г., у каждого 6-го человека старше 40 лет). Стоит также учитывать, что патологический процесс длится от 4 до 15 лет, и далеко не всегда в первые годы его проявления заметны самому пациенту.
В отличие от возрастной, осложненная катаракта развивается из-за соматических заболеваний, в частности, болезней эндокринной системы (чаще всего — как следствие декомпенсированного сахарного диабета) или физического воздействия (травмы хрусталика, излучения и т. д.). Такая форма катаракты может развиваться вне зависимости от возраста человека.
Врожденная катаракта у ребёнка
Врожденная катаракта у ребёнка может развиваться вследствие инфекционного заболевания матери (краснухи, сифилиса, цитомегаловирусной инфекции), под воздействием некоторых лекарственных препаратов (группа глюкокортикостерооидов, избыток витамина А и пр.), при метаболических расстройствах у матери, из-за системных заболеваний плода.
Как отдельный вид, выделяют врожденную изолированную катаракту, которая не сопровождается наследственными патологиями.
Как выглядит катаракта у новорожденного? Она может проявляться косоглазием, изменением цвета зрачка/зрачков или снижением остроты зрения ниже возрастной нормы, что непросто диагностировать в первые месяцы после рождения
Варианты лечения

Несмотря на распространенность различных препаратов «для лечения катаракты», доказательная медицина не признает их эффективность. В Федеральных клинических рекомендациях для пациентов с возрастной катарактой от 2015 г. существует единственный способ терапии — замена хрусталика. Инсталляции различных лекарственных средств, улучшающих обменные процессы в хрусталике, могут только замедлить патологический процесс.
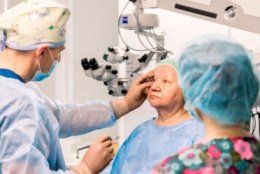
Самой современной оперативной методикой считается ультразвуковая факоэмульсификация, при которой хрусталик «дробится» при помощи ультразвукового воздействия до состояния эмульсии. После чего измененная ткань извлекается и заменяется специальной полимерной линзой. Преимущество данного вида терапии — отсутствие необходимости ждать, когда катаракта «созреет», то есть момента полного помутнения хрусталика и, соответственно, практически полной потери зрения.
Новый способ терапии был апробирован в 2016 году. В результате методики с применением стволовых клеток американским и китайским ученым удалось вырастить новый хрусталик вместо пораженного непосредственно внутри глазного яблока. В экспериментах были использованы стволовые клетки взрослого человека, то есть потребность в эмбриональных клетках отсутствует. Технология такой операции предусматривает удаление помутневшей массы и стимуляцию роста новых тканей внутри капсульного мешка. Методика была с успехом апробирована на животных, а впоследствии с ее помощью 12-ти младенцам с врожденной катарактой удалось вернуть зрение.
Группы риска и методы профилактики
В группе риска развития катаракты находятся пожилые, пациенты с травмой хрусталика, а также люди, подвергавшиеся радиационному облучению.
Помимо данных групп, повышенный риск возникновения катаракты наблюдается у пациентов с эндокринными расстройствами, авитаминозами, некоторыми офтальмологическими заболеваниями, а также у тех, кто активно курит и долго находится под ультрафиолетовым излучением без защиты для глаз.
К мерам профилактики катаракты относят рациональное питание, обогащенное витаминами С и Е, отказ от вредных привычек, лечение эндокринных заболеваний. Важно также не подвергать глаза воздействию ярких солнечных лучей в течение длительного времени.