Сахарный диабет при беременности или гестационный диабет — диагноз, который в последние годы стали ставить чаще. Он может быть опасен не только для мамы, но и для будущего малыша. Его признаки не всегда очевидны, и диагностировать его порой можно только с помощью анализов. Именно поэтому не стоит пренебрегать плановыми осмотрами.
Почему развивается гестационный диабет

Сахарный диабет, начавшийся во время беременности, называется гестационным. Его связывают с гормональными изменениями, которым подвергается организм будущей мамы — гормоны плаценты способствуют увеличению количества глюкозы в крови. Её избыток плохо сказывается и на будущей маме, и на ребёнке: глюкоза попадает в кровоток плода и избыточно нагружает поджелудочную железу ребёнка, заставляя её вырабатывать больше инсулина. Инсулин способствует усвоению глюкозы и увеличению веса ребёнка. Ускорение углеводного обмена может привести к кислородному голоданию, так как поступление кислорода ограничено.
Почему сейчас гестационному сахарному диабету уделяется столько внимания, а статистика демонстрирует рост заболеваемости? В 2012-2013 году в Российской Федерации был принят Национальный консенсус по гестационному диабету. Фактически страна присоединилась к международным нормам диагностики и лечения этого заболевания. В соответствии с ними, норма глюкозы в плазме крови, взятой из вены, уменьшилась в сравнении с предыдущими цифрами. Поэтому в поле зрения врачей теперь попадают те женщины, которые по старым нормам не считались больными.
Чем опасен сахарный диабет при беременности?
Современные исследования доказали, что хроническое повышение глюкозы во время беременности негативно сказывается на здоровье матери и ребёнка, может осложнить роды и привести к родовым травмам. Травмы случаются из-за того, что малыш имеет большой вес и развитый плечевой пояс, и с трудом продвигается по родовым путям матери. Если он «застревает», это состояние имеет специальное название — дистоция плечиков. Оно крайне опасно, ведь ребёнок испытывает недостаток кислорода и сильную боль, может получить перелом или вывих шеи и плеч. Для мамы дистоция чревата разрывами промежности.
Помимо осложнений в родах, из-за сахарного диабета во время беременности может развиваться гестоз и преэклампсия, угрожающая жизни женщины и малыша. При этом осложнении у будущей мамы наблюдается стойкое повышение артериального давления до высоких цифр со всеми его симптомами: «мушки» и туман перед глазами, головокружение и головная боль. Кроме того, появляются наружные и внутренние отёки, в моче обнаруживается белок. Порой единственным способом лечения преэклампсии и эклампсии становится родоразрешение, и тогда малыш может родиться глубоко недоношенным.
Международные нормы определяют уровень глюкозы в плазме для беременных не больше 5,1 ммоль/л. Для постановки диагноза достаточно, чтобы сахар был выше 5,1 ммоль/л хотя бы один раз. Женщинам берут кровь на сахар несколько раз: сначала при постановке на учет по беременности — обычный анализ, а затем в сроке 24-28 недель все будущие мамы должны пройти тест толерантности к глюкозе — специальное исследование, когда сахар крови измеряют после приёма порции углеводистого напитка или пищи. В норме он должен быть не больше 10 ммоль/л через 1 час и не больше 8,5 ммоль/л через 2 часа после питья.
Диабет может не иметь ярко выраженных симптомов, и женщина может принять их за обычные признаки, свойственные беременности: повышенная жажда, частое мочеиспускание, «молочница», сухость во рту. Поэтому основным диагностики является сдача анализов. Если они показывают отклонения, нужно начинать лечение диабета, даже если видимых проявлений болезни нет.
Кто в группе риска?

Риск заболеть гестационным сахарным диабетом определяется генетической предрасположенностью и определёнными обстоятельствами. С наибольшей вероятностью заболевание разовьётся, если:
- Диабет (гестационный) уже наблюдался у женщины в прошлые беременности.
- Будущая мама имеет большой лишний вес, особенно если он сочетается с признаками метаболического синдрома (повышенный холестерин, артериальная гипертензия).
- Женщина находится в возрасте старше 30 лет.
- У нее есть прямые кровные родственники, которым поставлен диагноз диабет второго типа.
- Предыдущие беременности протекали с тяжёлым токсикозом и гестозом.
- Предыдущие беременности заканчивались рождением очень крупного ребёнка (больше 4 кг), мертворождением, либо неоднократно прерывались в 1-2 триместре по неустановленной причине.
- У будущей мамы наблюдается гипертония и болезни сердца.
Лечение диабета, возникшего при беременности
Начинают лечение диабета обычно с того, что будущей маме прописывают диету с ограничением углеводов и посильные физические нагрузки в виде ходьбы. Правильнее всего ходить пешком после еды — так организм сможет израсходовать все поступившие с пищей углеводы. Помимо ходьбы, можно также плавать, выполнять простые физические упражнения, которые разрешены при беременности.
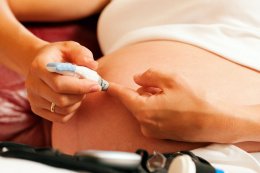
Сахар крови нужно постоянно контролировать при помощи глюкометра, результаты записывать и показывать врачу. Измерения следует проводить до и после завтраков, обедов и ужинов, утром после пробуждения и вечером, ложась спать. Если глюкоза крови, несмотря на диету и физическую нагрузку, остаётся выше нормы, для лечения диабета подключают инсулинотерапию.
При беременности нельзя использовать никакие другие лекарственные средства, кроме инсулина. Его вводят подкожно при помощи специального шприца-ручки, который отмеряет нужные дозы. Дозировку препарата и схему введения лекарства (чередование «длинного» и «короткого» инсулина) определяет врач. После родов препарат отменяют, так как углеводный обмен в большинстве случаев самостоятельно возвращается к норме. Женщины, которые перенесли гестационный сахарный диабет, остаются в группе риска по диабету второго типа: у многих из них в последующие годы обнаруживается заболевание, которое уже не связано с беременностью.
Особенности питания

Какими принципами нужно руководствоваться в питании, если у вас обнаружили гестационный сахарный диабет?
- Соблюдение низкоуглеводной диеты с умеренной калорийностью — обязательная часть лечения диабета, поэтому нужно придерживаться её до конца беременности, без срывов.
- Питаться нужно дробно, небольшими порциями, в определённые часы.
- Количество употребляемой жидкости должно быть достаточным (не меньше 1,5-2 литров в день, не считая супы, соки и чай).
- Лучше отказаться от жарки блюд в пользу тушения, запекания и отваривания.
- Не стоит есть жирное мясо, копченую рыбу и колбасу.
- Запрещаются конфеты, торты, фрукты с высоким гликемическим индексом.
- Молоко и продукты из него должны быть маложирными. Из сыров предпочтение лучше отдать адыгейскому.
- Основой питания должны быть нежирные мясо, рыба, творог, крупы (кроме риса), макароны из твердых сортов пшеницы, цельнозерновой хлеб, фрукты и овощи с низким гликемическим индексом.