Гипопаратиреоз
Голубев Михаил Аркадьевич
Диденко Владимир Андреевич
Описание
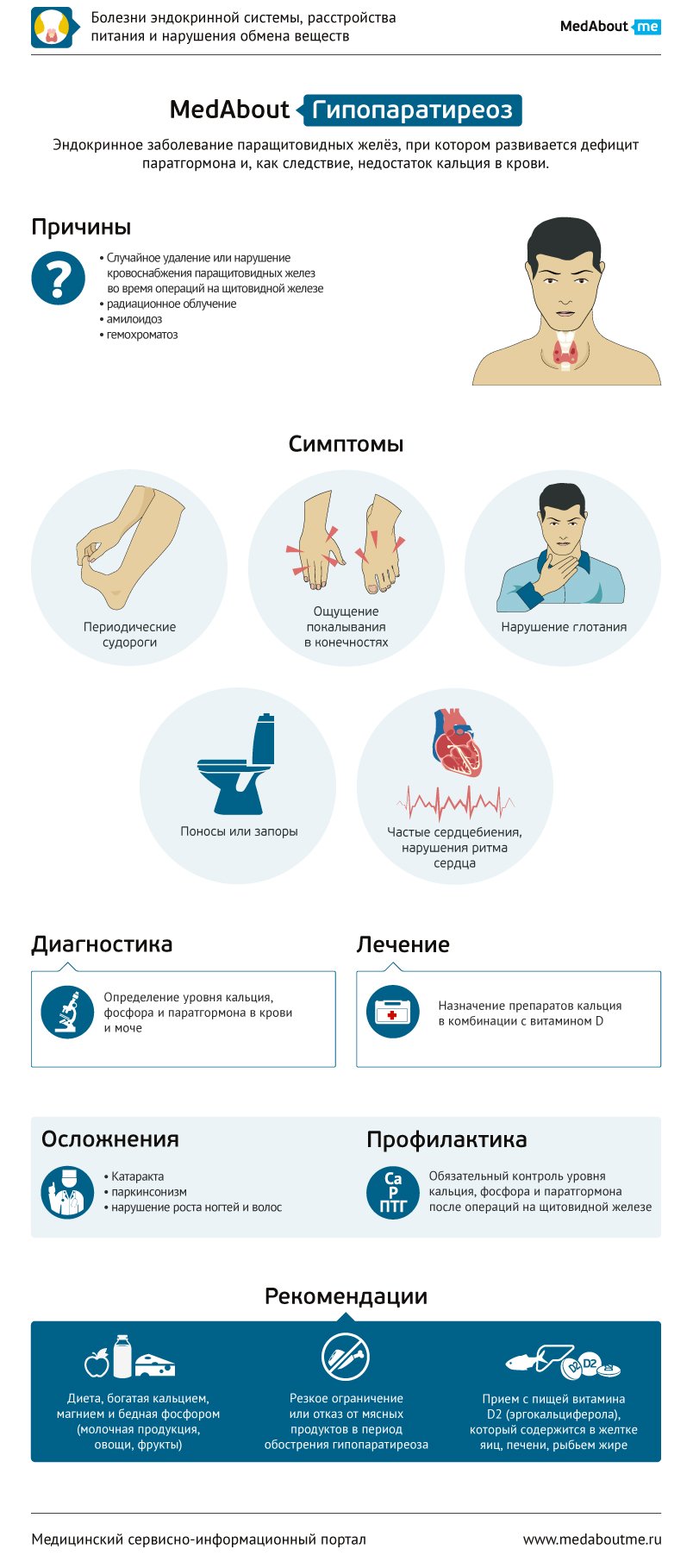
Гипопаратиреоз – состояние, характеризующееся сниженной продукцией паратиреоидного гормона околощитовидными (паращитовидными) железами или резистентностью тканей к данному гормону, что сопровождается нарушениями фосфорно-кальциевого обмена.
При недостатке паратгормона нарушается всасывание кальция в кишечнике и его обратная реабсорбция в почках, что приводит к снижению уровня кальция в крови (гипокальциемии). Данное нарушение отражается на жизнедеятельности практически всех органов и тканей человека.
Симптомы
К основным клиническим симптомам гипопаратиреоза относят:
- сердечно-сосудистая система - удлинение интервала QT и неспецифические изменения зубца T на Э КГ, развитие дилатационной гипокальциемической кардиомиопатии;
- нервная система - невроз, снижение памяти, бессонница, депрессия, парестезии, подергивания мышц, тонические судороги, карпопедальный спазм (судороги мышц гортани и конечностей), симптомы Хвостека и Труссо (симптомы, отражающие повышенную возбудимость нервной ткани);
- дыхательная система – ларингоспазм, бронхоспазм;
- почки – нефролитиаз и нефрокальциноз (формирование камней в почках), снижение функции почек;
- скелетно-мышечная система и зубы - миопатия скелетных мышц, спондилоатропатия, гипоплазия зубной эмали, укорочение корней, гипоплазия или отсутствие зубов;
- органы зрения - субкапсулярная катаракта, отек диска зрительного нерва;
- кожные покровы – сухость кожи, хрупкость ногтей, онихолизис (дистрофические изменения ногтей), пустулезный псориаз.
Наиболее частой жалобой пациентов с гипопаратиреозом является наличие судорог и парестезий в мышцах верхних и нижних конечностей, околоротовой области. Часто встречаются такие симптомы, как усталость, боль в мышцах, мышечные спазмы, парестезии, тетания, боли в костях и суставах, расстройства кишечника, хрупкость и ломкость ногтей, непереносимость жары, головные боли, сухость кожи и ее повышенная травматизация, зябкость, выпадение волос, тошнота, проблемы с зубами, нейропатия, чувствительность к солнцу, отеки, проблемы с дыханием, снижение слуха, «мозговой туман» (летаргия), невозможность концентрировать внимание, забывчивость, нарушение сна, тревожность, страх, внутреннее беспокойство, снижение настроения (грусть, депрессия).
Формы
По характеру течения выделяют следующие формы заболевания – острая, хроническая и латентная (скрытая форма).
В зависимости от причин, гипопаратиреоз классифицируют:
- Послеоперационный гипопаратиреоз.
- Аутоиммунный гипопаратиреоз.
- Генетический изолированный гипопаратиреоз.
- Гипопаратиреоз в составе поликомпонентных генетических синдромов.
- Другие формы гипопаратиреоза (нарушение обмена магния и др.).
- Идиопатический гипопаратиреоз.
Причины
По этиологическим причинам выделяют гипопаратиреоз вследствие дефицита паратгормона и функциональный гипопаратиреоз вследствие периферической резистентности тканей к действию гормона.
Дефицит развивается в результате повреждения железы, врожденного гипопаратиреоза, операции на органах шеи (постоперационный), после радиотерапии органов шеи или радиойодтерапии, аутоиммунного поражения (изолированного или ассоциированного с полигландулярным синдромом), инфильтрации паращитовидных желез опухолью, гранулематозных заболеваний или болезней накопления (болезнь Вильсона, гемохроматоз); повреждения железы при тиреоидите Риделя; наследственных поражений в рамках генетических синдромов, ассоциированных с гипопаратиреозом (ДиДжорджи, CHARGE, Кенни-Каффи, Санъяд-Сакати, HDR и др., гены - TBX1, NEBL, GATA3, TBSE, FAM111A, CHD7, SEMA3E), нарушения митохондриального генома, изолированного повреждения генов, ответственных за развитие паращитовидной железы (PTH, GCM2, SOX3), при аутосомно-доминантной гипокальциемии типа 1 (ген CASR) и типа 2 (ген GNAS11), наличии активирующих анти-CaSR антител; при хронической гипо- и гипермагниемии.
Функциональный гипопаратиреоз (псевдогипопаратиреоз) развивается вследствие генетических дефектов в пострецепторном сигналинге (гены- GNAS, STX16, NESP55, PRKAR1A, PDE4D).
Причиной повреждения паращитовидных желёз чаще всего является их случайное удаление или нарушение кровоснабжения во время операций на щитовидной железе.
Методы диагностики
Диагностика гипопаратиреоза основана на жалобах больного, данных анамнеза, объективного осмотра, лабораторных и инструментальных методов обследования.
После операций на щитовидной железе обязательно контролируют анализы крови на предмет возможного повышения фосфора, снижения кальция и паратгормона - с целью своевременного выявления гипопаратиреоза.
Лабораторная диагностика болезни основана на установлении гипокальциемии (снижение содержания общего кальция или ионизированного кальция) в сочетании с пониженным содержанием паратгормона в крови.
При подозрении на наличие гипопаратиреоза для исключения вторичных причин гипокальциемии рекомендуется определение уровней магния, 25-ОН витамина D, неорганического фосфора и креатинина с расчетом скорости клубочковой фильтрации.
В ряде случаев при диагностике гипопаратиреоза прибегают к генетическому консультированию. Выделяют генетические варианты изолированного гипопаратиреоза, которые условно могут быть разделены на три основные группы. В первую группу входят заболевания, характеризующиеся нормальным развитием паращитовидной железы, но нарушенной секрецией паратиреоидного гормона. К данной группе относится аутосомно-доминантная гипокальциемия, в основе которой лежат активирующие точечные мутации гена CASR. К другим наследственным форма гипотиреоза относят - синдром ДиДжорди 1 типа, ген TBX1; синдром ДиДжорджи 2 типа, ген NEBL; синдром Кенни-Каффи 1 типа, ген TBCE; синдром Кенни-Каффи 2 типа, ген FAM111A; HDR-синдром, ген GATA3; аутосомнодоминантная гипокальциемия 2 типа, ген GNA11 и другие. Пациентам с изолированным гипопаратиреозом неясной этиологии, возникшим после первого года жизни, рекомендуется исследование гена AIRE для исключения аутоиммунного полигландулярного синдрома 1-го типа.
Основные используемые лабораторные исследования:
- Паратгормон (паратиреоидный гормон) – снижен.
- Кальцитонин – снижен.
- Общий кальций в крови –снижен.
- Ионизированный кальций – снижен.
- Фосфор в крови – повышен.
- Витамин D (25-OH витамин D).
- Щелочная фосфатаза.
- Магний в крови – снижен.
- Экскреция кальция с мочой (определяется в суточной моче) – снижение.
- Фосфор в моче – снижен.
Дополнительные используемые лабораторные исследования:
- Определение скорости клубочковой фильтрации.
- Генетические исследования, мутации гена CASR (семейный гипопаратиреоз).
- Гистологическое исследование биопсийного материала паращитовидной железы.
Основные используемые инструментальные исследования:
- Ультразвуковое исследование паращитовидных желез.
- Компьютерная томография (КТ) почек.
- Рентгеноденситометрия (рентгенография костей черепа, грудной клетки, костей таза, конечностей).
- КТ головного мозга (выявлении кальцификации базальных ганглиев).
- Электрокардиография (ЭКГ).
- Офтальмоскопия (оценка риска развития катаракты).
- КТ забрюшинного пространства.
Лечение
Лечение гипопаратиреоза проводится под наблюдением врача-эндокринолога.
Назначается диета с повышенным содержанием кальция и магния, но с пониженным содержанием фосфора. Это достигается включением в рацион питания молочных продуктов, фруктов и овощей. При необходимости назначаются препараты кальция. В рационе также должно быть много продуктов, содержащих витамин D2 (яичный желток, печень, рыбий жир). Для активации выработки витамина в организме рекомендуются солнечные ванны или ультрафиолетовое облучение. При необходимости данный витамин принимается дополнительно в виде препаратов. В период обострения заболевания необходим полный отказ или резкое ограничение мясных продуктов.
Для профилактики судорог могут быть назначены противосудорожные препараты.
В случае развития гипокальциемического криза внутривенно вводится раствор глюконата кальция.
Осложнения
Наиболее опасными осложнениями гипопаратиреоза являются развитие судорог, связанное со снижением уровня кальция в крови, и гипокальциемического криза.
Профилактика
Профилактика гипопаратиреоза (как осложнения хирургического вмешательства на щитовидной железе) является лечение токсического зоба не хирургическим методом, а при применении лучевой терапии радиоактивный йодом. В случае операции применяется щадящая оперативная техника.
Очень важен также послеоперационный период – необходимо избежать развития послеоперационных инфильтратов и спаек, которые могут в дальнейшем нарушить кровоснабжение и вызвать гибель паращитовидных желез.
Какие вопросы следует задать врачу
В чем главная опасность гипопаратиреоза?
Какие анализы нужно сдать, чтобы выявить наличие гипопаратиреоза?
Как нужно изменить образ жизни и питание?
Советы пациенту
Пациентам с гипопаратиреозом необходимо соблюдать молочно-растительную диету, обогащенную кальцием и обедненную фосфором, без мясных продуктов, а также находиться на диспансерном учете для осуществления контроля за содержанием кальция и фосфора в костях и крови.
Использованные источники
Читайте также