Себорея, или себорейный дерматит – это распространенное дерматологическое заболевание, характеризующееся воспалительным поражением кожи в результате повышения выработки и изменения качественного состава кожного сала. С клинической точки зрения себорейный дерматит проявляется образованием гиперемированных, отечных очагов, покрытых жирными чешуйко-корками, имеющими желтоватый цвет и сопровождающихся зудом. В этой статье мы поговорим о себорее кожи с точки зрения причин и лечения.
Почему возникает себорейный дерматит?
Точные причины развития себорейного дерматита на сегодняшний день не установлены.
Известно, что в основе возникновения данной болезни лежат активация липофильного дрожжевого гриба Malassezia spp., повышенная выработка кожного сала и изменение его качественных характеристик.
Как известно, липофильные дрожжевые грибы присутствуют на коже большинства людей. Однако при нормальном функционировании иммунной системы они находятся в «спящем» состоянии и не доставляют человеку каких-либо проблем. Ситуация меняется при активации условно-патогенной флоры.
Активацию грибковой флоры и изменение качественного состава кожного сала могут спровоцировать психоэмоциональные перенапряжения и стрессы, различные иммунные и эндокринные нарушения, прием некоторых видов лекарственных препаратов, чрезмерные физические нагрузки и многое другое. Замечено, что это заболевание нередко развивается у людей, страдающих от ВИЧ-инфекции.
Принципы лечения себорейного дерматита
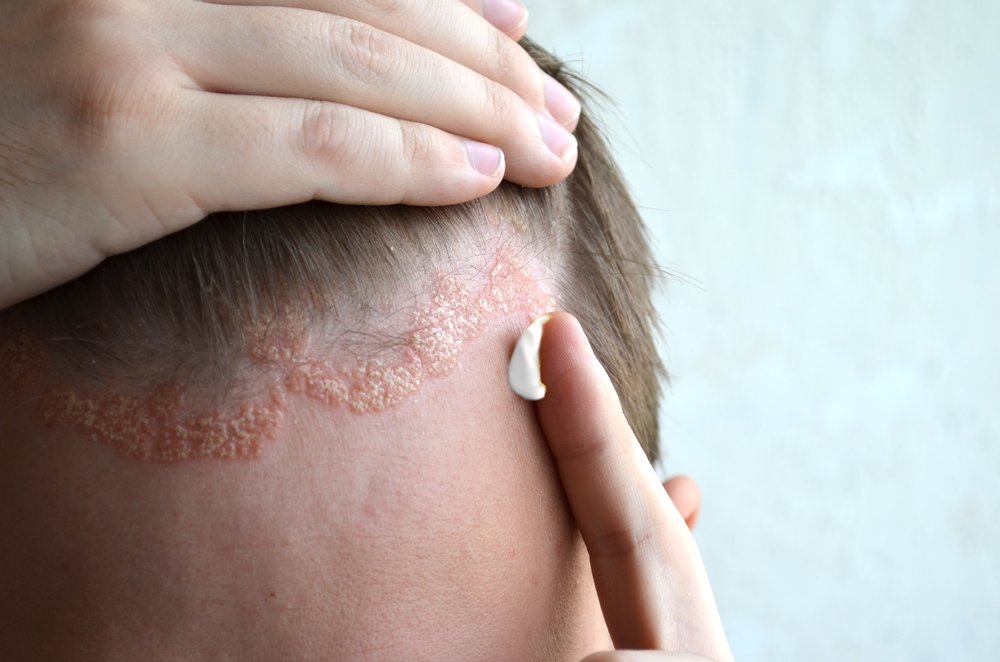
Лечение себорейного дерматита должно быть комплексным. В первую очередь, назначается специальная сбалансированная гипоаллергенная диета.
Проводимая терапия направлена на регресс высыпаний, элиминацию грибковой флоры, устранение зуда, профилактику вторичного бактериального инфицирования.
Прежде всего, назначаются местные препараты. Сюда относятся противогрибковые средства в виде кремов или шампуней, например, кетоконазол или бифоназол.
При выраженном воспалительном процессе, сопровождающемся яркой гиперемией и мокнутием, показано использование топических глюкокортикостероидов, имеющих среднюю или высокую степень активности. В качестве примера можно привести бетаметазон или гидрокортизон.
В качестве альтернативы топическим глюкокортикостероидам рассматриваются препараты на основе пиритиона цинка. В 2020 году ученые из Московского научно-практического центра дерматовенерологии и косметологии опубликовали работу, по результатам которой было установлено, что терапия препаратами цинка пиритиона в сочетании с увлажняющими шампунями демонстрирует значимые результаты уже через три недели применения и позволяет добиться стойкой ремиссии, улучшить качество жизни пациентов при длительном лечении.
Для профилактики вторичного инфицирования показана обработка воспалительных очагов антисептическими растворами.
При присоединении вторичной бактериальной инфекции применяются местные антибактериальные средства в виде мазей, кремов или аэрозолей.
Кроме этого, при выраженном зуде назначают антигистаминные препараты.
Необходимо заметить, что любые лекарственные средства могут использоваться только после консультации с врачом.