Число бесплодных браков в нашей стране очень большое, более 15%. Официально зарегистрировано более пяти миллионов пар, которые не могут иметь детей, и их брак признан бесплодным.
Выделяется бесплодие мужское и женское. Причем растет количество бездетных пар по причинам как женского, так и мужского бесплодия. Из этого количества пар более половины нуждаются в проведении вспомогательных репродуктивных технологий. Их основой является экстракорпоральное оплодотворение. Сокращенно принято называть этот способ лечения бесплодия — ЭКО.
Что такое беременность методом ЭКО?

Беременность после ЭКО наступает в результате переноса в женскую матку эмбриона, полученного путем искусственного оплодотворения женских половых клеток мужской спермой вне тела человека.
Это очень серьезный шаг, к которому прибегает пара. Необходимо помнить, что стопроцентных гарантий успешного экстракорпорального оплодотворения никто дать не может. Успех ЭКО зависит от очень многих факторов.
Суть метода ЭКО
Суть метода ЭКО состоит в том, что нужно получить человеческий эмбрион вне организма матери, а затем его пересадить в полость матки, где будет происходить дальнейшее его развитие до самих родов.
После того как пара будет полностью обследована и готова к процедуре ЭКО, ей предстоит пройти несколько этапов этой сложной и длительной процедуры.
- Женщине проводится стимулирование суперовуляции для получения нескольких яйцеклеток. В некоторых случаях этот этап опускается.
- Получение половых клеток обоих супругов или забор донорского материала.
- Оплодотворение яйцеклеток спермой или же искусственное введение сперматозоидов под оболочку яйцеклеток.
- Перенос полученных эмбрионов (зародышей) в матку.
- Подтверждение факта беременности.
Каждый этап ЭКО имеет свои особенности и сложности.
Чем отличается ИКСИ от стандартного ЭКО?
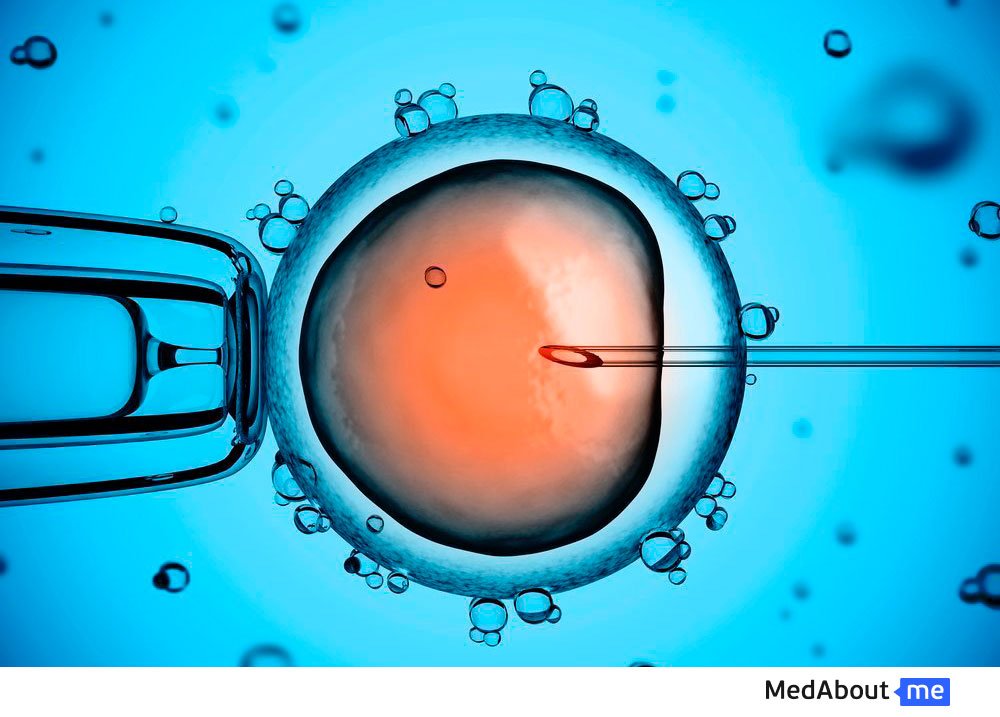
Суть стандартного ЭКО: оплодотворение яйцеклеток спермой супруга или же донора происходит вне женского организма, а затем полученный эмбрион переносится в матку матери.
Различается отдельная разновидность ЭКО, которая называется ИКСИ. Расшифровывается ИКСИ по первым буквам английской аббревиатуры ICSI — IntraCytoplasmic Sperm Injection. Особенность ИКСИ в том, что сперматозоид искусственно вводится под оболочку женской половой клетки. Для этого используют специальную микроиглу. Такой метод ЭКО позволяет стать отцами тем мужчинам, у которых выявлены качественные и количественные патологии сперматозоидов.
Важно пройти генетическое обследование мужчине перед процедурой ИКСИ. Ведь некоторые генетические аномалии как раз и мешают нормальному спермогенезу. Такое обследование делается для того, чтобы выяснить, нет ли риска передачи генетической болезни ребёнку.
Иногда после неудачного ЭКО обычным способом, применение метода ИКСИ позволяет добиться положительных результатов.
Разновидности ЭКО
Когда пара, обратившаяся в лечебное учреждение по поводу бесплодия, получает вердикт от врачей, что единственным шансом стать родителями является применение вспомогательных репродуктивных технологий, перед ними встает немало вопросов. Один из них в том, какое бывает ЭКО?
ЭКО с использованием собственных половых клеток
Чаще всего при ЭКО используют половые клетки супругов, как мужские, так и женские. Этот метод наиболее популярен, так как помогает стать родителями многим парам. Причем ребёнок будет генетически связан с ними.
Половые клетки забирают у обоих родителей, культивируют, при необходимости замораживают. Процесс оплодотворения контролируется эмбриологом. Полученные эмбрионы впоследствии подсаживают в матку к генетической или суррогатной матери.
ЭКО с использованием донорских яйцеклеток
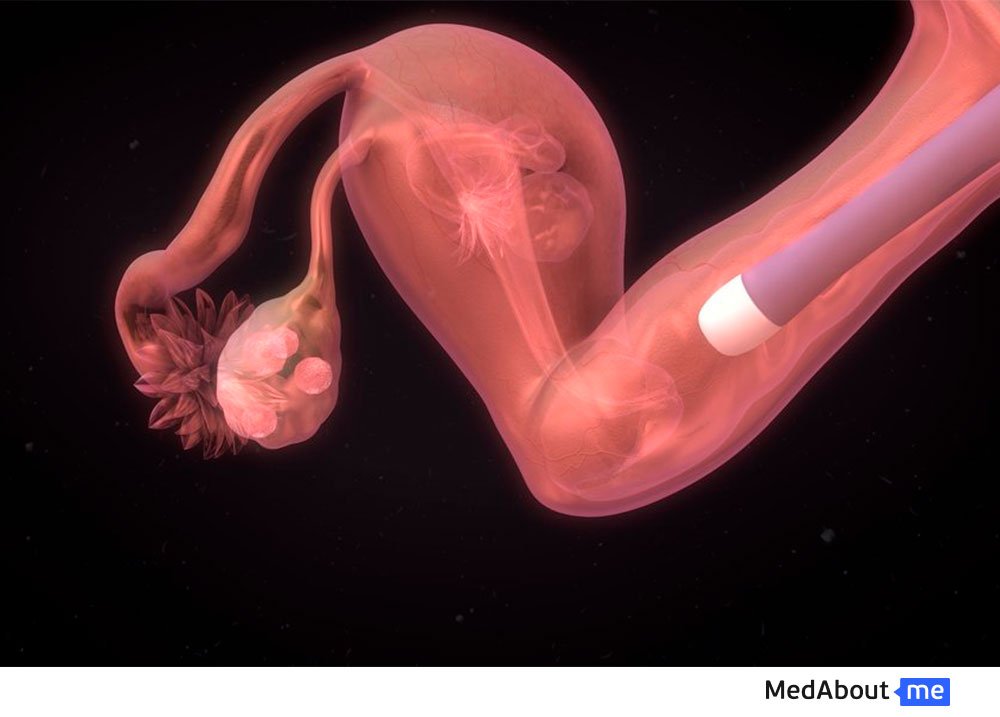
Возможно проведение ЭКО с применением донорских яйцеклеток. Их используют в том случае, когда у самой бесплодной женщины невозможно забрать собственные ооциты или же, если они неполноценны, а также при некоторых генетических болезнях женщины и эндокринных заболеваниях.
Иногда к ЭКО с использованием донорских яйцеклеток прибегают после нескольких неудачных ЭКО со своими ооцитами.
Донором яйцеклеток может стать здоровая женщина в возрасте до 35 лет, у которой есть хотя бы один здоровый ребёнок. Перед забором яйцеклеток ей назначаются гормональные препараты, которые стимулируют созревание нескольких ооцитов.
В некоторых случаях донором выступает родственница или подруга семьи. В других случаях донор анонимный. Будущая мама может лишь узнать ее цвет волос, глаз, антропометрические данные. О стоимости донорства яйцеклеток и деталях данной процедуры можно получить информацию в центрах репродуктивных технологий.
ЭКО с использованием донорских сперматозоидов
По желанию женщины можно использовать сперму донора для ЭКО. К этому прибегают женщины, не состоящие в браке, а также пары, у которых сперматозоиды супруга признаны неспособными к оплодотворению. Иногда в семье есть генетические болезни, которые передаются по мужской линии. В этом случае можно тоже использовать сперму донора, чтобы снизить риск рождения больного малыша.
На использование донорской спермы для ЭКО в парах, состоящих в браке, обязательно требуется письменное согласие супруга.
Донором спермы может стать здоровый мужчина в возрасте от 20 до 40 лет, который заполняет подробную анкету и проходит медицинское обследование. Предпочтение отдается внешне привлекательным донорам. Персональные данные доноров являются медицинской тайной, так же как и тех лиц, которые ею воспользовались. Информацию о том, сколько стоит донорская сперма, можно получить в клинике, занимающейся вопросами репродуктивных технологий.
ЭКО и суррогатное материнство

Суррогатное материнство предполагает перенос эмбриона ЭКО в матку женщины-добровольца. Родившийся в результате такой беременности ребёнок передается своим генетическим родителям. Это закреплено законодательно.
Раньше существовал другой вид суррогатного материнства, когда генетическая мать отдавала своего ребёнка (безвозмездно или за вознаграждение) бездетной паре.
Суррогатное материнство является выходом их ситуации для тех женщин, которые не могут выносить беременность самостоятельно. Иногда суррогатной матерью становится родственница пары или их близкая подруга.
Можно использовать как свои, так и донорские половые клетки для ЭКО с участием суррогатной матери. Однако сама сурмама не может быть донором яйцеклетки.
Весь комплекс психологических, юридических и медицинских услуг можно получить в клиниках суррогатного материнства, специалисты которых будут сопровождать участников этого процесса на всех этапах ЭКО.
Суррогатное материнство является очень дорогой услугой. В среднем в нашей стране материальное вознаграждение для женщины, согласившейся стать суррогатной матерью, составляет от 500 до 900 тысяч рублей. Как правило, деньги она получает не одной суммой, а ежемесячными выплатами. Обследование сурмамы, ведение беременности и родов обычно оплачиваются отдельно, помимо основного материального вознаграждения.
Подготовка к ЭКО
Пациентам, обратившимся к врачам-репродуктологам, предстоит пройти очень обширное обследование перед тем, как попасть в программу ЭКО. Не нужно бояться этих анализов и осмотров врачей, ведь возможно результаты полученных анализов и исследований помогут найти причину бесплодия и подобрать правильное и эффективное лечение. Стоит отметить, что мужчина проходит гораздо меньше обследований перед ЭКО, чем его супруга.
Учитывая большой перечень необходимых диагностических процедур перед ЭКО, стоимость их в сумме оказывается немаленькой. Поэтому есть смысл обратиться в поликлинику по месту жительства и сдать там бесплатно те анализы, которые выполняет лаборатория при данном лечебном учреждении.
Какие обследования необходимы перед процедурой ЭКО?

Перечень обследований и консультаций специалистов пред применением экстракорпорального оплодотворения может немного варьировать в разных клиниках. Врач перед ЭКО обязательно информирует об этом своих пациентов. Некоторые обследования обязательны в любом случае, другие лишь по показаниям. Кроме того, часть исследований делается только перед первым ЭКО. Другие же приходится повторять перед каждой попыткой.
Перед тем, как сдавать анализы, нужно уточнить, как долго они действительны. Сначала стоит сдать те, срок действия которых большой. В последнюю очередь сдавать те анализы, показатели которых должны быть «свежими» перед процедурой ЭКО.
Какие же диагностические процедуры чаще всего предстоит пройти будущим родителям?
- Сдать кровь на общий анализ, биохимический и гормональный профили, коагулограмму (исследование свертывания крови).
- Определить группу крови и резус-фактор.
- Исследовать кровь на вирусные гепатиты, сифилис, вирус иммунодефицита человека (ВИЧ-инфекцию).
- Определить уровни некоторых гормонов в кровотоке.
- Сдать мочу на общий анализ.
- Исследовать сперму будущего папы.
- Пройти флюорографическое обследование.
- Проверить у себя на наличие инфекций, способных впоследствии повлиять на развивающуюся беременность (мазок из влагалища, определение антител в крови, различные посевы и др.).
- Исследовать с помощью УЗИ органы малого таза, а по показаниям и другие внутренние органы и железы внутренней секреции.
- Сделать электрокардиограмму (ЭКГ).
- По показаниям назначается гистероскопия (осмотр матки изнутри с помощью специальной аппаратуры).
Консультация каких врачей перед ЭКО необходима?
Перечень специалистов, которые осматривают женщину (а иногда и мужчину) перед ЭКО варьирует в каждом конкретном случае. Осмотр каких врачей перед ЭКО чаще всего требуется при обращении к вспомогательным репродуктивным технологиям?
-
Терапевт.
Осматривает пациентов на предмет хронических и острых заболеваний, корректирует лечение болезней. Направляет женщину или ее супруга при необходимости к более узким специалистам.
-
Эндокринолог.
Выявляет заболевания у супругов, препятствующие наступлению беременности естественным путем, определяет возможность у женщины к вынашиванию малыша и др.
-
Генетик.
Консультирует будущих родителей по возможным рискам рождения ребёнка с отклонениями в генетическом фонде.
Желательно пройти этих специалистов в тех клиниках, где будет делаться ЭКО, так как они имеют огромный опыт работы с пациентами по данному профилю и хорошо ориентируются в том, на что обратить особое внимание.
Стимуляция суперовуляции
В норме у женщин за один менструальный цикл созревает всего одна яйцеклетка. Редко бывает иначе. Чтобы повысить шансы на успех при ЭКО, требуется получить несколько яйцеклеток от матери. Это достигается путем применения женщиной гормональных препаратов. Называется такой процесс стимуляцией суперовуляции.
Данный этап проходит под контролем состояния внутреннего слоя матки. Выбор схемы стимуляции суперовуляции делается врачом индивидуально. Он бывает длинным и коротким по длительности. Чаще всего длительность этого этапа составляет от 8 до 12 дней.
Получение биологического материала для ЭКО
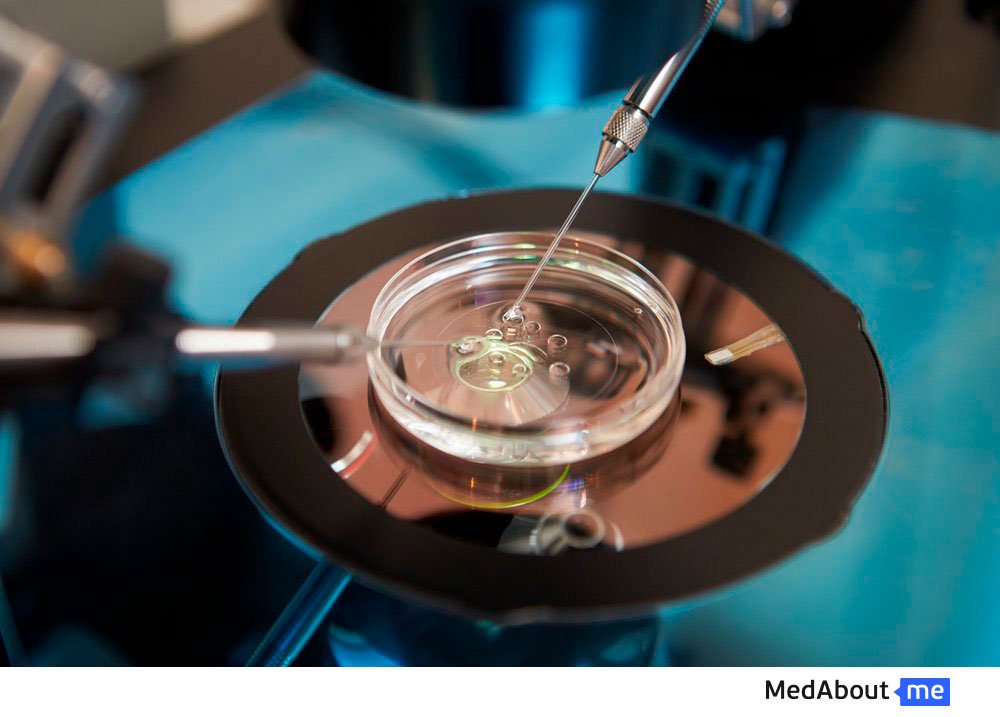
Для процедуры ЭКО требуется получение биологического материала, которым являются мужские и женские половые клетки.
-
Получение яйцеклеток.
Забор яйцеклеток для ЭКО осуществляет врач в стерильных условиях под обезболиванием женщины. Пациентка располагается в гинекологическом кресле. Врач вводит во влагалище специальную иглу и под контролем ультразвукового исследования пунктирует (прокалывает) фолликулы яичников.
В некоторых случаях данный способ забора биологического материала невозможен. Тогда применяется метод лапароскопии для проведения пункции фолликулов. Полученные яйцеклетки культивируются на средах с питательными веществами.
-
Получение спермы.
Забор спермы производится в тот же день, что и забор яйцеклеток. Это можно сделать двумя способами: мастурбация или прерванный половой акт. В случае выбора второго способа получения спермы необходимо использовать презерватив, но только без смазки и спермицидов. Иногда у мужчин нарушена способность к эякуляции. В этой ситуации сперматозоиды можно получить путем проведения пункции придатка яичка. Мужская сперма перед оплодотворением культивируется на питательной среде и подвергается центрифугированию.
После того, как половые клетки для проведения ЭКО будут получены, они отправляются в эмбриологическую лабораторию. Там происходит их очищение от примесей.
Оплодотворение можно провести в течение шести часов после получения половых клеток. Если же этого не делается сразу, то можно заморозить биологический материал. Жизнеспособность половых клеток не зависит от того, подвергались ли они заморозке. Кроме того, замораживание помогает сохранить биологический материал для последующих попыток, если первое ЭКО было неудачным.
Оплодотворение и перенос эмбрионов при ЭКО
Оплодотворение с последующим переносом эмбрионов для ЭКО являются ведущим этапом всей процедуры.
Как происходит оплодотворение при ЭКО?
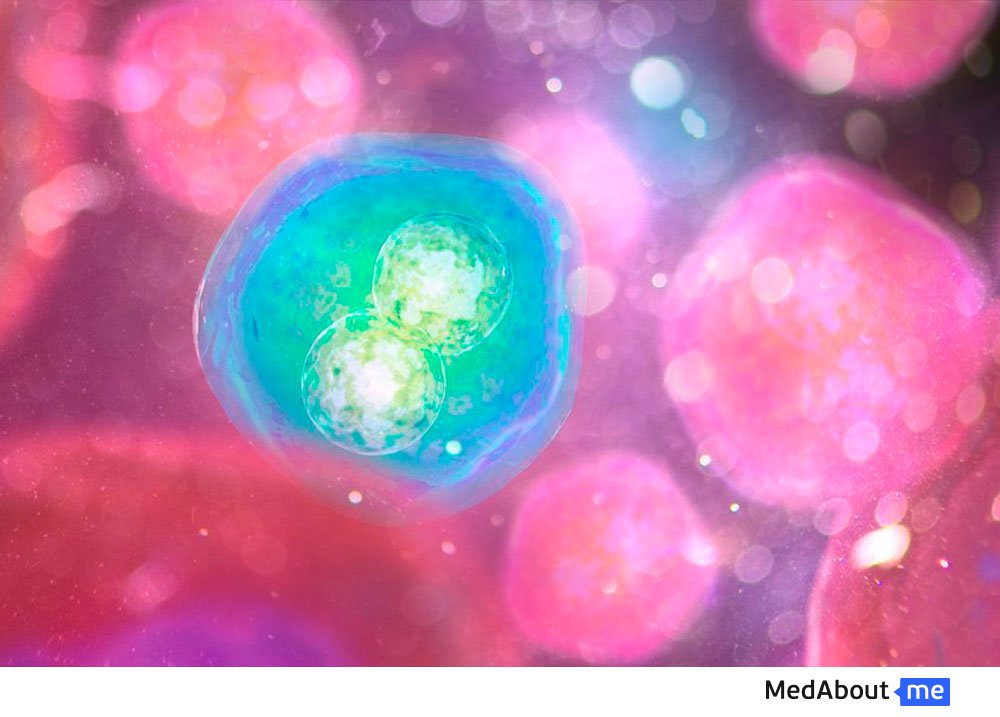
При ЭКО оплодотворение яйцеклеток спермой супруга происходит вне женского организма. Поэтому детей после ЭКО нередко называют «детьми из пробирки».
Для того чтобы произошло оплодотворение при ЭКО половые клетки (яйцеклетки и раствор со сперматозоидами) помещаются в специальный контейнер с питательной средой. Этот контейнер переносится в инкубатор, в котором созданы условия, близкие к естественной среде. Спустя несколько часов происходит слияние воедино половых клеток родителей.
Если такое слияние не произошло, то сперматозоид вводится искусственным путем под оболочку яйцеклетки (ИКСИ).
Наблюдение за оплодотворенными яйцеклетками необходимо для того, чтобы выбрать самые лучшие для ЭКО. Лучшими являются те, которые хорошо делятся. Можно заморозить избытки оплодотворенных яйцеклеток (криоконсервация). Они могут пригодиться для последующих процедур, если текущее ЭКО оказалось неудачным.
На какой неделе после ЭКО эмбрионы переносятся в матку?
Для женщин, решившимся на беременность методом ЭКО, неделя переноса эмбрионов в матку является очень волнительной. Ведь, в том числе от того, насколько удачно будет проделан этот этап, зависит исход всей процедуры. На какой же неделе процедуры ЭКО производится перенос эмбрионов в матку?
Это происходит обычно на первой неделе ЭКО, точнее, на сроке развития эмбриона 3-5 суток. Стадия его развития на данном этапе называется бластоцистой. Размер зародыша в это время составляет 0,14 мм.
Такой срок выбран по результатам многочисленных исследований, указывающий на то, что именно на стадии бластоцисты при ЭКО эмбрион приживается лучше всего в организме женщины. Для того чтобы успешно произошла имплантация, нужен трофобласт, а у зародыша на стадии бластоцисты он есть.
Иногда перед переносом эмбрионов в матку при ЭКО проходит неделя после слияния половых клеток. То есть, процедура подсадки зародышей происходит на 7-8 день непосредственно после оплодотворения при ЭКО. Размер эмбриона на данном сроке составляет около 0,3 мм.
Выбор времени переноса при ЭКО эмбрионов делается индивидуально. При этом учитывается тот факт, сколько яйцеклеток удалось оплодотворить, и сколько их них продолжило свое дальнейшее деление.
Как проводится перенос эмбрионов при ЭКО в матку?
Каким же образом при ЭКО эмбрион переносится в матку? Как и любая другая процедура при ЭКО, перенос эмбрионов осуществляется в стерильных условиях с соблюдением всех санитарных правил. Женщина для подсадки эмбрионов после ЭКО располагается в гинекологическом кресле. Она находится в сознании и испытывает при этом незначительные ощущения, похожие на те, которые она уже испытывала ранее при обычном гинекологическом осмотре. Некоторые женщины описывают свои ощущения, как легкий дискомфорт.
Сначала врач вводит во влагалище гинекологические зеркала. После этого через канал шейки матки заводится катетер (тонкий и гибкий), через который происходит собственно перенос эмбрионов.
Врачи говорят будущим мамам, что самое лучшее перед ЭКО — не нервничать, расслабиться, не напрягать мышцы живота.
Чтобы шансы того, что после ЭКО наступит беременность, стали выше, после процедуры пересадки эмбрионов нужно отдохнуть и полежать пару часов. Домой женщину отпускают в тот же день, когда происходит перенос эмбрионов. Очень хорошо, если у нее будут сопровождающие и те, кто помогут ей дома отдохнуть и расслабиться.
Диагностировать беременность после ЭКО можно тогда, когда завершится имплантация зародыша в слизистую оболочку матки (в эндометрий). Это случается на второй-третий день после переноса эмбрионов. Если ориентироваться на дни менструального цикла женщины, то это происходит обычно на 7-10 день после овуляции.
Если в день имплантации эмбрионов у женщины появляются незначительные кровянистые выделения, то это нормально. Это вызвано тем, что повреждается внутренний слой матки при внедрении в него плодного яйца. Помимо выделений некоторые будущие мамы ощущают металлический привкус во рту, головокружение, слабость, легкую болезненность внизу живота. Четких доказательств, что эти ощущения вызваны имплантацией эмбрионов, нет.
Для лучших результатов ЭКО женщине рекомендуется хорошо питаться, не заниматься чрезмерными физическими нагрузками, больше отдыхать, высыпаться, носить свободную одежду, воздержаться от принятия ванны. Если соблюдать все рекомендации врачей, ЭКО с большей вероятностью будет успешным.
Достоверным признаком того, что беременность после ЭКО наступила, является повышение концентрации хорионического гонадотропина человека (ХГЧ) в крови будущей мамы.
Сколько эмбрионов после ЭКО переносятся в матку?
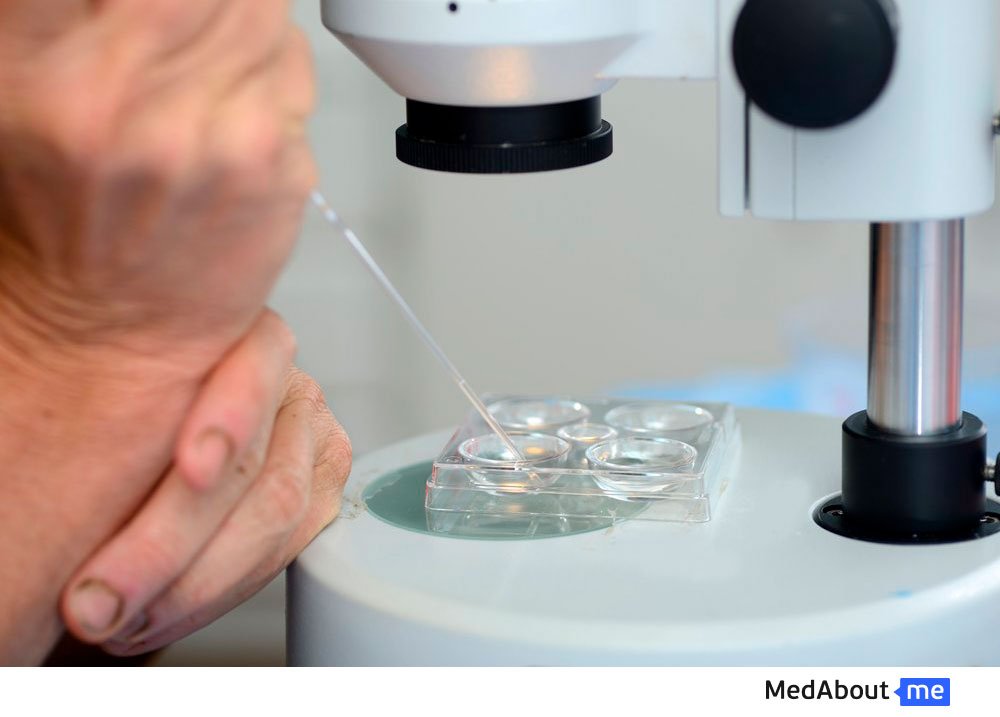
Чтобы с наибольшей долей вероятности наступила после ЭКО беременность, в матку подсаживают несколько эмбрионов. Существуют рекомендации, свидетельствующие о том, что не стоит переносить в матку больше четырех эмбрионов после ЭКО. Это обусловлено тем, что после ЭКО беременность несколькими плодами чревата осложнениями.
Помимо этого, редукция эмбрионов после ЭКО, которые являются лишними, — не безопасная процедура, а грозящая осложнениями. Как правило, в России в матку осуществляется перенос после ЭКО двух эмбрионов.
Редукция эмбрионов после ЭКО
Процедура ЭКО подразумевает под собой подсадку нескольких эмбрионов женщине в большинстве случаев. Чаще всего переносят два эмбриона. В том случае, если определится развитие более трех эмбрионов после ЭКО в матке, то делается операция удаления лишних зародышей. По-другому этот процесс называется редукцией эмбрионов. Чем больше плодов развивается в матке, тем больше риск, что дети после ЭКО рождаются недоношенными и с отклонениями в состоянии здоровья. То есть, редукция эмбрионов при ЭКО, является мерой вынужденной, направленной на оптимизацию течения многоплодной беременности.
Идет постоянное совершенствование метода редукции лишних эмбрионов для того, чтобы снизить число осложнений после этой процедуры. Делается это в первом триместре беременности.
Сначала лишние зародыши извлекали из полости матки через ее шейку. Редукции подвергалось то плодное яйцо, которое находилось в матке ниже остальных. Но этот способ отличался травматичностью и большим числом осложнений.
Сейчас используют другие способы удаления лишних зародышей из матки. Сделать это можно через задний свод влагалища (трансвагинально) или же через переднюю брюшную стенку (трансабдоминально).
Специальная аппаратура помогает контролировать столь ответственный процесс.
После ЭКО суть процедуры редукции эмбрионов состоит в том, что длинной иглой введенной в полость матки, необходимо разрушить органы грудной клетки эмбриона до полной остановки работы его сердца.
Отличается ли эмбрион естественного зачатия от эмбриона при ЭКО?
Этот вопрос волнует многих будущих родителей. На самом деле, отличий между эмбрионом, образовавшимся после естественного зачатия, и эмбрионом после ЭКО нет. Но стоит учесть тот факт, что для ЭКО в некоторых случаях используются изначально неполноценные половые клетки. Эта неполноценность при ЭКО встречается чаще, чем при обычном зачатии. Поэтому эмбрионы после ЭКО с чаще имеют пороки развития и хромосомные аномалии по сравнению с зародышами от естественного зачатия.
Что такое предимплантационная диагностика?
Можно ли заранее предугадать, будут ли дети после ЭКО у пары здоровыми? На 100% предсказать это невозможно. Однако существует предимплантационная диагностика эмбрионов при ЭКО, которая проводится перед тем, как переносить их в полость матки. Эта диагностика позволяет определить наличие или отсутствие у эмбрионов серьезных генетических отклонений.
После того как стали применять этот метод обследования эмбрионов, число спонтанных прерываний беременности после ЭКО стало значительно ниже среди тех семейных пар, где один из генетических родителей является носителем патологического гена, вызывающего хромосомные отклонения, по сравнению с теми парами, которые имеют аналогичные проблемы, но не воспользовавшиеся услугой предимлантационной диагностики.
Участие в программе ЭКО

Безуспешные попытки завести ребёнка естественным образом толкают родителей на столь ответственный шаг — обращение к вспомогательным репродуктивным технологиям. Программа ЭКО многоступенчатая, и требует вовлечения в процесс многих специалистов.
В большинстве центров репродуктивных технологий работают следующие специалисты: акушеры-гинекологи, эмбриологи, эндокринологи, урологи, андрологи и репродуктологи. Эти специалисты постоянно учатся, развиваются и обмениваются опытом, чтобы дать шанс отчаявшимся бездетным парам познать радость материнства и отцовства.
Показания к участию в программе ЭКО
Для того чтобы женщине можно было сделать ЭКО, к этой процедуре у нее должны быть строгие показания, такие как:
- Нарушение проходимости маточных труб или их отсутствие, что привело к бесплодию.
- Неэффективность лечения бесплодия другими методами или в той ситуации, когда проще сделать ЭКО, чем лечить его причину.
- Иммунологические причины бесплодия: выявление антиспермальных антител.
- Невозможность мужчины зачать ребёнка естественным способом, когда требуется проведение метода ИКСИ.
- Отдельные заболевания женских половых органов, ставшие причиной бесплодия, К ним относятся синдром поликистозных яичников, эндометриоз и другие болезни,
Противопоказания к процедуре ЭКО

Как и к любой медицинской процедуре, к ЭКО есть противопоказания:
- Наличие у женщины аномалий матки, при которых эмбриону после ЭКО невозможно прикрепиться к эндометрию.
- Наличие злокачественных новообразований в организме на момент обращения и в анамнезе (в прошлом).
- Доброкачественные опухоли, которые располагаются в матке или в яичниках.
- Наличие текущих воспалительных процессов в организме, обострение хронических болезней.
- Некоторые болезни внутренних органов, при которых вынашивание беременности не рекомендуется вообще.
- Некоторые психические болезни матери.
Какие бывают осложнения процедуры ЭКО?
Экстракорпоральное оплодотворение имеет осложнения, как и любое другое вмешательство в организм человека. К отрицательным эффектам ЭКО можно отнести следующее:
- В некоторых случаях отмечаются аллергические реакции на лекарства, используемые для стимуляции яичников.
- Высокая частота развития многоплодных беременностей, которые имеют свои особенности течения.
- Развитие кистозных образований в яичниках вследствие их гиперстимуляции. Помимо этого часто возникают обменные и электролитные нарушения, сосудистые реакции, проблемы в системе свертывания крови и другие патологии.
- Развитие внематочной беременности (до 5% случаев).
Как принять участие в программе ЭКО?
Чтобы принять участие в программе ЭКО можно непосредственно обратиться в центр репродуктивных технологий, где пара сможет пройти полный комплекс обследований, узнать о причинах бесплодия и о том, возможно ли в их ситуации ЭКО, и какова вероятность его эффективности. Такой способ удобный, занимает меньше времени, но он самый затратный.
Можно принять участие в программе ЭКО другим способом. Это дешевле, но дольше по времени. Сначала нужно посетить женскую консультацию по месту жительства, пройти там максимально возможное количество исследований, требующихся при обращении в центры репродуктивных технологий. Затем обратиться в центр ЭКО уже с готовыми результатами анализов. Лечащий гинеколог подскажет, в какой центр лучше всего обратиться в каждом конкретном клиническом случае.
Можно ли сделать ЭКО бесплатно?

Программа ЭКО включает в себя большой перечень процедур и этапов, которые очень дорогие и не по карману многим семьям. Бывает ли бесплатное ЭКО? Законодательно в нашей стране существует бесплатное ЭКО по федеральной программе квот.
Еще три года назад бесплатно можно было сделать ЭКО тем парам, где бесплодие было вызвано только трубным фактором у женщин. Причем женщина должна была состоять в зарегистрированном браке. Лишь несколько центров в России участвовало в такой программе ЭКО. Естественно очередь на бесплатное ЭКО в таких центрах была большой.
С 2013 года бесплатное экстракорпоральное оплодотворение делается по полису обязательного медицинского страхования (ОМС). Условия стали проще, программа ЭКО стала более доступной, а именно:
- Можно участвовать в программе ЭКО бесплатно парам с разными формами мужского и женского бесплодия. Исключение составляют сложные смешанные формы и бесплодие с невыясненной причиной.
- Не обязательно состоять в официальном браке. Теперь бесплатно могут сделать ЭКО даже одинокие женщины и те пары, в которых один из партнеров является носителем вируса иммунодефицита человека.
- Выбор центров для бесплатного ЭКО стал шире. Теперь это делается в любом центре, который заключил договор с фондом обязательного медицинского страхования.
Кроме того, бесплатно можно сделать ЭКО по федеральной квоте. Однако тут можно столкнуться с некоторыми препятствиями. Во-первых, очередь на ЭКО по квоте может растянуться на несколько лет. Во-вторых, дается лишь одна попытка на одну квоту. Хотя потом пациентка снова сможет подать документы на получение квоты.
Некоторые женщины участвуют бесплатно в программах ЭКО за счет благотворительных конкурсов.
Основные этапы пары, чтобы попасть на ЭКО за счет средств ОМС:
- Посетить женскую консультацию, получить оттуда выписку из истории болезни, а также заключение врачебной комиссии о том, что пациентка нуждается в проведении процедуры ЭКО.
- Отправить пакет документов в региональную Комиссию по отбору пациентов, которые нуждаются в проведении процедуры ЭКО, за счет средств обязательного медицинского страхования.
- Выбрать центр репродуктивных технологий, который работает в рамках настоящей программы. Перечень центров предоставляет Комиссия по отбору пациентов. Место проживания и прописки не играет роли.
- Обратиться в выбранную клинику и обсудить детали предстоящей программы.
Стоит помнить, что бесплатно делаются лишь основные этапы программы ЭКО. Все дополнительные и вспомогательные манипуляции оплачивает пациент.
От чего зависит стоимость ЭКО?
Материальная составляющая процедуры ЭКО вызывает много вопросов у будущих родителей: какова стоимость ЭКО и от чего она зависит.
Что главным образом влияет на стоимость ЭКО?
- Выбор центра вспомогательных репродуктивных технологий. Играет роль и то, где географически расположен этот центр. Лучшее ЭКО делается в крупных столичных и областных центрах.
- Оснащенность этого центра и профессионализм врачей. Чем выше уровень клиники, тем больше шансов, что первое ЭКО окажется удачным, хотя это будет дороже, чем в других клиниках.
- Вид ЭКО. Будет ли это стандартное экстракорпоральное оплодотворение или же ИКСИ. Стоимость ЭКО при использовании ИКСИ увеличивается.
- Использование донорского биологического материала повышает стоимость ЭКО.
- Стоимость гормональных препаратов для стимуляции овуляции. Чем современнее препарат, тем он дороже. Однако и шанс того, что первое ЭКО после приема этих средств принесет положительный результат тоже больше.
- Будет ли проводиться предимлантационная диагностика эмбрионов?
- Играет роль также стоимость анализов и дополнительных обследований пары перед процедурой.
Таким образом, финальная стоимость ЭКО зависит от множества факторов. Поэтому уточнять ее лучше всего непосредственно в центре репродуктологии в каждом конкретном случае.
Примерная стоимость некоторых процедур и этапов ЭКО (может варьировать в разных клиниках):
- Первичное обращение к врачу репродуктологу стоит примерно 1-6 тысяч рублей.
- Стоимость препаратов для гормональной стимуляции различная, иногда достигает 80-90 тысяч рублей.
- Непосредственно экстракорпоральное оплодотворение стоит от 30 до 50 тысяч рублей. Метод ИКСИ обойдется дороже на 20-30 тысяч рублей.
- Перенос эмбрионов в матку обойдется в 50-80 тысяч рублей.
- Предимлантационная диагностика эмбрионов стоит также немало, достигая 50-90 тысяч рублей.
Существует ли очередь на ЭКО?
Очередь на ЭКО зависит от того, платно или бесплатно планирует его делать пара. При бесплатном ЭКО очередь может варьировать от месяца от нескольких лет. Очередь на ЭКО по полису ОМС отличается в разных центрах. Зависит эта очередь от того, насколько велико финансирование каждого конкретного центра и сколько бесплатных циклов экстракорпорального оплодотворения запланировано на год вперед.
Узнать информацию об этом можно непосредственно в конкретно выбранном центре, а также почитав отзывы пациентов на официальных сайтах данных медицинских учреждений.
Что делать, если первое ЭКО не принесло результата?

Неудачное ЭКО не означает того, что можно сдаться и бросить затею стать настоящими родителями. Зачастую приходится бороться годами и пробовать применить метод ЭКО несколько раз прежде, чем у пары родится малыш.
Неудачное ЭКО — это довод в пользу того, что будущих родителей нужно еще раз обследовать и как следует подготовить.
После того, как попытка ЭКО оказалась неудачной, необходимо снова встретится с врачом-репродуктологом и обсудить важные моменты, поискать причину неудачи. Особое внимание при анализе случившегося уделяется следующим моментам:
- Насколько правильно была подготовлена пациентка к ЭКО? Не было ли обострения хронических болезней на момент проведения процедуры?
- Насколько хорош был ответ организма на стимуляцию яичников? Есть ли смысл попробовать другую схему?
- Сколько яйцеклеток было оплодотворено? Насколько активны были сперматозоиды? Нет ли показаний для применения метода ИКСИ?
- Насколько хорошо шло развитие полученных эмбрионов?
- Каково было состояние эндометрия на момент переноса эмбрионов?
- Была ли имплантация эмбрионов, судя по тесту ХГЧ?
- Какие еще обследования стоит повторить или сделать впервые перед следующей попыткой ЭКО?
- Требуется ли лечение каких-либо состояний у пациентки перед следующей попыткой ЭКО?
- Что стоит изменить в схеме ЭКО при повторной попытке, и когда ее можно начинать?
Большинство врачей не рекомендуют прибегать к повторной попытке ЭКО раньше трех месяцев после неудачи, хотя это можно делать и раньше (уже через месяц). Дело в том, что каждой паре нужно время, чтобы психологически пережить неудачу, собраться с силами на новую попытку.
Иногда следующая попытка ЭКО отодвигается на более длительный срок, что связано с диагностикой и лечением выявленных вновь проблем. Некоторые пары не скоро решаются на еще один шаг по материальным причинам.
Как часто попытка ЭКО оказывается неудачной?
Попытка ЭКО становится неудачной очень часто. В среднем, лишь у каждой четвертой пары после проведенного ЭКО появляется на свет малыш. В некоторых клиниках эффективность ЭКО достигает 50% и выше.
Известны случаи, когда женщине удавалось забеременеть естественным путем после неудачных попыток ЭКО или на этапе подготовки к процедуре.
Беременность и роды при ЭКО

Беременность после ЭКО имеет свои особенности, о которых должна знать каждая женщина, решившаяся на этот непростой шаг.
Особенности беременности после ЭКО
К особенностям течения беременности после ЭКО относят следующее:
- Нередко беременность спонтанно прерывается на раннем сроке. Примерно четвертая часть всех беременностей (иногда даже больше), наступивших после экстракорпорального оплодотворения, заканчивается именно таким образом.
- Во время вынашивания ребёнка повышается риск развития инфекционно-воспалительных процессов.
- Если приживутся все эмбрионы после ЭКО, то беременность будет многоплодной (двойнями, тройнями). При вынашивании нескольких малышей организм матери испытывает колоссальные нагрузки. Из-за этого часто обостряются хронические болезни, присоединяются гестозы, возникает плацентарная недостаточность и наслаиваются прочие патологические процессы и обменные нарушения.
- При наличии у матери слабости шейки матки (истмико-цервикальная недостаточность) повышается риск рождения маловесных и недоношенных детей после ЭКО.
- В том случае, если в оплодотворении при ЭКО взаимодействовали «неполноценные» половые клетки, то выше риск, что дети могут родиться с врожденными пороками развития или хромосомными аномалиями.
Особенности родов после ЭКО?

Какое родоразрешение является лучшим после ЭКО? Этим вопросом задаются практически все родители, воспользовавшиеся услугами репродуктивных технологий. Однозначный ответ дать невозможно, ведь способ родоразрешения врач после ЭКО выбирает исходя из индивидуальных особенностей пациентки, ее возраста, длительности бесплодия, а также от того, как протекала вся беременность в целом.
Однако большинство детей после ЭКО появляются на свет благодаря операции кесарева сечения. Это обусловлено тем, что часто беременность при ЭКО является многоплодной, женщины имеют различные заболевания и сопутствующие патологии. Кроме того, нередко беременность протекает с различными осложнениями.
Имеет значение также факт наличия детей в семье и их способ появления на свет.
По своей сути после ЭКО процесс вагинальных родов или техника операции кесарева сечения не отличаются от таковых при естественном зачатии.
Состояние здоровья родившихся после зачатия путем ЭКО детей
Состояние здоровья родившихся после ЭКО детей зависит от многих факторов. Что же больше всего влияет на то, здоровыми ли будут дети?
- Доношенный ли ребёнок появился на свет?
- От одноплодной или многоплодной беременности он родился?
- С каким весом родился ребёнок? Нет ли задержки внутриутробного развития?
- Имеет ли малыш врожденные пороки развития и хромосомные аномалии?
- Как протекала беременность? Не страдал ли малыш от гипоксии? Не было ли обострения воспалительных процессов или наслоения инфекции? Какие принимала мама лекарства, и насколько сильно они влияют на плод?
- Легко ли проходили роды? Была ли технически сложной операция кесарева сечения? Требовались ли крохе реанимационные мероприятия сразу после появления на свет?
В зависимости от того, как чувствует себя ребёнок и мама, определяется то, будет ли их пребывание в родильном доме совместным. При хорошем самочувствии мамы и не вызывающем опасений здоровье крохи им рекомендовано находится после родов в совместной палате и поскорее наладить процесс грудного вскармливания.
В том случае, когда состояние малыша требует дальнейшего наблюдения, рассматривается вопрос перевода его в отделение патологии новорожденных, чтобы вовремя сориентироваться в диагностике его проблем и подобрать лечение.