Боль в спине (дорсалгия) является достаточно распространенным видом боли, как среди взрослого населения, так и среди детей, и уступает по распространенности только головной боли. Патогенез болезненных дискомфортных ощущений у взрослых людей изучен более тщательно. Расскажем, что известно о причинах возникновения боли в спине у детей, а также осветим вопросы диагностики у маленьких пациентов.
Какие состояния сопровождаются болью в спине

Все варианты болезненных ощущений в спине делятся по происхождению на две большие группы: вертеброгенные, связанные с изменениями структур позвоночника, и, так называемые, невертеброгенные.
Вертеброгенные дорсалгии возникают вследствие поражения межпозвоночных дисков (остеохондроз, грыжи), тел позвонков (компрессионные и иные виды переломов). В редких случаях, хроническая боль появляется в результате роста объёмного образования в теле позвонка или сдавления опухолью спинномозгового канала.
У детей преобладают невертеброгенные причинные факторы. При этом боль в спине возникает вследствие миофасциального болевого синдрома, при тревожных (в том числе, депрессивных) расстройствах, на фоне болезней внутренних органов.
По данным эпидемиологического исследования, проведенного в 2012 году под руководством Рачина А. П., среди детей с болью в спине преобладали пациенты с миофасциальным болевым синдромом. На втором месте стояли нарушения осанки и сколиоз различной степени выраженности. Всего в исследовании приняло участие 1005 детей — болезненные ощущения в спине были выявлены у одной трети маленьких пациентов.
Для появления чувства боли необходимо нарушение баланса специальных взаимосвязанных систем — ноцицептивной (система восприятия боли) и антиноцицептивной (система контроля и ограничения проведения болевого импульса). Достоверно известно, что у маленьких детей по сравнению с взрослыми пороги болевого рефлекса снижены, что косвенно свидетельствует о незрелости ограничивающих боль (антиноцицептивных) структур.
Миофасциальный болевой синдром
Как мы уже выяснили, это одна из основных причин невертеброгенной боли. Так по-научному обозначают мышечный спазм и дисфункцию спазмированной мышцы.
Что приводит к развитию миофасциального синдрома?
- В первую очередь, растяжение мышечного волокна — при неудачном повороте, прыжке. Чтобы этого избежать, детей следует инструктировать о технике выполнения того или иного упражнения на уроках физкультуры, в частности.
- Повторяющаяся микротравматизация мышцы. Это ситуации хронической физической перегрузки у детей, занимающихся в спортивных секциях, или, наоборот, — однократной длительной монотонной работы мышц при общей нетренерованности организма (как яркий пример, пробег в марафоне неподготовленного ребёнка).
- Переохлаждение мышц (как говорят, «продуло на сквозняке»).
- Важнейшим фактором является сильный психо-эмоциональный стресс.
- «Позное» перенапряжение, когда ребёнок долго сидит в нефизиологической позе за партой, компьютером или телевизором за просмотром любимых передач.
Вопросы диагностики боли у детей
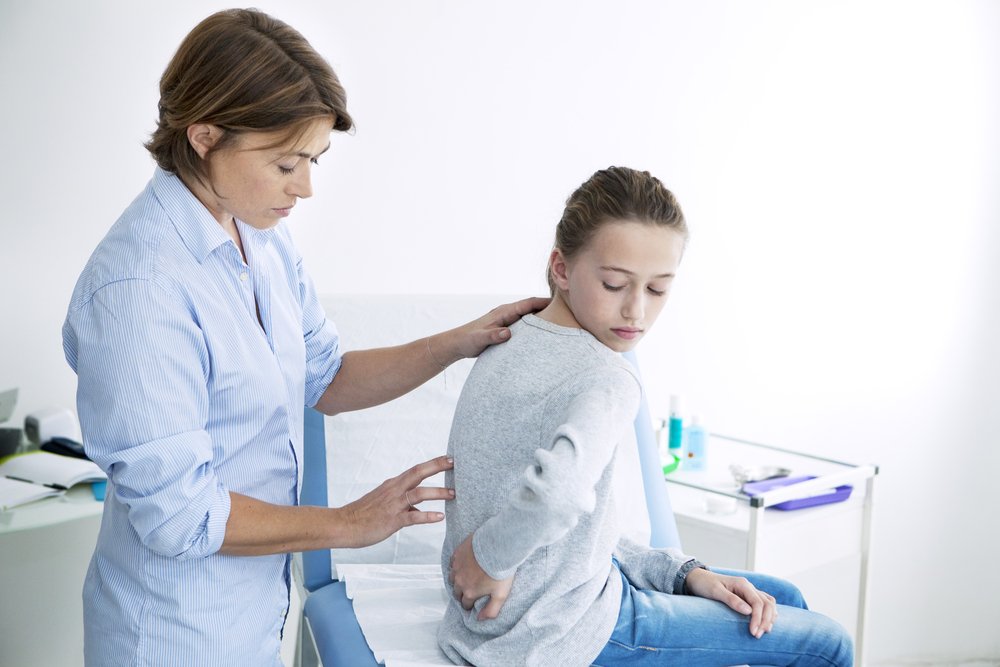
Диагностика болевого синдрома у ребёнка является непростым заданием для доктора, интерпретация клинической картины и методический подход к оценке боли могут несколько отличаться. Но все врачи учитывают жалобы пациента (на местную болезненность, ограничение движений), осматривают его (при миофасциальном синдроме пропальпируется уплотнение в мышце). Кроме того, у детей принимаются во внимание эмоциональные аспекты дискомфорта.
При углубленном обследовании ребёнка с жалобой на боль в спине используются тесты Ч. Спилберга, «опросники боли» и специальные шкалы. Дети трех-семи лет способны указать на место наибольшей выраженности боли, кроме того, они могут описать ее степень с помощью цветного рисунка. Дети старше семи лет хорошо знакомы с числами и им следует предложить шкалу, в которой они могут оценить выраженность дискомфорта или боли в численном эквиваленте (когда 0 — это отсутствие неприятных ощущений, а 10 — это максимальная нестерпимая боль).
В период с семи до двенадцати лет ребёнок может не только указать на локализацию боли (сенсорные параметры) и уточнить ее степень (эмоциональное восприятие), но и связать возникновение боли с определенной ситуации — так, становится возможным наиболее полно собрать анамнез не только со слов родственников или учителей, но и по признанию самого пациента.
При хроническом течении болевого синдрома у ребёнка старше 12 лет вполне можно использовать дневник боли, в который ребёнок запишет информацию не только о степени дискомфорта, но и об условиях, которые усиливают боль или способствуют ее уменьшению. Это становится возможным благодаря тому, что в этом возрасте дети приобретают способность к самоанализу.
По необходимости, проводятся дополнительные инструментальные методы исследования: рентгенография с функциональными пробами позвоночника (сгибание-разгибание), томография, электронейромиография и другие методы (по показаниям).
У каких детей чаще выявляют боль в спине?
Следует учесть, что по мере взросления жалобы на боль в спине встречаются чаще: если среди учащихся младших классов симптом встречается примерно у пятой части учеников, то у старшеклассников дорсалгия отмечается в 30-40% случаев. У девочек симптомы всегда более ярко выражены, чем у мальчиков. У учащихся гимназий также более часто встречается боль в спине, чем у учеников школ, в связи с более высоким уровнем тревожности.
Комментарий эксперта
 Юрий Жидченко, врач, реабилитолог
Юрий Жидченко, врач, реабилитолог
В нашей стране современные тенденции физического состояния детей неутешительны... В России около 30 миллионов детей. У 50% из них — ослабленное здоровье, более чем у 60% — хронические заболевания.
В случае если ребёнок жалуется на боль в спине, то стратегия дальнейших действий должна включать 3 аспекта: 1) обследование, 2) лечение выявленных нарушений и 3) профилактику болей в спине.
Начать необходимо с диагностики, обратившись к детскому ортопеду-травматологу. Он поможет определить, кроются ли за болями в спине серьезные причины (опухоль, воспалительный процесс?) К счастью, это бывает редко. Если врачи обнаружили у ребёнка отклонения от нормы, то родителям необходимо следовать рекомендациям врача и быстрее действовать, чтобы избежать вышеперечисленных проблем!
Подробный анализ позиций и двигательной активности ребёнка позволяет изменить вредные для осанки привычки и сформировать полезные! Важнейшим моментом является то, каким образом ребёнок сидит в школе и дома, какой партой пользуется?
В настоящее время существуют эффективные эргономические способы изменения стула для формирования правильной позиции тела. Например, подставки для задних ножек стула, разработанные и запатентованные в США нашим соотечественником, Александром Вагаршаковичем Атаяном, автором оздоровительной практики ХОРА. Кроме того, так называемые «стул-седло» и «стул с опорой в колени» также могут быть использованы для формирования гармоничной осанки ребёнка.
Безусловно, перед приобретением такой мебели необходима консультация специалиста по физической реабилитации или детского ортопеда-травматолога! Только индивидуальный подход к каждому ребёнку, детальная диагностика причин болевого синдрома, правильная стратегия лечения (если оно необходимо), физическая реабилитация, а также эффективные профилактические меры помогут справиться с проблемой болей в спине у детей!
Смартстул
Стул Медитативной Мобилизации ХОРА